Перелом шейки бедра — причины, симптомы, диагностика
Что такое перелом шейки бедра
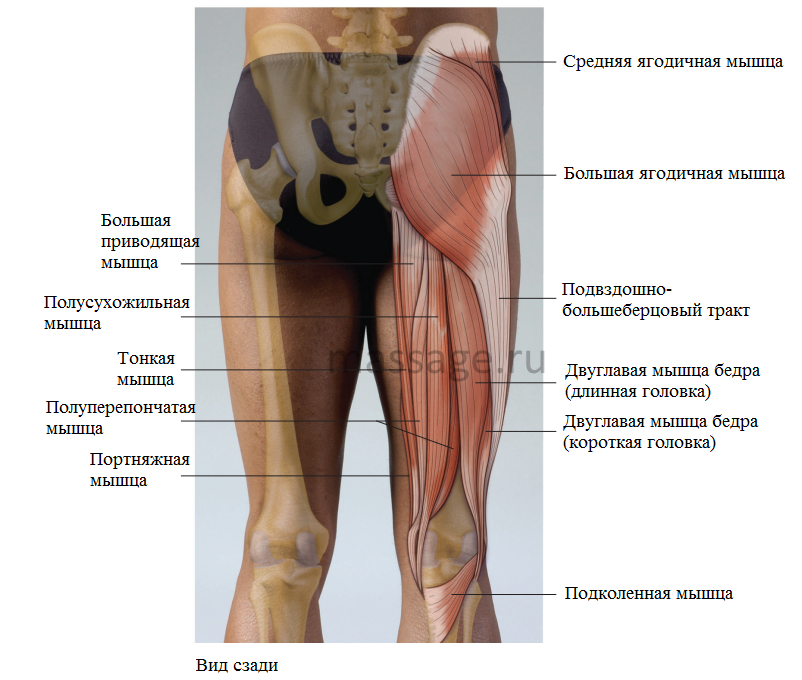
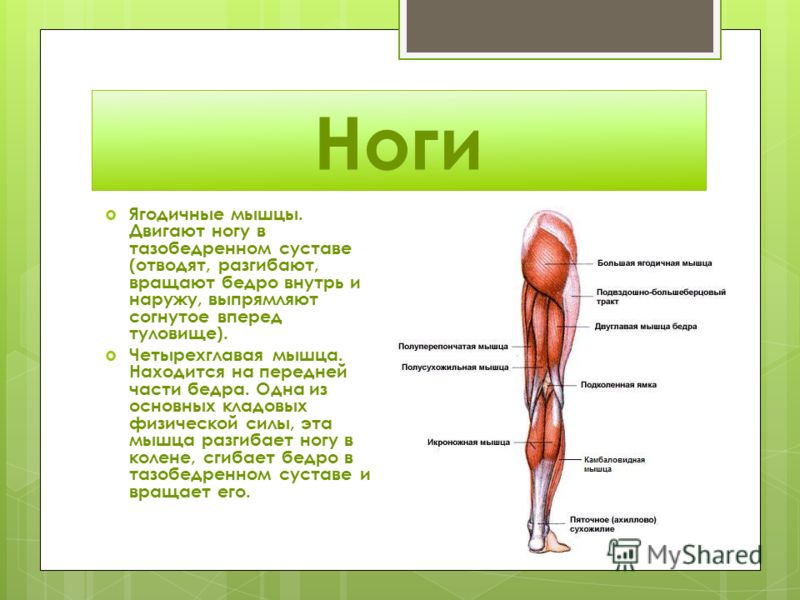
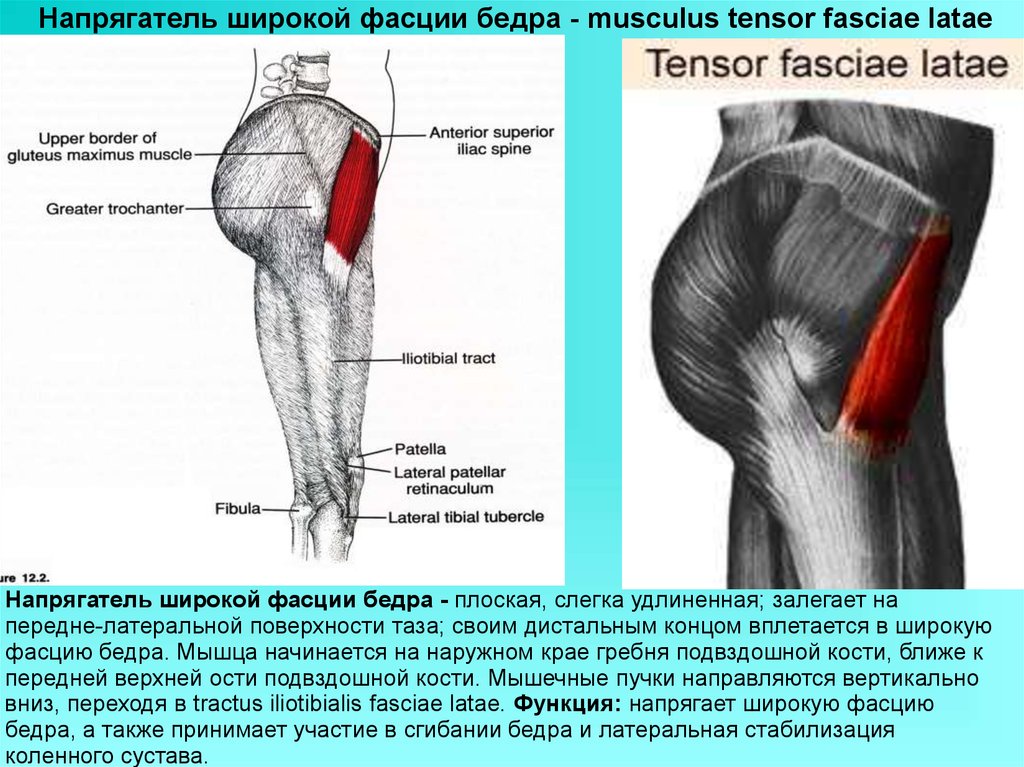
Бедренная кость — самая длинная кость в теле человека. Она служит местом крепления более чем 10 различных мышц. Это бедренные, тазовые, ягодичные и подвздошно-поясничные мышцы, которые отвечают за движение ног и таза.
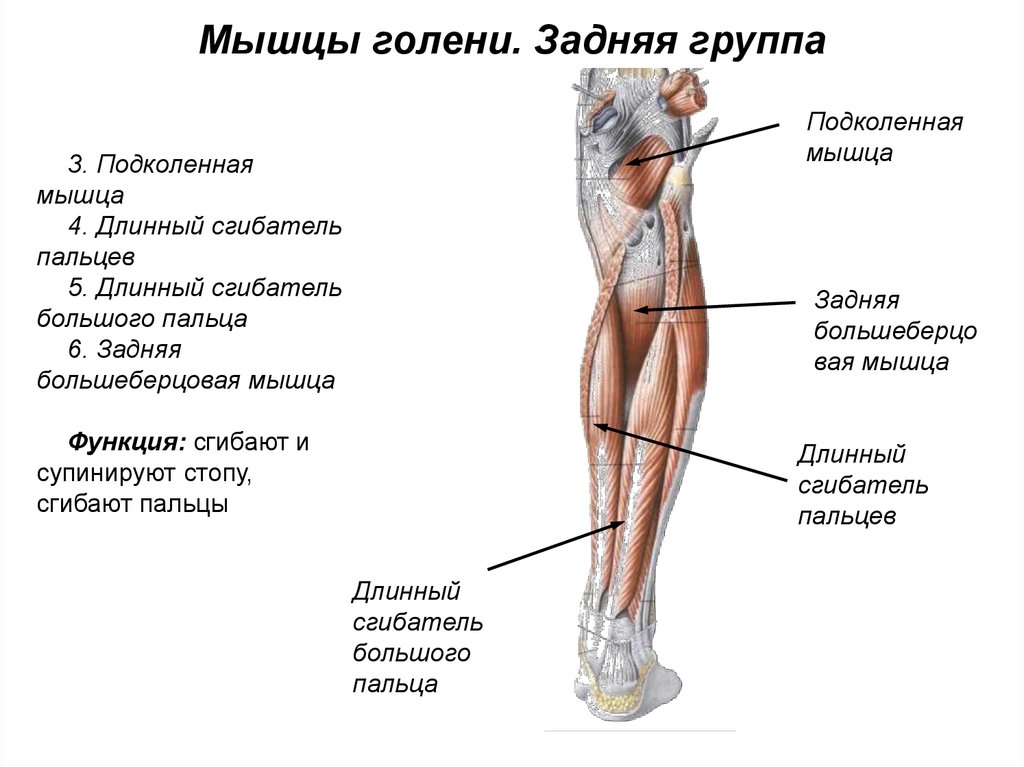
Условно бедренную кость можно разделить на три отдела: проксимальный (верхний), дистальный (нижний) и центральный (тело кости).
Бедренная кость
Дистальный (нижний) отдел бедренной кости — прямой, широкий, переходит в коленный сустав. Проксимальный (верхний) отдел устроен немного сложнее. Он состоит из двух небольших наростов — вертелов, расположенных по бокам основного тела кости. К ним крепятся многие мышцы.
Между вертелами бедренной кости в сторону таза отходит шейка бедра. В норме она наклонена в среднем на 130° относительно тела бедренной кости. Шейка бедра заканчивается сферической бедренной головкой, которая входит в чашеобразное углубление тазовой кости — вертлужную впадину. Вместе бедренная головка и вертлужная впадина образуют тазобедренный сустав. Он работает как шарнир, то есть позволяет бедру двигаться практически во все стороны.
Вместе бедренная головка и вертлужная впадина образуют тазобедренный сустав. Он работает как шарнир, то есть позволяет бедру двигаться практически во все стороны.
Тазобедренный сустав — место сочленения тазовой и бедренной кости
Перелом шейки бедра — разрушение костной ткани между основным телом бедренной кости и бедренной головкой. Считается тяжёлой травмой, которая полностью ограничивает движение ноги, вызывает очень сильную боль и может привести к инвалидизации человека.
Распространённость перелома шейки бедра
На переломы бедренной кости приходится 6,4% от всех переломов, из них 25% случаев — переломы шейки бедра.
Переломы проксимального (верхнего) отдела бедренной кости, в том числе и шейки бедра, чаще всего встречаются у пожилых людей. Особенно им подвержены женщины старше 60 лет. С возрастом риск перелома шейки бедра увеличивается: около 18% — для людей старше 70 лет, 24% — для людей старше 90 лет.
Среди всех переломов проксимального (верхнего) отдела бедренной кости 52% случаев приходится на перелом шейки бедра.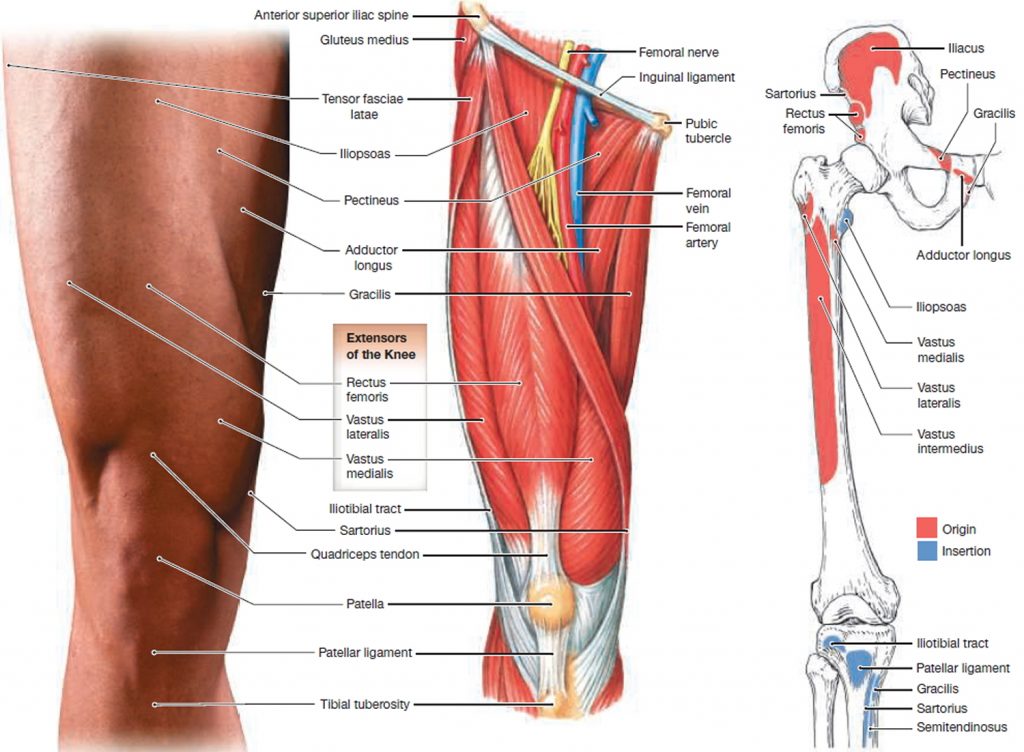
Причины и факторы риска перелома шейки бедра
Причины перелома бывают низкоэнергетическими и высокоэнергетическими.
Низкоэнергетический перелом — травма, которую человек получает при не очень сильном ударе. Чаще всего встречается у пожилых людей при падении с высоты собственного роста.
Главная причина низкоэнергетического перелома шейки бедра — неудачное падение на выпрямленную, скрученную ногу или на боковую часть таза, когда удар приходится на большой вертел, а основная нагрузка ложится как раз на шейку бедра.
Пожилые люди часто ломают шейку бедра, поскальзываясь на льду или дома
Низкоэнергетические переломы широко распространены среди людей с остеопорозом — патологией, при которой кости становятся слишком хрупкими и ломкими. Остеопороз считается эндокринным заболеванием, так как он связан с нарушением обмена веществ. Заболевание может развиться на фоне генетических патологий, неправильного питания, дефицита витамина D и кальция.
Дело в том, что половые гормоны очень сильно влияют на обмен веществ. Когда человек стареет, их концентрация естественным образом снижается, что и приводит к различным метаболическим нарушениям. Пожилые люди склонны к набору веса, их кожа теряет эластичность, а кости — прочность из-за замедления обмена веществ и снижения его эффективности.
Высокоэнергетические переломы встречаются у всех людей независимо от возраста и пола. Они связаны с неестественно высокой нагрузкой на верхнюю часть бедренной кости. Причиной высокоэнергетического перелома может стать автомобильная авария, падение с высоты боком или приземление на твёрдую поверхность с прямыми ногами, а также другие травмы, при которых на шейку бедра воздействует большая сила. Однако в таких случаях перелом может быть сочетанным — то есть ломается не только шейка бедра, но и головка, сама кость или таз.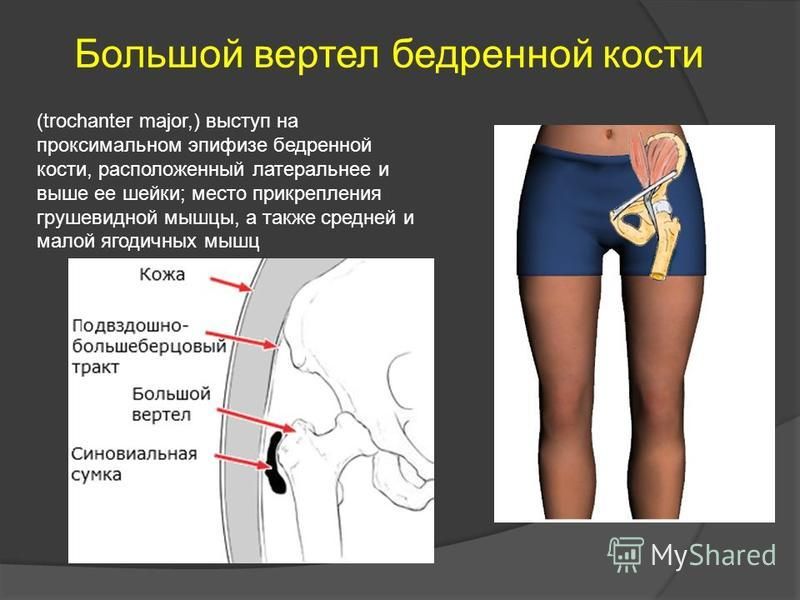
Факторы, повышающие риск перелома шейки бедра:
- остеопороз — заболевание, связанное с обменом веществ, при котором кости становятся хрупкими;
- женский пол — у женщин плотность кости от природы ниже, чем у мужчин;
- возраст старше 60 лет — в этот период у человека естественным образом снижается выработка половых гормонов, что приводит к изменению обмена веществ и часто к остеопорозу;
- редко — опухоли и метастазы, которые нарушают структуру костной ткани;
- остеомиелит — воспалительное инфекционное заболевание костной ткани;
- вредные привычки — курение и злоупотребление алкоголем (они нарушают обмен веществ, провоцируя остеопороз).
Виды переломов шейки бедра
Патологию различают по локализации, типу, смещению и его виду. Дополнительно специалисты используют классификации Garden и Pauwels — они помогают определить сложность перелома и подобрать метод лечения.
По локализации:
- B1 — субкапитальный (медиальный): перелом у основания головки бедренной кости;
- B2 — трансцервикальный: разлом проходит через центральную часть шейки бедра;
- B3 — базисцервикальный (базальный) перелом: перелом у основания шейки бедра, но выше вертелов бедренной кости.
Переломы шейки бедра по локализации
По типу перелома:
- полный — перелом проходит через всю толщу шейки бедра;
- неполный — часть тканей по ходу излома цела.
По смещению:
- со смещением — отломленная часть шейки бедра с головкой смещается относительно тела бедренной кости;
- без смещения — угол между бедренной костью и шейкой бедра не меняется.
По типу смещения:
- вколоченный перелом — части шейки не смещаются вверх или вниз, а «вжимаются» друг в друга;
- вальгусный перелом — ситуация, при которой угол шейки бедра по отношению к телу кости увеличивается. Часть шейки бедра с головкой уходит чуть выше. Часто такой перелом бывает вколоченным;
- варусный перелом — угол между телом кости и шейкой бедра уменьшается. Часть шейки с головкой смещается ниже.
В медицине широко применяются две классификации переломов шейки бедра — Garden и Pauwels.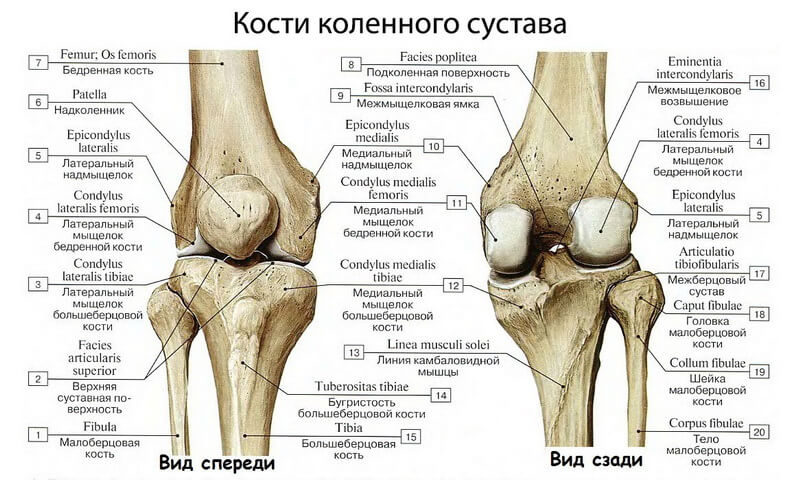
Классификация Garden:
- I тип — неполные переломы без смещения;
- II тип — полный перелом без смещения;
- III тип — полный перелом с небольшим смещением;
- IV тип — полный перелом со значительным смещением.
Классификация Pauwels:
- I тип — угол линии перелома горизонтально до 30°;
- II тип — угол линии перелома до 50°;
- III тип — угол линии перелома до 70°.
Симптомы перелома шейки бедра
Первое, что чувствует человек при переломе шейки бедра, — сильная боль в области тазобедренного сустава, которая отдаёт в пах. Часто из-за боли он не может самостоятельно подняться, а если и встаёт, опираться на ногу становится практически невозможно. В некоторых ситуациях, например при вколоченном переломе без смещения, пациент может самостоятельно передвигаться, пусть и с трудом. Однако делать это категорически не рекомендуется.
Также при переломе часто наблюдается наружная ротация ноги. То есть в положении лёжа ступня сама выворачивается наружу, в сторону мизинца. Кроме того, повреждённая нога может стать на несколько сантиметров короче — это заметно визуально при сравнении уровня ступней.
То есть в положении лёжа ступня сама выворачивается наружу, в сторону мизинца. Кроме того, повреждённая нога может стать на несколько сантиметров короче — это заметно визуально при сравнении уровня ступней.
Один из первых диагностических параметров перелома шейки бедра — синдром «прилипшей пятки». Человек, лёжа на спине, не может самостоятельно поднять выпрямленную ногу и оторвать от поверхности пятку. При сгибании ноги в коленном и тазобедренном суставе стопа и пятка также не поднимаются.
Осложнения перелома шейки бедра
Основная угроза при переломе шейки бедра — некроз, то есть отмирание отколовшегося участка кости с бедренной головкой. Такая патология приводит к дальнейшему разрушению тазобедренного сустава.
Бедренная головка получает кислород и питательные вещества с помощью кровеносных сосудов, идущих внутри шейки бедра, а также внешних сосудов — они расположены в тазобедренном суставе и его связках.
С возрастом кровоснабжение нижней части тела у людей становится хуже — это связано в том числе со снижением активности половых гормонов.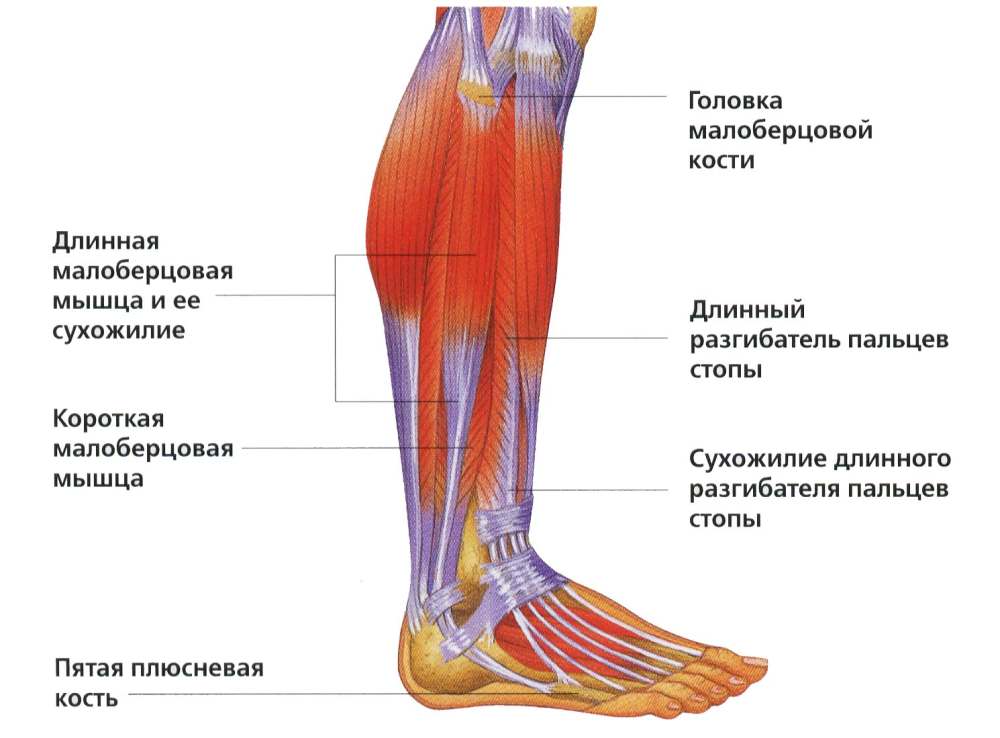
При переломе шейки бедра нарушается кровоснабжение бедренной головки. В результате развивается некроз
Поскольку со сломанной шейкой бедра человек не может ходить, стоять и сидеть, то, если он не получил лечение в течение нескольких суток после перелома, он вынужден всё это время лежать. В результате могут развиться застойная пневмония и дыхательная недостаточность.
Кроме того, лежачие пациенты часто сталкиваются с тромбозом глубоких вен ног. Тромб, оторвавшийся из вены, может переместиться в сердце, а оттуда в лёгкие — в таком случае возникает тромбоэмболия лёгочной артерии. У ТЭЛА высокий риск смертности, потому патология требует экстренной госпитализации и лечения.
Также частый спутник лежачих пациентов — пролежни.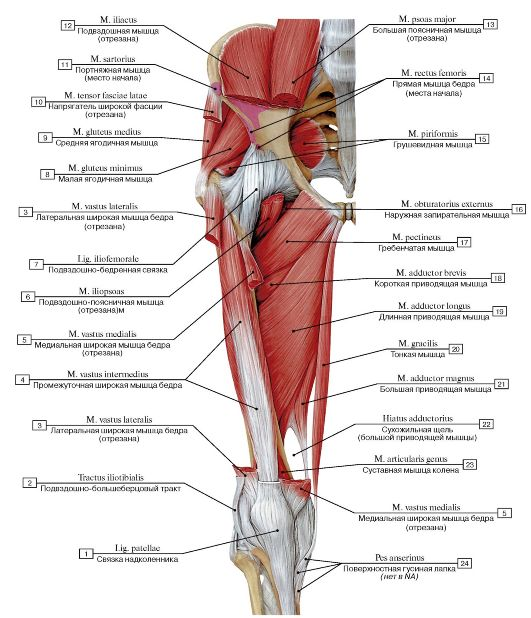 Это труднозаживающие язвы, которые появляются в местах контакта кожи с поверхностью кровати. Под давлением собственного веса лежачего пациента кровообращение в коже нарушается и её клетки начинают отмирать. У пациентов с нелеченным переломом шейки бедра пролежни появляются особенно часто, так как переворачивание причиняет человеку сильную боль.
Это труднозаживающие язвы, которые появляются в местах контакта кожи с поверхностью кровати. Под давлением собственного веса лежачего пациента кровообращение в коже нарушается и её клетки начинают отмирать. У пациентов с нелеченным переломом шейки бедра пролежни появляются особенно часто, так как переворачивание причиняет человеку сильную боль.
Фото может показаться шокирующим.
Нажмите, чтобы увидеть.
Если лежачего пациента не переворачивать каждые 2–3 часа, появляются пролежни
Чтобы осложнения не развились, оперативное лечение следует проводить в первые двое суток с момента получения травмы.
Диагностика перелома шейки бедра
Диагностикой перелома шейки бедра занимаются врачи и фельдшеры скорой помощи, врач приёмного отделения больницы, а также врач-травматолог.
Первый шаг диагностики — сбор анамнеза. Специалист скорой помощи или приёмного отделения интересуется жалобами пациента и ситуацией, в которой он получил травму. Это важно, так как падение с высоты своего роста, например при потере сознания, может говорить о различных заболеваниях головного мозга или сердечно-сосудистой системы.
Для принятия решения об обезболивании врач может попросить пациента описать боль: оценить её интенсивность, локализацию и, возможно, условия, в которых она становится сильнее.
Решение о допустимости оперативного лечения принимают врач-травматолог, анестезиолог и другие специалисты. При сопутствующих сердечно-сосудистых заболеваниях к консультации привлекают кардиолога, а при неврологических нарушениях (например, при инсульте) — невролога.
При осмотре врач оценит положение ног: повреждённая конечность часто короче, а её стопа вывернута наружу. На коже в области тазобедренного сустава специалист может заметить гематому от ушиба, если она есть, и отёчность тканей.
Также врач проведёт тест на «прилипшую пятку» — попросит пациента лёжа на спине поднять выпрямленную ногу. При переломе проксимального отдела бедренной кости пациент не сможет оторвать пятку от поверхности.
Самостоятельно проводить тест на «прилипшую пятку», двигать и поднимать человека не рекомендуется.
Такие манипуляции навредят ему.
После осмотра врач проведёт оценку общего состояния пациента — измерит температуру, артериальное давление. При необходимости — снимет кардиограмму. Попутно поинтересуется диагностированными хроническими заболеваниями и принимаемыми лекарствами — от них зависит тактика подготовки к операции.
Лабораторные исследования врач назначает с той же целью. У пациента берут кровь для клинического анализа — он позволяет оценить общее состояние организма, выявить воспаление, анемию. Также врач может порекомендовать анализ на инфекции.
Госпитальный комплекс
1 970 ₽
В корзину
Клинический анализ крови с лейкоцитарной формулой и СОЭ (с микроскопией мазка крови при выявлении патологических изменений) (венозная кровь)
800 ₽
В корзину
Дополнительно проводят оценку функции почек и печени. Анализ на АСТ позволяет исключить острый инфаркт миокарда — он может стать причиной падения с высоты собственного роста, что актуально для пожилых людей с подозрением на перелом шейки бедра.
Креатинин
380 ₽
В корзину
Аланинаминотрансфераза (АЛТ)
350 ₽
В корзину
Aспартатаминотрансфераза (АСТ)
350 ₽
В корзину
Также всем пациентам рекомендуется проверка уровня глюкозы в крови для исключения сахарного диабета.
Глюкоза
Анализ определяет уровень глюкозы в крови и помогает диагностировать сахарный диабет и предиабет, а также отслеживать состояние пациентов с этими заболеваниями и контролировать эффективность лечения.
35 бонусов на счёт
350 ₽
В корзину
39 бонусов при срочном заказена счёт
35 бонусов на счёт
350 ₽
1 день В корзину
39 бонусов при срочном заказе
390 ₽
12 часов В корзину
Коагулограмму врач может назначить перед планируемой операцией. Результат исследования позволит специалисту предвидеть возможные осложнения (например, кровотечение) и провести предварительное лечение, чтобы избежать их.
Результат исследования позволит специалисту предвидеть возможные осложнения (например, кровотечение) и провести предварительное лечение, чтобы избежать их.
Гемостазиограмма (Коагулограмма)
Скидка 10%
1 850 ₽
Гемостазиограмма (коагулограмма) — комплексное исследование свёртывающей системы крови.
1 670 ₽
167 бонусов на счёт
1 670 ₽
В корзину
1 840 ₽
184 бонуса при срочном заказена счёт
167 бонусов на счёт
1 670 ₽
1 день В корзину
184 бонуса при срочном заказе
1 840 ₽
12 часов В корзину
Завершающий предоперационный этап диагностики — визуализация проксимального отдела бедренной кости. Для этого пациента направляют на рентгенографию. По снимку врач сможет выявить перелом, определить его тип и локализацию, а также принять решение о методе оперативного лечения.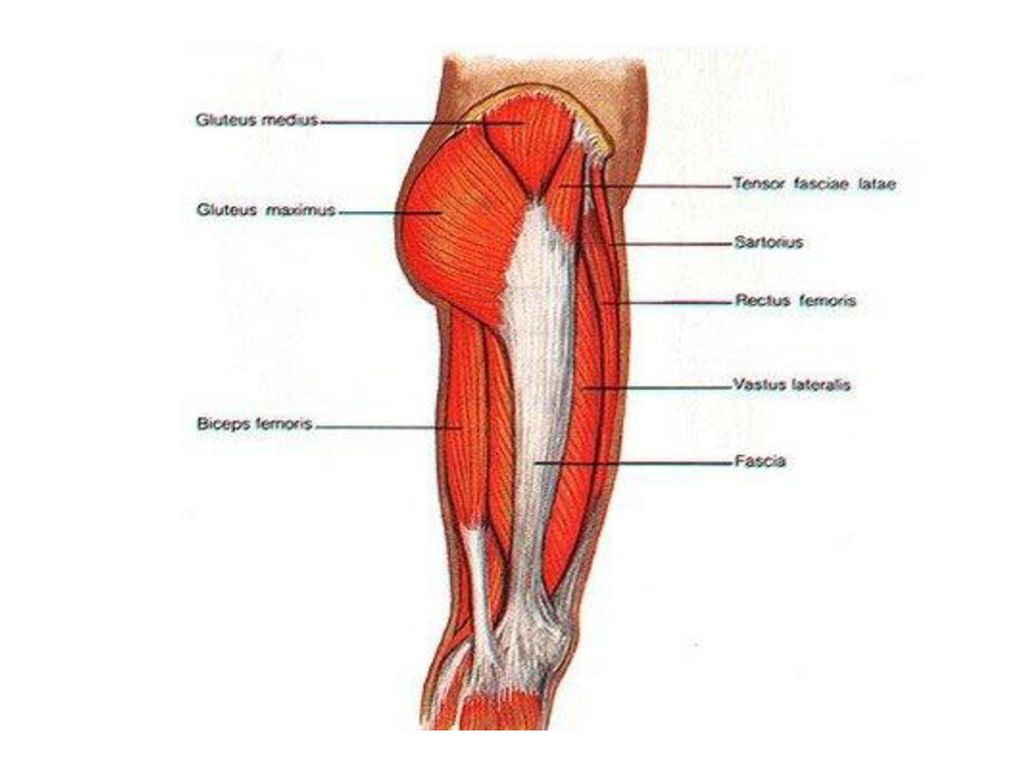
Если на рентгене перелом не виден (2–10% переломов шейки бедра), но симптоматика соответствует диагнозу, требуется компьютерная томография. Это более углублённый вариант обследования. Окончательный диагноз врач ставит только по результатам рентгена или КТ.
Перелом шейки бедра на рентгеновском снимке
Лечение перелома шейки бедра
Консервативное лечение перелома шейки бедра считается крайне неэффективным — смертность пациентов только на лекарственной терапии в первый год составляет более 70%.
Прежде всего врачи скорой медицинской помощи обезболивают пациента. Это позволяет ему перетерпеть транспортировку в больницу и необходимые обследования без мучений. Ногу обездвиживают специальными шинами. Если необходимо, пострадавшего стабилизируют — нормализуют артериальное давление, останавливают кровотечение.
После доставки в приёмное отделение врачи продолжают курс обезболивания и лечение сопутствующих патологий в период обследования. Если нет угрожающих жизни противопоказаний, пациента переводят в отделение травматологии.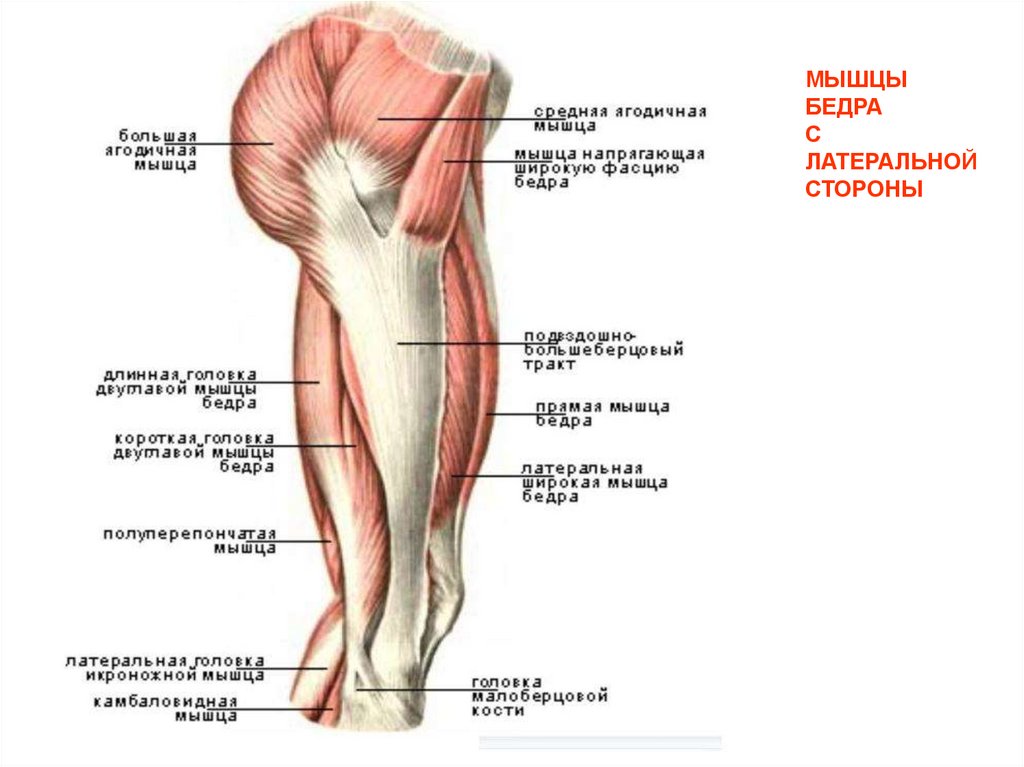 При необходимости дополнительной подготовки — в отделение реанимации и интенсивной терапии.
При необходимости дополнительной подготовки — в отделение реанимации и интенсивной терапии.
Операцию проводят в первые 48 часов после получения травмы, но лучшим операционным периодом считаются первые 6–8 часов. Однако провести её в этот период не всегда получается. Дело в том, что операция проводится под наркозом и к ней требуется подготовка — интервал голодания. С момента последнего приёма пищи до наркоза должно пройти не менее 6 часов, а после употребления воды — не менее 2.
В зависимости от типа перелома пациентам назначают остеосинтез или эндопротезирование тазобедренного сустава. Самостоятельное сращение шейки бедра возможно только у молодых пациентов и не во всех случаях.
Переломы I–II типа по классификации Garden (без смещения) и I типа по классификации Pauwels (линия излома до 30°) считаются более благоприятными вариантами для проведения остеосинтеза, так как кровоснабжение головки бедренной кости нарушается не полностью.
Переломы III–IV типа по Garden (со смещением) и II–III типа по Pauwels (линия излома 50–70°) — нестабильные, с нарушением кровоснабжения головки бедренной кости. Для таких травм рекомендуется эндопротезирование сустава.
Для таких травм рекомендуется эндопротезирование сустава.
Остеосинтез — операция, при которой обломок шейки бедра с головкой фиксируется к основной части кости с помощью больших винтов или других конструкций. Они обеспечивают плотное прилегание отломка, предотвращают его смещение. После остеосинтеза кость срастается в среднем через 4–6 месяцев. В период реабилитации пациенту нельзя опираться на травмированную ногу.
Вариант остеосинтеза шейки бедра. Винты фиксируют головку бедренной кости, и перелом срастается.
Однако остеосинтез не проводят пациентам старше 60 лет: у них перелом с высокой вероятностью не срастётся.
Эндопротезирование тазобедренного сустава бывает двух видов:
- тотальное — с заменой шейки бедра, головки, а также вертлужной впадины;
- частичное (гемиэндопротезирование) — заменяется только шейка бедра и головка, тазовая часть сустава остаётся нетронутой.
Тотальное протезирование тазобедренного сустава
Тотальное эндопротезирование рекомендуется пациентам с активным образом жизни и без выраженных умственных нарушений (например, деменции или болезни Альцгеймера). Полная замена тазобедренного сустава позволяет человеку сохранить активность, заниматься спортом, ходить и бегать. Тазовая часть сустава не будет изнашиваться: вертлужная впадина будет заменена чашей из искусственного материала и костный имплант будет вращаться в ней.
Полная замена тазобедренного сустава позволяет человеку сохранить активность, заниматься спортом, ходить и бегать. Тазовая часть сустава не будет изнашиваться: вертлужная впадина будет заменена чашей из искусственного материала и костный имплант будет вращаться в ней.
Гемиэндопротезирование — вариант для неактивных пациентов преклонного и старческого возраста (старше 75 лет), а также для пожилых пациентов старше 60 лет с очевидными когнитивными (умственными) нарушениями.
Протезы тазобедренного сустава бывают металлическими, керамическими и пластиковыми. Подобрать нужный материал поможет врач исходя из ситуации
После оперативного лечения (или в случае отказа от него) пациенту могут присвоить I–III группу инвалидности. Её определяют в зависимости от состояния человека, его способности самостоятельно передвигаться и обслуживать себя. После полного восстановления активности и возвращения к привычному образу жизни инвалидность снимают. Если функция тазобедренного сустава не восстанавливается, инвалидность сохраняется.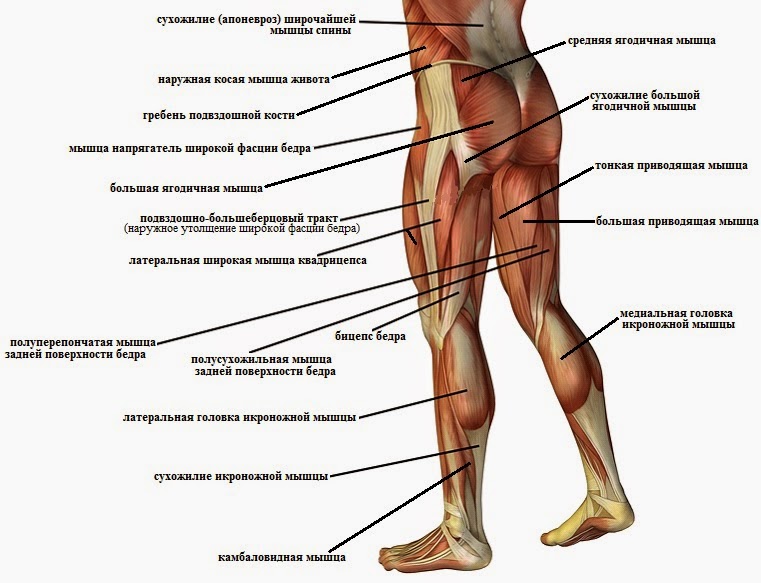
Реабилитация после перелома шейки бедра
Восстановление пациента зависит от вида хирургического лечения, которое было проведено.
После остеосинтеза винтами человеку запрещается наступать всем весом на травмированную ногу в течение 4–5 месяцев — до тех пор, пока шейка бедра не срастётся, а плотность кости в области излома не станет достаточной для выполнения опорной функции.
Если остеосинтез проведён тремя костными винтами и пластиной, полную нагрузку могут разрешить уже через 6 недель. Для мониторинга сращивания костей врач будет периодически направлять пациента на рентген или КТ.
Однако ограничение подвижности не означает, что в начальном периоде реабилитации пациент должен лежать. Человеку следует двигаться с помощью костылей или ходунков. После сращивания нагрузку на ногу дают постепенно и очень плавно. Полная реабилитация в некоторых случаях может занять до полугода.
После эндопротезирования тазобедренного сустава нагрузку на ногу всем весом дают почти сразу — на следующий день после операции.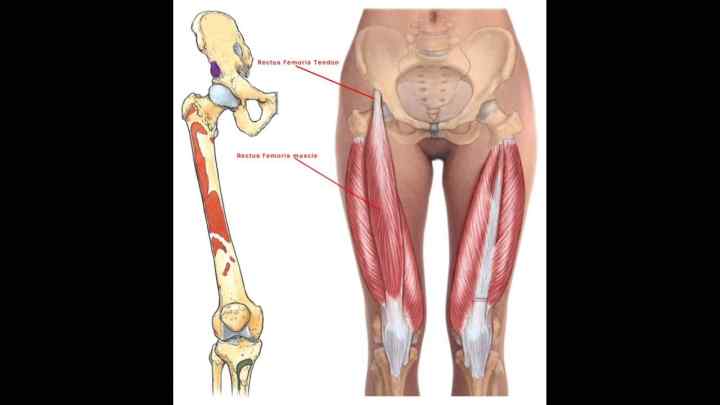 Физическая активность ограничивается только заживлением мягких тканей — важно не допустить расхождения послеоперационного шва. Через неделю пациент может самостоятельно спускаться с лестницы и подниматься по ней.
Физическая активность ограничивается только заживлением мягких тканей — важно не допустить расхождения послеоперационного шва. Через неделю пациент может самостоятельно спускаться с лестницы и подниматься по ней.
Чем раньше пациент начнёт двигаться после эндопротезирования, тем быстрее он вернётся к привычному образу жизни
Прогноз при переломе шейки бедра
Без лечения прогноз при переломе шейки бедра неутешительный. Как упоминалось выше, в такой ситуации риск смерти пациента в течение года превышает 70%. В течение полугода риск смерти ненамного меньше — 62%. Это связано с различными осложнениями, к которым приводит вынужденный лежачий образ жизни.
После остеосинтеза молодые пациенты восстанавливаются довольно быстро и уже через полгода могут вести привычный образ жизни. Эндопротезирование ставит человека на ноги ещё быстрее — в большинстве случаев полную нагрузку можно давать уже на следующий день после операции. Прогноз при оперативном лечении перелома шейки бедра благоприятный.
Профилактика переломов шейки бедра
Специфических методов предотвращения перелома шейки бедра нет. Пациентам, которые подвержены остеопорозу, рекомендуется заняться лечением основного заболевания. Принимать лекарства, витамины и БАД по назначению врача, правильно питаться, вести умеренно активный образ жизни и избегать травм.
Для ранней диагностики остеопороза пациентам старше 60 лет рекомендуется проходить денситометрию — это процедура определения плотности костной ткани с помощью аппарата, похожего на рентген. Диагностику желательно проводить раз в 2 года.
Пожилым людям и пациентам, у которых остеопороз связан с гормональными изменениями, врачи могут назначить заместительную гормональную терапию — она поможет в борьбе с хрупкостью костей.
Источники
- Переломы проксимального отдела бедренной кости : клинические рекомендации / Минздрав РФ. 2021.
- Deandrea S., Lucenteforte E., Bravi F., et al. Risk factors for falls in community-dwelling older people: a systematic review and meta-analysis // Epidemiology.
 2010. Vol. 21(5). P. 658–668. doi:10.1097/EDE.0b013e3181e89905
2010. Vol. 21(5). P. 658–668. doi:10.1097/EDE.0b013e3181e89905 - Kazley J., Bagchi K. Femoral Neck Fractures / StatPearls. 2022.
- Crist B. D., Eastman J., Lee M. A., et al. Femoral Neck Fractures in Young Patients // Instr Course Lect. 2018. Vol. 67. P. 37–49.
Врожденный вывих бедра и дисплазия
Подтверждаю Подробнее
- ИНВИТРО
- Библиотека
- Справочник заболеваний
- Врожденный вывих бедра…
Маловодие у беременных
Многоплодная беременность
Тазовое предлежание плода
Анемия беременных
13607 06 Сентября
Врожденный вывих бедра и дисплазия: причины появления, симптомы, диагностика и способы лечения.
Определение
Врожденный вывих или подвывих бедра (дисплазия тазобедренного сустава) — один из наиболее распространенных пороков развития у новорожденного. Заболевание начинает развиваться с первых дней жизни и обычно рано диагностируется. Для врожденного вывиха бедра характерны незначительные проявления в самом начале, неуклонное прогрессирование и полное разрушение тазобедренных суставов при отсутствии своевременного лечения.
Тазобедренный сустав является точкой соединения тазовой и бедренной кости. Сустав образуется путем вхождения головки бедренной кости в чашеобразную вертлужную впадину тазовой кости, что делает его многоосным, то есть способным осуществлять движение во многих направлениях, включая круговое вращение. При врожденной неразвитости (неполноценности) этого сустава двигательная активность оказывается ограниченной вплоть до полной невозможности самостоятельного передвижения.
Вывих затрагивает все элементы сустава: вертлужную впадину, головку бедренной кости с окружающими мышцами, связками, суставной сумкой и не дает правильно и достаточно развиться тканям сустава. Патология чаще поражает один сустав, но в 20% случаев встречаются и двусторонние вывихи.
Патология чаще поражает один сустав, но в 20% случаев встречаются и двусторонние вывихи.
Врожденный вывих бедра относится к наиболее распространенной и тяжелой патологии опорно-двигательного аппарата у детей и подростков.
В России врожденная дисплазия тазобедренного сустава встречается от 50 до 200 случаев на 1000 (5-20%) новорожденных, врожденный вывих бедра — 3-4 случая на 1000 новорожденных. Чаще эта патология встречается у девочек (80% выявленных случаев).
Причины появления врожденного вывиха бедра
Основной и, по сути, единственной причиной врожденного вывиха бедра является дисплазия тазобедренного сустава — врожденная неполноценность сустава, создающая предпосылки для возникновения вывиха. Строго говоря, дисплазия тазобедренного сустава — это не вывих бедра, однако на практике эти два термина употребляют как синонимы.
К факторам, способствующим реализации анатомических предпосылок к вывиху бедра у ребенка, относят недоразвитие вертлужной впадины и слабость связочно-мышечного аппарата тазобедренного сустава. Дисплазия приводит к тому, что тазобедренный сустав не справляется с положенными нагрузками, что приводит к выпадению (вывиху) головки бедренной кости из вертлужной впадины.
Дисплазия приводит к тому, что тазобедренный сустав не справляется с положенными нагрузками, что приводит к выпадению (вывиху) головки бедренной кости из вертлужной впадины.
В процессе разобщенного сосуществования элементов тазобедренного сустава происходит увеличение степени их недоразвития, что только усиливает смещение головки бедра.
Чем длительнее существует вывих, тем более неблагоприятный прогноз заболевания.
Нарушения формирования тазобедренных суставов возникают еще в период внутриутробного развития ребенка. К факторам, влияющим на формирование этой патологии, относят маловодие во время беременности, инфекционные болезни, многоплодную беременность, тазовое предлежание плода, анемию беременных, крупный плод, кесарево сечение. Поводом для направления на обследование может послужить наличие врожденного вывиха бедра или другой врожденной ортопедической патологии у одного из родителей малыша.
Классификация заболевания
По Международной классификации болезней 10-го пересмотра различают:
Q65. 0 – врожденный вывих бедра односторонний;
0 – врожденный вывих бедра односторонний;
Q65.1 – врожденный вывих бедра двусторонний.
Выраженность внешних признаков во многом зависит от формы или стадии, которую приобрело заболевание. Выделяют три степени врожденного вывиха бедра:
Предвывих — головка бедренной кости занимает корректное положение в вертлужной впадине, но дальнейшее правильное развитие сустава невозможно из-за имеющейся дисплазии.
Подвывих — головка бедренной кости все еще располагается в области вертлужной впадины, но занимает неправильное положение, что осложняет двигательную активность и делает невозможным дальнейшее правильное формирование сустава.
Вывих — головка бедренной кости находится за пределами вертлужной впадины, иногда — с повреждением тканей сустава.
Симптомы врожденного вывиха бедра
Важно не пропустить те симптомы, которые указывают на наличие у детей дисплазии тазобедренного сустава и/или врожденного вывиха бедра. К таким симптомам можно отнести:
- асимметрию кожных складок — при укладывании ребенка на живот наблюдается асимметрия расположения подколенных, паховых и/или ягодичных складок;
- наружную ротацию ноги — стопа ребенка повернута наружу, что особенно заметно во время сна;
- укорочение ноги — при укладывании ребенка на спину с выпрямленными ножками заметно, что одна нога короче другой;
- ограничение отведения ноги — при попытке отвести ногу ребенка в сторону (во время купания или переодевания) ощущается заметное «сопротивление», в то время как другая нога (при одностороннем вывихе) отводится свободно;
- симптом «щелчка» — при попытках приведения бедра к животику ребенка в тазобедренной области слышится характерный щелчок.

При наличии любого из перечисленных симптомов необходимо показать ребенка врачу, чтобы как можно скорее поставить диагноз и приступить к лечению.
Врожденный вывих бедра, который не был диагностирован, обычно ближе к году проявляется хромотой на пораженную сторону во время ходьбы или «утиной» походкой, если патология двусторонняя.
Диагностика врожденного вывиха бедра
Для своевременного обнаружения врожденного вывиха бедра необходим осмотр ортопеда в первые дни жизни, причем с обязательным проведением ультразвукового исследования тазобедренных суставов. УЗИ позволяет уточнить соотношения в суставе с учетом хрящевых частей впадины и головки бедра.
УЗИ тазобедреннего сустава на дисплазию у детей до 1 года
Метод исследования строения тазобедренного сустава для диагностики дисплазии у детей до 1-го года жизни.
2 690 руб Записаться
Повторный осмотр аналогичным образом выполняют на третьем месяце жизни или раньше — при наличии подозрения на наличие патологии.
Рентгенологический метод является информативным в возрасте не ранее 3 месяцев, когда эффективность лечения при выявлении патологии уже снижается. Для контроля состояния суставов в процессе лечения выполняются контрольные рентгенограммы.
Рентген тазобедренного сустава
Рентгенологическое исследование тазобедренного сустава и окружающих тканей для оценки патологических изменений и травматических повреждений.
2 390 руб Записаться
Компьютерно-томографическое исследование позволяет уточнить изменения структуры и пространственного положения компонентов сустава.
КТ тазобедренных суставов (два сустава)
Послойное исследование тканей тазобедренного сустава для диагностики патологических изменений в его структуре.
5 190 руб Записаться
Магнитно-резонансную томографию назначают только в очень сложных случаях, поскольку у детей процедура требует наркоза.
МРТ тазобедренных суставов (два сустава)
Исследование, позволяющее оценить состояние тазобедренного сустава и обнаружить изменения в его структуре.
7 390 руб Записаться
К каким врачам обращаться
Клиническая картина заболевания бывает стертой, поэтому посещать детского ортопеда на первом году жизни ребенка нужно обязательно.
Лечение врожденного вывиха бедра
Лечение подбирается индивидуально для каждого маленького пациента и зависит от возраста, веса, клинической и рентгенологической картины. Лечение, как правило, комплексное и длительное — от нескольких месяцев до года.
Основная задача консервативной терапии заключается в правильном сопоставлении и фиксации головки бедренной кости в вертлужной впадине с целью обеспечения правильного формирования сустава в дальнейшем.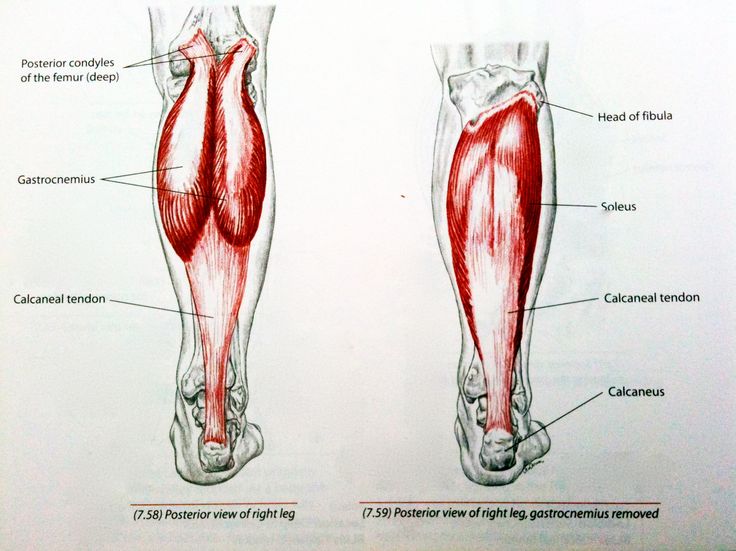
К стандартным методам лечения относят:
- Широкое пеленание – две пеленки прокладывают между ножек младенца, придавая положение сгибания и отведения в тазобедренных суставах, а третьей фиксируют ножки, что позволяет сохранять положение разведения и сгибания под углом 60-80°.
- Подушка (шина) Фрейка – специальное ортопедическое приспособление, которое размещается и закрепляется между ногами ребенка, что позволяет зафиксировать бедра в отведенном положении под требуемым углом (90⁰ и более). Ношение шины Фрейка показано детям в возрасте до 1 года при предвывихе или подвывихе бедра, чтобы обеспечить правильное формирование тазобедренного сустава в случае подтвержденной дисплазии. При полном вывихе тазобедренного сустава изделие противопоказано.
- Мягкие стремена Павлика являются самым щадящим для тазобедренного сустава и самым удобным для ребенка и родителей ортопедическим изделием, рассматривается как золотой стандарт детской ортопедии.
 Оно используется для вправления и фиксации врожденного вывиха тазобедренного сустава в функционально выгодном положении до полного созревания сустава.
Оно используется для вправления и фиксации врожденного вывиха тазобедренного сустава в функционально выгодном положении до полного созревания сустава. - Функциональные жесткие гипсовые повязки накладывают при высоком вывихе бедра у детей раннего возраста, нелеченных подвывихах у детей 1-1,5 лет с наличием приводящей контрактуры мышц бедра.
- Отводящие шины могут быть применены для полной стабилизации сустава. Для детей в возрасте старше 1 года показано ношение отводящих ортезов по Джону и Корну – специальных устройств, которые не позволяют ребенку свести ноги вместе, но одновременно оставляют возможность самостоятельной ходьбы. Такие ортезы носят и при предвывихе или подвывихе бедра, а также в послеоперационный период для корректной реабилитации.
Параллельно проводится физиотерапевтическое лечение и при необходимости массаж. Стоит отметить, что при лечении дисплазии тазобедренных суставов маленький пациент долго не начинает ходить.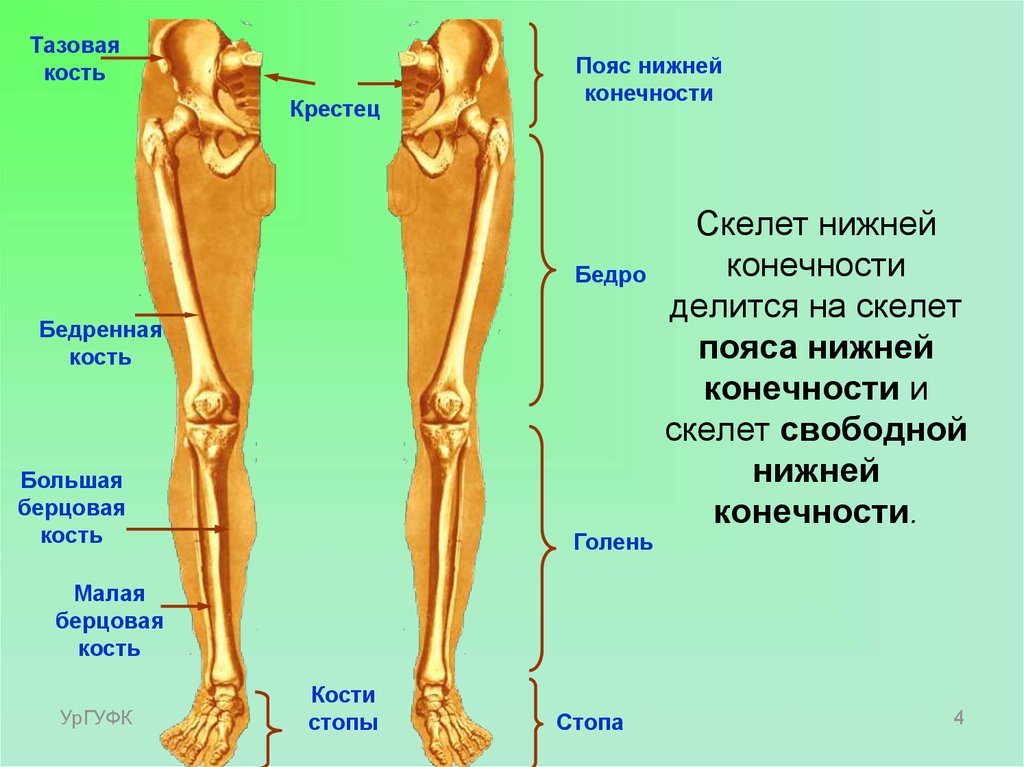 В этот момент важно, чтобы родители не форсировали этот процесс.
В этот момент важно, чтобы родители не форсировали этот процесс.
Оптимальный возраст для начала консервативного лечения — первые дни жизни ребенка. Если патология была обнаружена после достижения малышом 1-2 лет или при явном вывихе бедра, то эффективность бандажирования существенно снижается, поэтому врачи рекомендуют оперативное вмешательство.
Хирургическое вмешательство назначают детям старше 12-24 месяцев в случае безрезультатности или бесперспективности (по мнению лечащего врача) консервативной терапии, а также при наличии полного вывиха бедра. В послеоперационный период ребенку показано ношение отводящих ортезов, иногда на длительный срок — до 12 месяцев.
Нужно понимать, что врожденный вывих бедра — это не простой травматический вывих, а следствие неполноценности самого тазобедренного сустава.
В отдельных случаях решить проблему помогает закрытое вправление вывиха. Этот метод наиболее результативен, если возраст ребенка до 24 месяцев, но он не отменяет последующего ношения отводящих ортезов или даже хирургического вмешательства, поскольку без устранения дисплазии тазобедренного сустава проблема будет обнаруживаться снова и снова. В дальнейшем эффективность закрытого вправления снижается, а после 5 лет его применение противопоказано.
В дальнейшем эффективность закрытого вправления снижается, а после 5 лет его применение противопоказано.
Осложнения
Необходимо помнить, что вовремя не вылеченные и не долеченные дисплазии, вывихи и подвывихи бедра могут привести к хромоте и инвалидности. В запущенных случаях речь нередко идет только об устранении болевого синдрома и восстановлении способности опираться на ногу.
Если своевременно не устранить дисплазию, то у ребенка могут развиться остеохондроз, сколиоз, нарушение осанки, коксартроз, плоскостопие, укорочение одной ноги, неоартроз, асептический некроз головки бедренной кости и инвалидность.
Возникновение рецидивов вывихов и подвывихов бедра чаще всего связано с ранним прекращением скелетного вытяжения и преждевременной нагрузкой на поврежденную конечность. Это влечет за собой неблагоприятные последствия, резко нарушающие статико-динамическую функцию конечности, и требует нередко длительного, тяжелого и упорного восстановительного лечения. Эндопротезирование тазобедренного сустава позволяет успешно решать проблемы, но проведение такой операции возможно лишь у взрослых пациентов с уже сформировавшимся скелетом.
Профилактика врожденного вывиха бедра
Обязательным является ортопедическое обследование новорожденных. Нельзя туго пеленать ребенка, насильственно выпрямлять ножки, преждевременно ставить малыша на ноги.
Головка бедра состоит из хрящевой ткани. Ядро окостенения находится внутри головки бедра и, постепенно увеличиваясь, оно как бы армирует ее изнутри и придает структуре стабильность при осевой нагрузке. При отсутствии ядра окостенения любая осевая нагрузка на бедро приводит к его деформации, вследствие чего может развиться подвывих и далее — вывих бедра. Соответственно, если ядро окостенения не развивается или развивается с задержкой, строго запрещены любые осевые нагрузки: стоять, а тем более – ходить нельзя.
На формирование ядер окостенения влияет, в первую очередь, активность. Рекомендуется ежедневно делать с ребенком гимнастику сразу после рождения. Это должна быть обычная, статическая нагрузка, когда ребенок лежит, а мама разводит его ручки и ножки. Категорически не рекомендуют «динамическую гимнастику» — комплекс упражнений, в котором ребенка крутят, вертят, раскачивают, вращают за руки и ноги и пр. С 2,5 месяцев ребенку можно и даже нужно посещать бассейн.
С 2,5 месяцев ребенку можно и даже нужно посещать бассейн.
При своевременно начатом лечении удается полностью устранить врожденный вывих бедра или даже предупредить его развитие, если дисплазия была обнаружена в младенческом возрасте. После первых 3-4 месяцев жизни ребенка прогноз успешности консервативного лечения ухудшается, а необходимый курс терапии занимает гораздо больше времени.
Источники:
- А.Г. Баиндурашвили, С.Ю. Волошин, А.И. Краснов Врожденный вывих бедра у детей грудного возраста. Клиника, диагностика, консервативное лечение и реабилитация. Санкт-Петербург, СпецЛит, 2016, 103 С.
- Лечение высокого врожденного вывиха бедра у детей младшего возраста. Клинические рекомендации. Общероссийская общественная организация ассоциация травматологов-ортопедов России, Москва, 2014.
- Камоско М.М., Познович М.С. Консервативное лечение дисплазии тазобедренных суставов. Ортопедия, травматология и восстановительная хирургия детского возраста.
 Том II. Выпуск 4. 2014. С. 51-60.
Том II. Выпуск 4. 2014. С. 51-60.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Рекомендации
Гиперальдостеронизм
5891 26 Апреля
Кандидоз кожи
5912 26 Апреля
Риновирусная инфекция
5898 26 Апреля
Показать еще
Макротия
Многоплодная беременность
Лопоухость
Лопоухость: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
Язва
Рвота
Желтуха
Перитонит
Перитонит: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Рвота
Язва
Диарея
Туберкулез внелегочный
Туберкулез: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Эйфория
Апатия
Афазия
Маразм
Атрофии коры головного мозга
Когнитивные функции
Болезнь Пика (лобно-височная дегенерация)
Болезнь Пика: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Вилочковая железа
Тимус
Опухоль
Средостение
Тимома
Тимома: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Ничего не найдено
Попробуйте изменить запрос или выберите врача, или услугу из списка.
Врач не найден
Попробуйте изменить запрос или выберите врача из списка
Медицинский офис не найден
Попробуйте изменить запрос или выберите медицинский офис из списка
Терапевт Травмотолог-ортопед Эндокринолог Уролог Гинеколог Врач ультразвуковой диагностики Врач-кардиолог Врач-педиатр
Ничего не найдено
Попробуйте изменить запрос
Спасибо!
Вы успешно записались на прием
Подробную информацию отправили на вашу электронную почту
Подпишитесь на наши рассылки
Введите e-mail
Даю согласие на обработку персональных данных
Подписаться
Анатомия, распространенные травмы и функции
Написано Джулианом Селемином
Медицинский обзор Пунама Сачдева 7 октября 2022 г.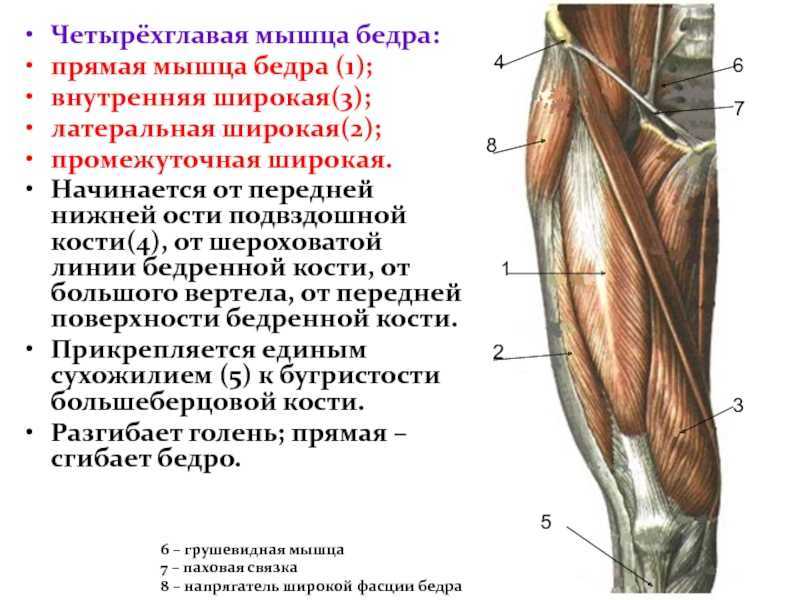
В этой статье
- Что такое мышцы бедра?
- Что делают мышцы бедра?
- Где расположены мышцы бедра?
- Признаки того, что с мышцами бедра что-то не так
- Какие состояния влияют на мышцы бедра?
- Как сохранить здоровье мышц бедра?
Мышцы бедра являются частью верхней части ног и содержат одни из самых мощных структур в вашем теле. Тем не менее, они склонны к травмам, если они перенапряжены или пострадали во время занятий спортом. Вот что вам нужно знать.
Мышцы бедра являются одними из самых крупных в вашем теле, так как они отвечают за удержание большей части вашего веса и баланса. Расположенное в верхней части ног, бедро простирается от ягодиц до колен.
Интересные факты о мышцах бедра:
- Мышцы бедра содержат самую большую и мощную мышцу во всем теле: четырехглавую мышцу. Вдобавок ко всему, они также включают портняжную, которая является самой длинной.
- Квадрицепс может быть ценным инструментом для врачей, пытающихся диагностировать состояния, связанные с инсулином.
 Например, анализируя капилляризацию этой мышцы, специалисты могут определить, воспалено ли ваше сердце — состояние, известное как миокардит.
Например, анализируя капилляризацию этой мышцы, специалисты могут определить, воспалено ли ваше сердце — состояние, известное как миокардит.
Функция мышц бедра охватывает большинство движений, которые вы совершаете всем телом, например ходьба или сидение. Точно так же они являются основными источниками силы при выполнении таких движений, как приседания.
Мышцы бедра также необходимы для устойчивости, помогая вам держать себя прямо, когда вы стоите. Кроме того, мышцы бедра удерживают ваши ноги и бедра на одном уровне. Но эти мышцы также позволяют выполнять широкий спектр движений, включая вращение, разгибание и отведение ног.
Действия, в которых задействованы мышцы бедра, включают:
- Ходьба
- Бег
- Прыжки
- Плавание
- Сгибание коленей
- Вращение туловища
Бедра состоят из множества различных мышц, которые выполняют свои индивидуальные задачи и работают вместе, чтобы ваше тело оставалось стабильным. Вот краткое описание анатомии мышц бедра:
Вот краткое описание анатомии мышц бедра:
Квадрицепс. Квадрицепсы — самые большие и мощные мышцы вашего тела. Они позволяют разгибать колени и сгибать бедра и обычно являются основной задачей бодибилдеров и спортсменов.
Сарториус. Портняжная мышца — самая длинная мышца в вашем теле, она участвует в сгибании всего бедра. Они также необходимы для его вращения — прекрасный пример этого движения — сидеть на полу со скрещенными ногами.
Подколенные сухожилия. Подколенные сухожилия необходимы для наклона бедра и позволяют сгибать колено. Это означает, что они необходимы для таких движений, как приседания, которые включают в себя сгибание коленного сустава. Точно так же они играют решающую роль при ходьбе, так как позволяют вам поставить ноги позади себя после того, как вы сделаете шаг.
Аддуктор с. Приводящие мышцы помогают сохранять равновесие, удерживая ноги и бедра на одном уровне.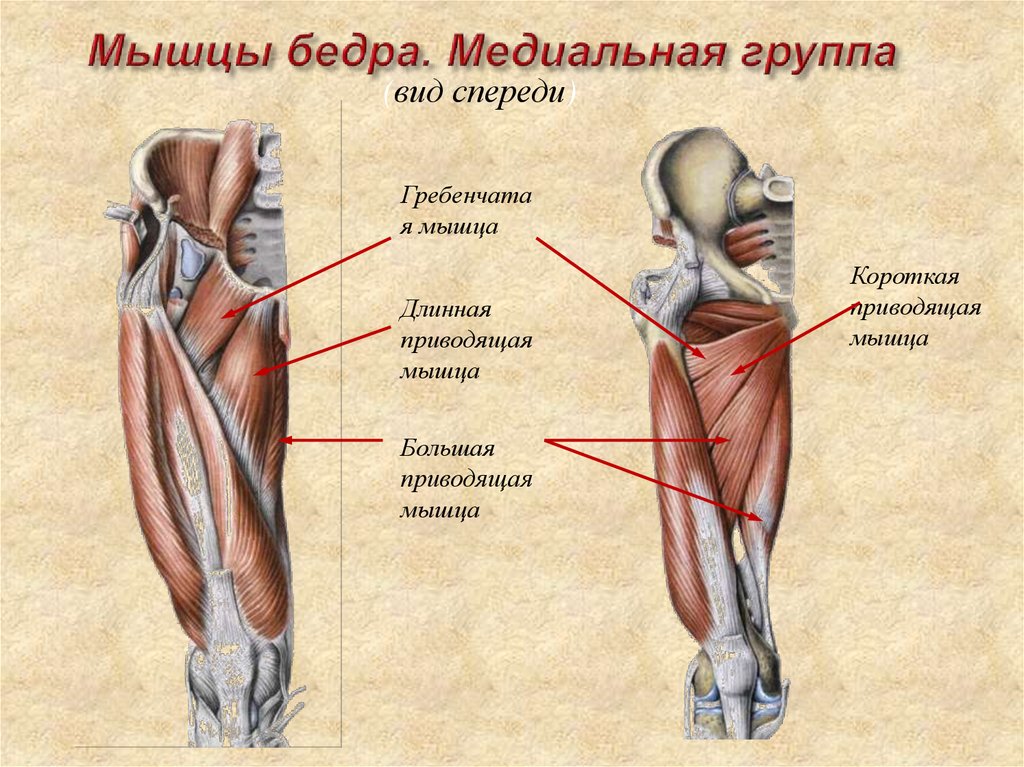 Основное движение, в котором задействованы эти мышцы, — это приведение бедер, когда ваши ноги движутся навстречу друг другу.
Основное движение, в котором задействованы эти мышцы, — это приведение бедер, когда ваши ноги движутся навстречу друг другу.
Гребневая. Гребенчатая мышца считается «переходной мышцей», расположенной между передней и медиальной частями бедра. Это позволяет вам сгибать и вращать верхнюю часть ноги в тазобедренном суставе.
Мышцы бедра расположены между коленом и нижней частью спинного мозга. Это обычно называется «верхняя часть ноги» и делится на три части:
- Передняя часть бедра
- Медиальная часть бедра
- Задняя часть бедра
Передняя часть бедра — это мышцы, которые находятся в передней части тела, включая гребенчатую, четырехглавую и портняжную мышцы. Эти мышцы в основном участвуют в сгибании ног, например, когда вы встаете.
При этом медиальные мышцы бедра располагаются между передней и задней мышцами. В основном они сформированы приводящими мышцами, хотя они также содержат тонкую и запирательную мышцы, которые помогают вращать, разгибать и приводить колено.
Наконец, задние мышцы бедер находятся сзади ваших ног. Здесь находятся три меньшие мышцы: полусухожильная, полуперепончатая и двуглавая мышца бедра. Они помогают сгибать и вращать бедра и колени.
Как и любые другие мышцы, мышцы бедер подвержены травмам, перенапряжению и другим источникам дискомфорта. Эти проблемы обычно приводят к очевидным признакам, таким как боль и кровоподтеки. Но вы также можете испытать:
- Онемение в области
- Хлопающий звук при разгибании колена или бедра
- Отек
- Слабость при надавливании или приложении веса
Если какой-либо из этих симптомов сохраняется в течение нескольких дней или вы не можете выполнять основные движения ногами, обязательно проверьтесь у врача.
Большинство состояний, поражающих мышцы бедра, возникают из-за их чрезмерного растяжения. Обычно это происходит во время занятий спортом, хотя также может быть вызвано столкновением или простой резкой сменой направления.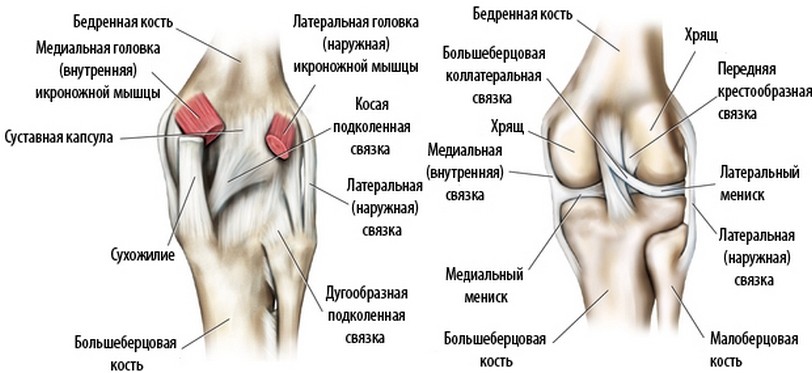 Двумя наиболее распространенными травмами бедра являются:
Двумя наиболее распространенными травмами бедра являются:
Штаммы. Напряжение (также называемое мышечным растяжением) относится к чрезмерному растяжению мышцы или сухожилия, которое, среди прочих симптомов, приводит к спазмам, слабости и судорогам. Обычно они возникают после отдельного события, но могут возникать и из-за длительно повторяющихся движений.
Слезы. Разрывы являются одним из самых тяжелых состояний, поражающих мышцы бедра и часто требующих хирургического вмешательства. Они включают в себя буквально разрыв мышцы, сухожилия или связки, что вызывает сильную боль, отек и кровоподтеки.
Как и в случае с большинством других мышц тела, уход за бедрами означает прислушиваться к своему телу и избегать потенциально опасных действий. В частности, вам следует с осторожностью заниматься видами спорта, включающими захваты мяча и другие подобные агрессивные движения, чтобы избежать травм.
Занимаясь этими видами спорта, также помните, что вам не следует продолжать занятия, если вы чувствуете боль. Это часто приводит к ухудшению поражения и дальнейшей задержке времени восстановления. Другие вещи, которые вы можете сделать, чтобы сохранить свои бедра здоровыми, включают в себя:
Это часто приводит к ухудшению поражения и дальнейшей задержке времени восстановления. Другие вещи, которые вы можете сделать, чтобы сохранить свои бедра здоровыми, включают в себя:
- Здоровая и разнообразная диета с большим количеством белка
- Поддержание водного баланса и поддержание здорового веса
- Частые физические упражнения для увеличения силы
- Разминка перед тренировкой или занятием спортом
Top Picks
Переломы диафиза бедренной кости (перелом бедренной кости) — OrthoInfo
Бедренная кость (бедренная кость) — самая длинная и прочная кость в вашем теле. Из-за того, что бедренная кость очень прочная, обычно требуется большое усилие, чтобы сломать ее. Автомобильные столкновения, например, являются причиной номер один переломов бедренной кости.
Из-за того, что бедренная кость очень прочная, обычно требуется большое усилие, чтобы сломать ее. Автомобильные столкновения, например, являются причиной номер один переломов бедренной кости.
Длинная прямая часть бедренной кости называется диафизом бедренной кости. Когда есть перелом в любом месте на этой длине кости, это называется переломом диафиза бедренной кости. Этот тип перелома ноги почти всегда требует хирургического лечения.
Диафрагма бедренной кости проходит снизу бедра до места, где кость начинает расширяться в области колена.
Переломы бедренной кости сильно различаются в зависимости от силы, вызвавшей перелом. Фрагменты кости могут располагаться правильно (стабильный перелом) или смещаться (перелом со смещением). Кожа вокруг перелома может быть неповрежденной (закрытый перелом) или кость может проколоть кожу (открытый перелом).
Врачи описывают переломы друг другу, используя системы классификации. Переломы бедренной кости классифицируют в зависимости от:
- Локализации перелома (тело бедренной кости делится на трети: дистальную, среднюю, проксимальную)
- Характер перелома (например, кость может ломаться в разные стороны, например, поперечно, продольно или посередине)
- Если кожа и мышцы над костью разорваны травмой
Наиболее распространенные типы переломов диафиза бедренной кости включают:
Поперечный перелом. При этом типе перелома перелом представляет собой прямую горизонтальную линию, проходящую через диафиз бедренной кости.
При этом типе перелома перелом представляет собой прямую горизонтальную линию, проходящую через диафиз бедренной кости.
Косой перелом. Этот тип перелома имеет наклонную линию, пересекающую стержень.
Спиральный перелом. Линия излома окружает стержень, как полоски на леденце. Скручивающая сила бедра вызывает этот тип перелома.
Оскольчатый перелом. При переломе этого типа кость раскололась на три или более частей. В большинстве случаев количество костных фрагментов соответствует силе, необходимой для перелома кости.
Открытый перелом. Если кость ломается таким образом, что костные фрагменты торчат через кожу или рана проникает до сломанной кости, перелом называется открытым или сложным переломом. При открытых переломах чаще всего повреждаются окружающие мышцы, сухожилия и связки. Они имеют более высокий риск осложнений, особенно инфекций, и требуют больше времени для заживления.
(слева) Косой излом имеет наклонную линию, пересекающую ствол. (справа) Оскольчатый перелом расколот на три или более частей.
(справа) Оскольчатый перелом расколот на три или более частей.
Переломы диафиза бедренной кости у молодых людей часто возникают в результате какого-либо высокоэнергетического столкновения. Наиболее распространенной причиной перелома диафиза бедренной кости является автомобильная или мотоциклетная авария. Другой распространенной причиной является попадание под машину во время ходьбы, падение с высоты и огнестрельные ранения.
Инцидент с меньшей силой, такой как падение с места, может вызвать перелом диафиза бедренной кости у пожилого человека с более слабыми костями.
Перелом диафиза бедренной кости обычно вызывает немедленную сильную боль. Вы не сможете опираться на травмированную ногу, и она может выглядеть деформированной — короче другой ноги и уже не прямой.
К началу
История болезни и медицинский осмотр Важно, чтобы ваш врач знал особенности того, как вы повредили ногу. Например, если вы попали в автомобильную аварию, вашему врачу было бы полезно узнать, с какой скоростью вы ехали, были ли вы водителем или пассажиром, были ли вы пристегнуты ремнем безопасности и сработали ли подушки безопасности.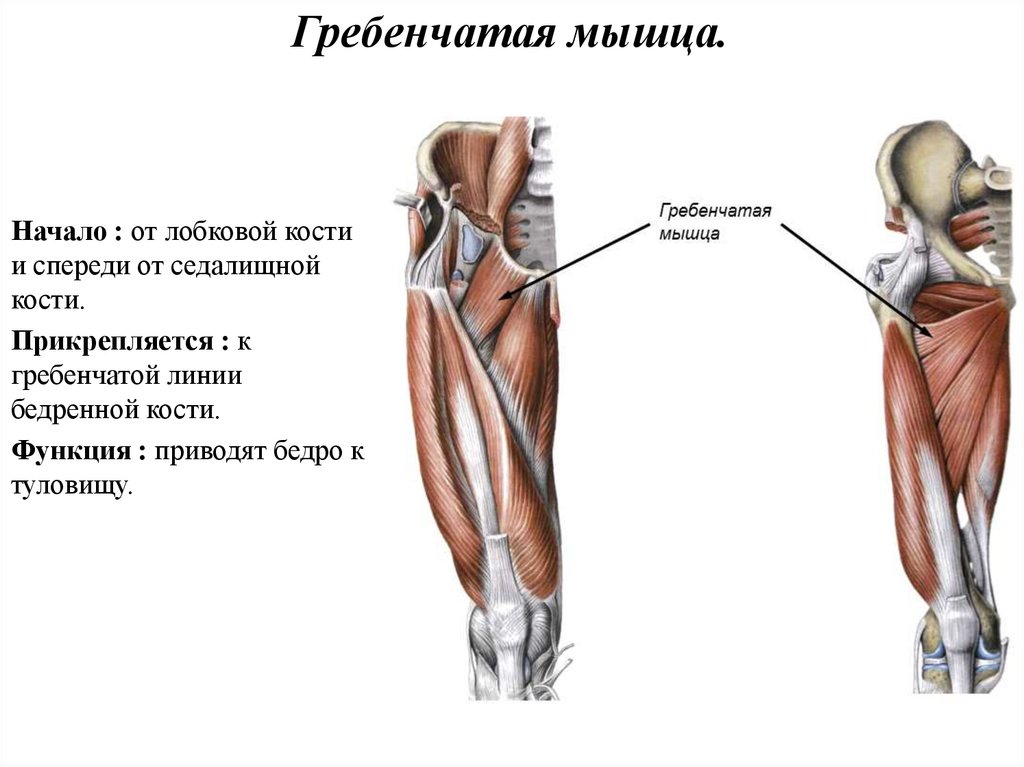 Эта информация поможет вашему врачу определить, как вы получили травму и можете ли вы получить травму в другом месте.
Эта информация поможет вашему врачу определить, как вы получили травму и можете ли вы получить травму в другом месте.
Также важно, чтобы ваш врач знал, есть ли у вас какие-либо другие заболевания, такие как высокое кровяное давление, диабет, астма или аллергии. Ваш врач также спросит вас, употребляете ли вы табачные изделия или принимаете какие-либо лекарства.
После обсуждения вашей травмы и истории болезни ваш врач проведет тщательный осмотр. Он или она оценит ваше общее состояние, а затем сосредоточится на вашей ноге. Ваш врач будет искать:
- Явная деформация бедра/голени (необычный угол, искривление или укорочение ноги)
- Повреждения кожи
- Синяки
- Кости, которые могут давить на кожу
После визуального осмотра врач прощупает ваше бедро, голень и ступню в поисках аномалий и проверит натяжение кожи и мышц вокруг бедра. Он или она также будет нащупывать пульс. Если вы не спите, врач проверит чувствительность и подвижность вашей ноги и стопы.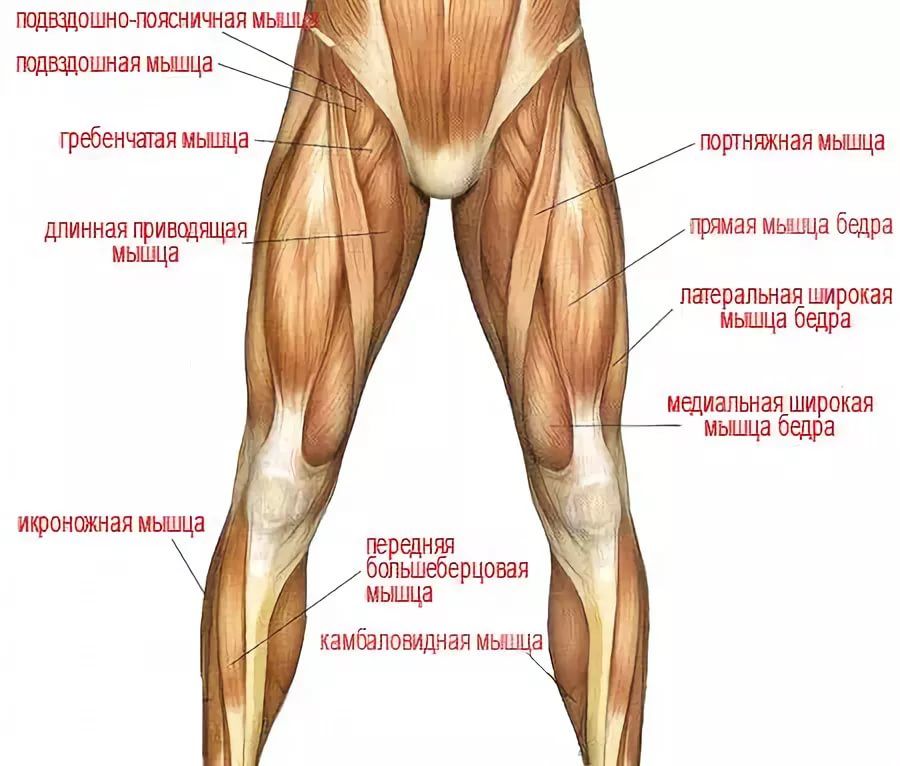
Визуализирующие тесты предоставят вашему врачу дополнительную информацию о вашей травме.
Рентген. Наиболее распространенным способом оценки перелома является рентген, который дает четкое изображение кости. Рентген может показать, цела кость или сломана. Они также могут показать тип перелома и его расположение в бедренной кости.
Рентгенограммапоказывает поперечный перелом бедренной кости. Перелом представляет собой прямую горизонтальную линию, пересекающую вал.
Воспроизведено из JF Sarwak (ed): Essentials of Musculoskeletal Care, ed 4. Rosemont, IL. Американская академия хирургов-ортопедов, 2010 г.
Компьютерная томография (КТ). Если вашему врачу по-прежнему нужна дополнительная информация после просмотра ваших рентгеновских снимков, он или она может назначить компьютерную томографию. Компьютерная томография показывает поперечное сечение вашей конечности.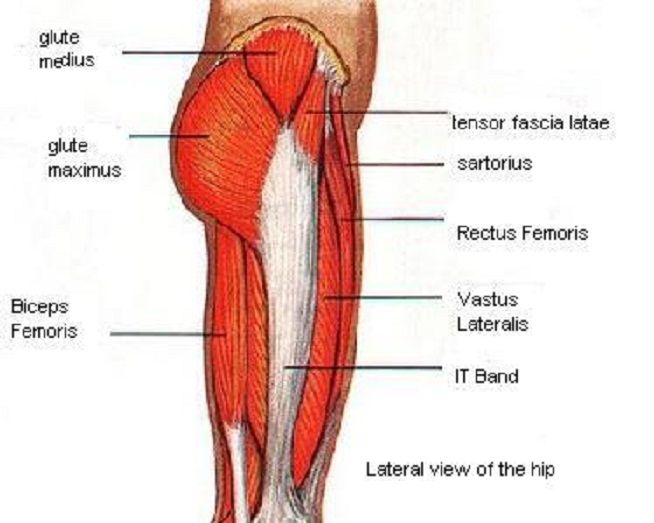 Это может предоставить вашему врачу ценную информацию о тяжести перелома. Например, иногда линии перелома могут быть очень тонкими и их трудно увидеть на рентгеновском снимке. Компьютерная томография может помочь вашему врачу увидеть линии более четко.
Это может предоставить вашему врачу ценную информацию о тяжести перелома. Например, иногда линии перелома могут быть очень тонкими и их трудно увидеть на рентгеновском снимке. Компьютерная томография может помочь вашему врачу увидеть линии более четко.
Для заживления большинства переломов диафиза бедренной кости требуется хирургическое вмешательство. Переломы диафиза бедренной кости редко лечат без хирургического вмешательства. Очень маленьких детей иногда лечат гипсовой повязкой. Для получения дополнительной информации об этом см. Переломы бедренной кости (бедренной кости) у детей .
Хирургическое лечение Сроки операции. Большинство переломов бедренной кости лечат в течение 24–48 часов. Иногда фиксацию откладывают до тех пор, пока не будут стабилизированы другие опасные для жизни травмы или нестабильное состояние здоровья. Чтобы снизить риск инфицирования, открытые переломы лечат антибиотиками сразу по прибытии в больницу. Открытая рана, ткани и кость будут очищены во время операции.
Открытая рана, ткани и кость будут очищены во время операции.
На время между первой неотложной помощью и операцией врач может наложить на ногу длинную шину или вытяжение. Это делается для того, чтобы ваши сломанные кости были максимально выровнены, а также для поддержания длины ноги.
Скелетное вытяжение представляет собой систему шкивов, состоящую из грузов и противовесов, которая удерживает сломанные кости вместе. Это держит вашу ногу прямо и часто помогает облегчить боль.
Внешняя фиксация. При этом типе операции металлические штифты или винты вставляются в кость выше и ниже места перелома. Штифты и винты прикреплены к стержню снаружи кожи. Это устройство представляет собой стабилизирующую раму, удерживающую кости в правильном положении.
Внешняя фиксация обычно используется для временного лечения переломов бедренной кости. Поскольку внешние фиксаторы легко накладываются, их часто надевают, когда пациент имеет множественные травмы и еще не готов к более длительной операции по исправлению перелома.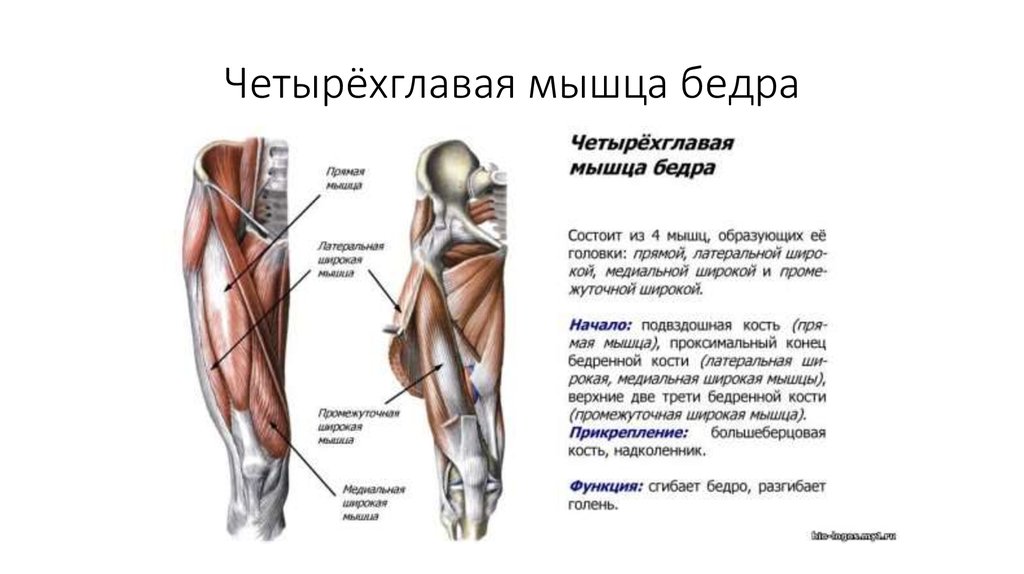 Внешний фиксатор обеспечивает хорошую временную стабильность до тех пор, пока пациент не станет достаточно здоровым для окончательной операции. В некоторых случаях внешний фиксатор остается до полного заживления бедренной кости, но это бывает нечасто.
Внешний фиксатор обеспечивает хорошую временную стабильность до тех пор, пока пациент не станет достаточно здоровым для окончательной операции. В некоторых случаях внешний фиксатор остается до полного заживления бедренной кости, но это бывает нечасто.
Внешняя фиксация часто используется для временного удержания костей вместе при повреждении кожи и мышц.
Интрамедуллярный штифт. В настоящее время большинство хирургов используют метод лечения переломов диафиза бедренной кости – интрамедуллярное введение стержня. Во время этой процедуры в канал бедренной кости вводится специально разработанный металлический стержень. Стержень проходит через трещину, удерживая ее на месте.
Интрамедуллярный штифт обеспечивает прочную, стабильную фиксацию по всей длине.
Интрамедуллярный стержень можно вводить в канал как в бедре, так и в колене. Винты размещаются над и под переломом, чтобы удерживать ногу в правильном положении, пока кость срастается.
Интрамедуллярные штифты обычно изготавливаются из титана.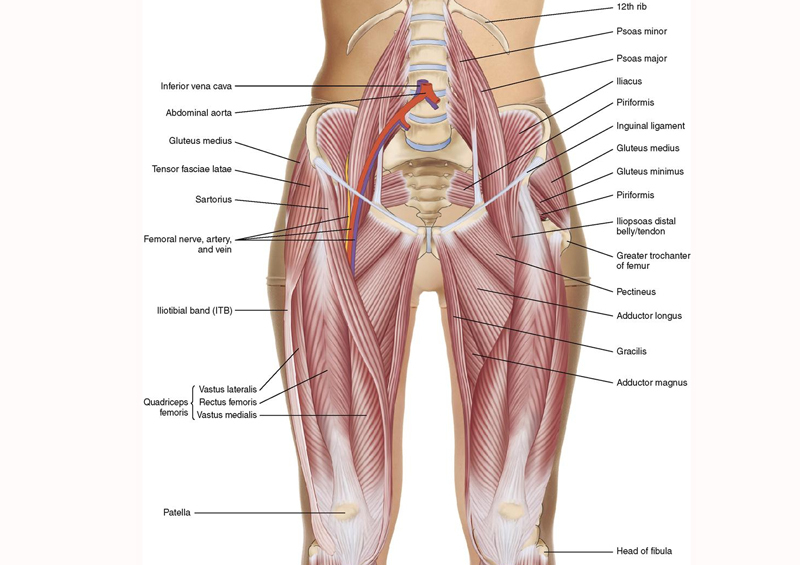 Они бывают разной длины и диаметра, чтобы соответствовать большинству бедренных костей.
Они бывают разной длины и диаметра, чтобы соответствовать большинству бедренных костей.
(слева) На этом снимке сбоку виден поперечный перелом бедренной кости. (справа) На этом рентгеновском снимке спереди перелом был обработан интрамедуллярным стержнем.
Пластины и винты. Во время этой операции костные фрагменты сначала репозиционируют (репонируют) до их нормального положения. Их скрепляют винтами и металлическими пластинами, прикрепленными к внешней поверхности кости.
Пластины и винты часто используются, когда интрамедуллярное введение гвоздей невозможно, например, при переломах, распространяющихся на тазобедренный или коленный суставы.
К началу
Для полного заживления большинства переломов диафиза бедренной кости требуется от 3 до 6 месяцев. Некоторым требуется еще больше времени, особенно если перелом был открытым или раздроблен на несколько осколков или если больной употребляет табачные изделия.
Боль после травмы или операции является естественной частью процесса заживления. Ваш врач и медсестры будут работать над уменьшением боли, что поможет вам быстрее выздороветь.
Лекарства часто назначают для кратковременного обезболивания после операции или травмы. Многие виды лекарств доступны, чтобы помочь справиться с болью. К ним относятся ацетаминофен, нестероидные противовоспалительные препараты (НПВП), габапентиноиды, миорелаксанты, опиоиды и местные обезболивающие. Ваш врач может использовать комбинацию этих препаратов для облегчения боли, а также свести к минимуму потребность в опиоидах. Некоторые обезболивающие могут иметь побочные эффекты, которые могут повлиять на вашу способность управлять автомобилем и заниматься другими видами деятельности. Ваш врач расскажет вам о побочных эффектах ваших обезболивающих.
Имейте в виду, что хотя опиоиды помогают облегчить боль после операции или травмы, они являются наркотиками и могут вызывать привыкание.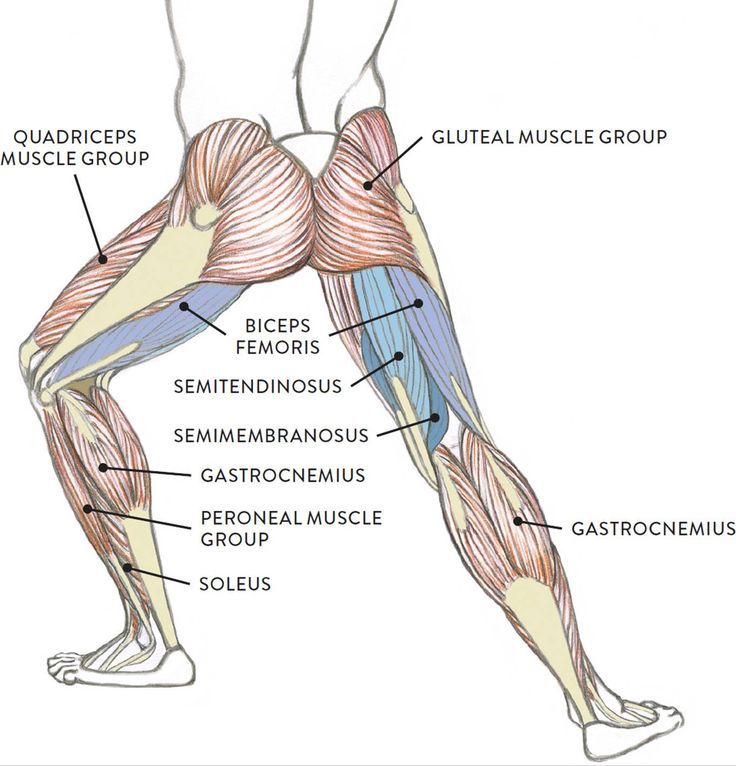 Опиоидная зависимость и передозировка стали серьезной проблемой общественного здравоохранения в США. Важно использовать опиоиды только по назначению врача. Как только ваша боль начнет уменьшаться, прекратите прием опиоидов. Поговорите со своим врачом, если ваша боль не начала уменьшаться в течение нескольких дней после лечения.
Опиоидная зависимость и передозировка стали серьезной проблемой общественного здравоохранения в США. Важно использовать опиоиды только по назначению врача. Как только ваша боль начнет уменьшаться, прекратите прием опиоидов. Поговорите со своим врачом, если ваша боль не начала уменьшаться в течение нескольких дней после лечения.
Многие врачи поощряют движение ног в начале восстановительного периода. Очень важно следовать указаниям врача относительно нагрузки на травмированную ногу, чтобы избежать проблем.
В некоторых случаях врачи разрешают пациентам максимально нагружать ногу сразу после операции. Тем не менее, вы не сможете полностью перенести вес на ногу, пока перелом не начнет срастаться. Обязательно внимательно следуйте инструкциям своего врача.
Когда вы начнете ходить, вам, вероятно, потребуются костыли или ходунки для поддержки.
Физиотерапия Поскольку вы, скорее всего, потеряете мышечную силу в поврежденной области, во время процесса заживления важны упражнения.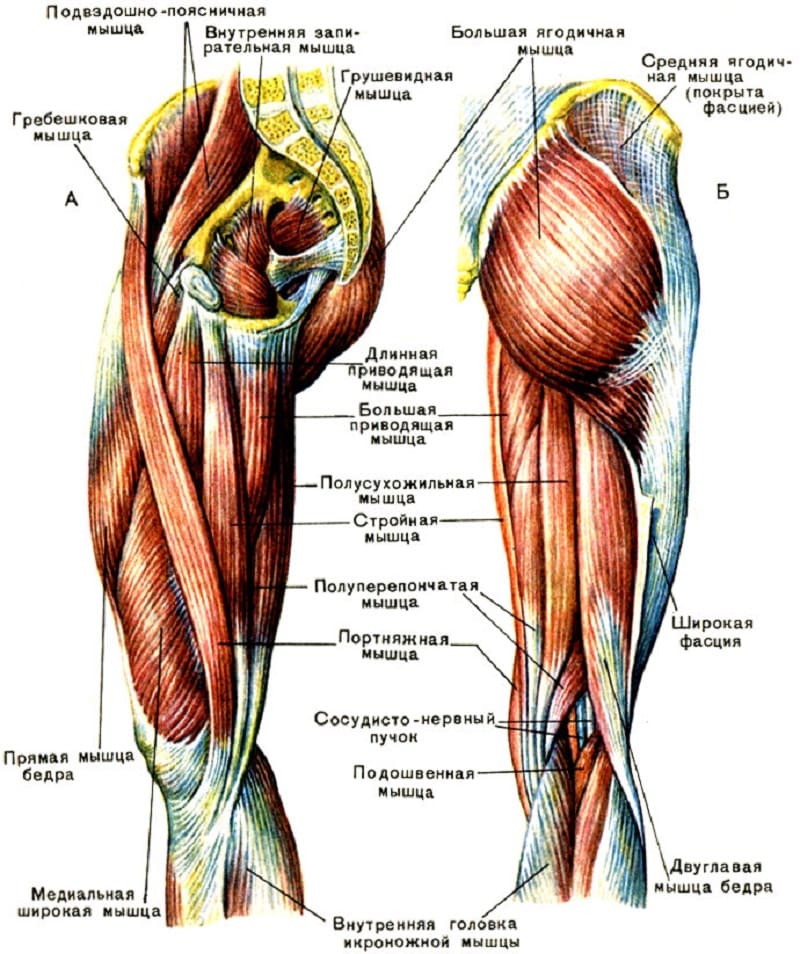 Физиотерапия поможет восстановить нормальную мышечную силу, подвижность суставов и гибкость. Это также может помочь вам справиться с болью после операции.
Физиотерапия поможет восстановить нормальную мышечную силу, подвижность суставов и гибкость. Это также может помочь вам справиться с болью после операции.
Физиотерапевт, скорее всего, начнет обучать вас определенным упражнениям, пока вы еще находитесь в больнице. Терапевт также поможет вам научиться пользоваться костылями или ходунками.
Осложнения переломов диафиза бедренной костиПереломы диафиза бедренной кости могут привести к дальнейшим травмам и осложнениям.
- Концы сломанных костей часто бывают острыми и могут порезать или разорвать окружающие кровеносные сосуды или нервы, хотя это случается очень редко.
- Может развиться острый компартмент-синдром. Это болезненное состояние, которое возникает, когда давление внутри мышц достигает опасного уровня. Это давление может уменьшить кровоток, что препятствует поступлению питательных веществ и кислорода к нервным и мышечным клеткам. Если давление не снять быстро, это может привести к постоянной инвалидности.