Диета при панкреатите поджелудочной железы: меню на каждый день
https://rsport.ria.ru/20211122/dieta-1760241724.html
Диета при панкреатите: стоп-лист продуктов, меню и рекомендации
Диета при панкреатите поджелудочной железы: меню на каждый день
Диета при панкреатите: стоп-лист продуктов, меню и рекомендации
Пациентам с панкреатитом — воспалением поджелудочной железы — назначают медикаментозное лечение и диету. Как правильно составить меню на неделю и на каждый день РИА Новости Спорт, 30.11.2021
2021-11-22T20:13
2021-11-22T20:13
2021-11-30T15:18
зож
общество
питание
диета
россия
здоровый образ жизни (зож)
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21.img.ria.ru/images/96548/22/965482266_0:82:1025:658_1920x0_80_0_0_234e332fb4a8e1e1500d4e1a3ff0dae9.jpg
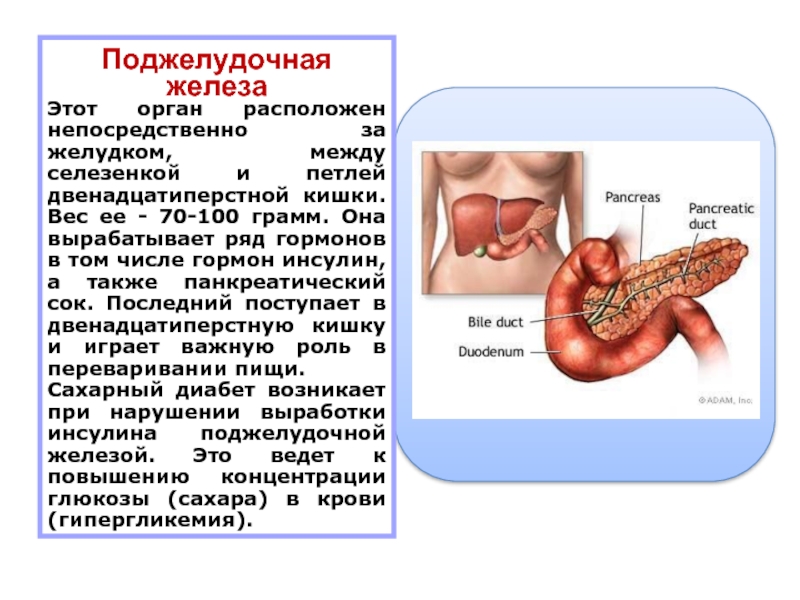
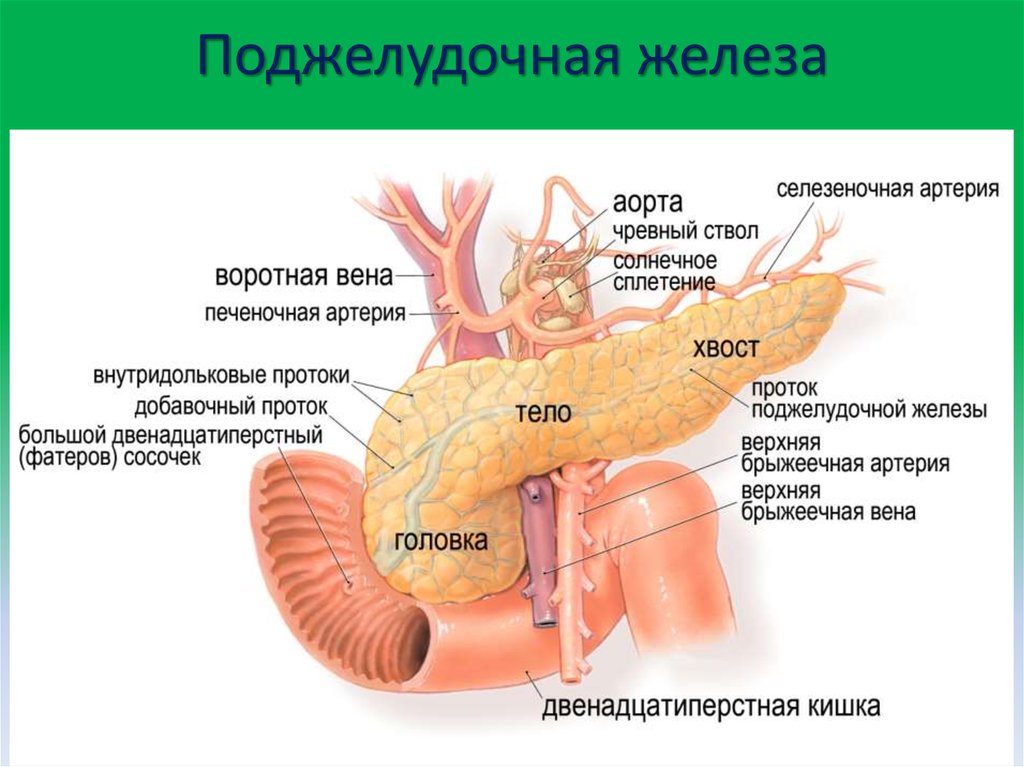
МОСКВА, 22 ноя — РИА Новости. Пациентам с панкреатитом — воспалением поджелудочной железы — назначают медикаментозное лечение и диету. Как правильно составить меню на неделю и на каждый день при обострении заболевания поджелудочной железы — в материале РИА Новости.Что такое панкреатитПанкреатит — это воспаление поджелудочной железы с нарушением оттока ее секретов. Повышение активности ферментных систем приводит к плохой проходимости выводящих протоков. В России это одно из самых распространенных заболеваний. За последние 10 лет его стали диагностировать не только у взрослых, но и у детей.Причины заболевания часто связаны с нарушениями питания: несбалансированным рационом, голоданием, употреблением острой и жирной пищи, отравлением или воспалительными болезнями — циррозом печени, гастритом.Врач и телеведущий Александр Мясников называет два основных фактора, пагубно влияющих на поджелудочную железу. По его мнению, острая форма заболевания возникает из-за злоупотребления алкоголем и курения.»Когда омертвевает часть поджелудочной железы, отказывают все органы. Они (пациенты. — Прим. ред.) умирают от мультисистемной недостаточности, когда перестают работать почки, не держит сердце, легкие.
Как правильно составить меню на неделю и на каждый день при обострении заболевания поджелудочной железы — в материале РИА Новости.Что такое панкреатитПанкреатит — это воспаление поджелудочной железы с нарушением оттока ее секретов. Повышение активности ферментных систем приводит к плохой проходимости выводящих протоков. В России это одно из самых распространенных заболеваний. За последние 10 лет его стали диагностировать не только у взрослых, но и у детей.Причины заболевания часто связаны с нарушениями питания: несбалансированным рационом, голоданием, употреблением острой и жирной пищи, отравлением или воспалительными болезнями — циррозом печени, гастритом.Врач и телеведущий Александр Мясников называет два основных фактора, пагубно влияющих на поджелудочную железу. По его мнению, острая форма заболевания возникает из-за злоупотребления алкоголем и курения.»Когда омертвевает часть поджелудочной железы, отказывают все органы. Они (пациенты. — Прим. ред.) умирают от мультисистемной недостаточности, когда перестают работать почки, не держит сердце, легкие.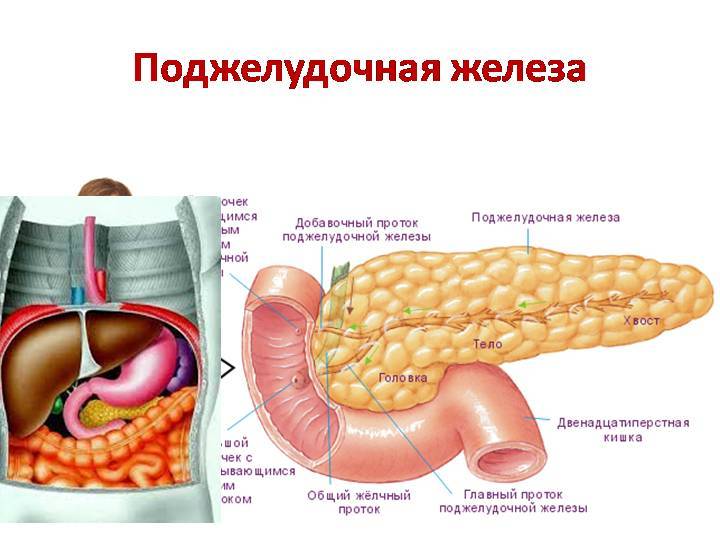 Это страшно», — уверен Мясников.По словам врача, если употреблять по 200 г крепкого алкоголя пять раз в неделю, то это может привести к хроническому панкреатиту.Диета при панкреатитеНедуг проявляется болезненными ощущениями в верхней части живота.Панкреатит бывает острым и хроническим. Острая форма заболевания возникает резко и исчезает при правильном и своевременном лечении. При длительном воспалении появляется хронический панкреатит, который характеризуется периодическими обострениями.Для чего нужна диетаЧтобы снять нагрузку с воспаленной железы, врач назначает специальную диету с рядом ограничений в питании. Если пациент не придерживается определенного меню, то выводящие протоки сужаются, происходит застой поджелудочного сока, что приводит к обострению заболевания.Основные правилаПитание дробными порциями и исключение тяжелых для переваривания блюд помогает снизить нагрузку на поджелудочную железу. Грамотно подобранное меню позволяет получить все необходимые питательные вещества.При панкреатите назначают систему лечебно-профилактического питания, которая называется «Стол №5» по Певзнеру.
Это страшно», — уверен Мясников.По словам врача, если употреблять по 200 г крепкого алкоголя пять раз в неделю, то это может привести к хроническому панкреатиту.Диета при панкреатитеНедуг проявляется болезненными ощущениями в верхней части живота.Панкреатит бывает острым и хроническим. Острая форма заболевания возникает резко и исчезает при правильном и своевременном лечении. При длительном воспалении появляется хронический панкреатит, который характеризуется периодическими обострениями.Для чего нужна диетаЧтобы снять нагрузку с воспаленной железы, врач назначает специальную диету с рядом ограничений в питании. Если пациент не придерживается определенного меню, то выводящие протоки сужаются, происходит застой поджелудочного сока, что приводит к обострению заболевания.Основные правилаПитание дробными порциями и исключение тяжелых для переваривания блюд помогает снизить нагрузку на поджелудочную железу. Грамотно подобранное меню позволяет получить все необходимые питательные вещества.При панкреатите назначают систему лечебно-профилактического питания, которая называется «Стол №5» по Певзнеру. Меню подбирают индивидуально с учетом различных факторов. Рацион зависит от формы и стадии болезни, степени выраженности основных симптомов и уровня ферментной недостаточности.Диета при панкреатите характеризуется не только строгим отбором продуктов, но и особыми принципами, которые помогают поджелудочной железе легче справляться со своей работой.Основные правила диеты:Таблица продуктовПравильно подобранные продукты помогают предотвратить обострение панкреатита. Причиной рецидива чаще всего бывает именно нарушения в питании. Если пациенту диагностировали хронический панкреатит, то медики рекомендуют постоянно придерживаться диеты.Что можноПродукты рекомендуют запекать, отваривать, тушить. Список разрешенных продуктов:Что нельзяЗапрещено употреблять в пищу соленые, копченые, жареные и маринованные продукты. Блюда должны быть теплыми, ни в коем случае не горячими и не холодными. При панкреатите следует исключить из рациона следующие продукты:Меню на неделюОбычно меню включает в себя три основных приема пищи, два легких перекуса и кисломолочные продукты перед сном.
Меню подбирают индивидуально с учетом различных факторов. Рацион зависит от формы и стадии болезни, степени выраженности основных симптомов и уровня ферментной недостаточности.Диета при панкреатите характеризуется не только строгим отбором продуктов, но и особыми принципами, которые помогают поджелудочной железе легче справляться со своей работой.Основные правила диеты:Таблица продуктовПравильно подобранные продукты помогают предотвратить обострение панкреатита. Причиной рецидива чаще всего бывает именно нарушения в питании. Если пациенту диагностировали хронический панкреатит, то медики рекомендуют постоянно придерживаться диеты.Что можноПродукты рекомендуют запекать, отваривать, тушить. Список разрешенных продуктов:Что нельзяЗапрещено употреблять в пищу соленые, копченые, жареные и маринованные продукты. Блюда должны быть теплыми, ни в коем случае не горячими и не холодными. При панкреатите следует исключить из рациона следующие продукты:Меню на неделюОбычно меню включает в себя три основных приема пищи, два легких перекуса и кисломолочные продукты перед сном. На завтрак обычно варят каши на воде, а в период стабильного улучшения можно добавить немного разведенного молока. Вместо каши разрешается пудинг, омлет с кусочком нежирного сыра.Для первого перекуса готовят легкое суфле из творога или мяса, подают запеченное яблоко с медом. Запить можно компотом из сухофруктов или настоем шиповника.На обед — легкий суп на овощном бульоне, в который можно добавить немного сметаны. На второе подают белковое блюдо с кашей или овощами.На полдник берут примерно те же продукты, что и на первый перекус. Можно подать кисель, галетное печенье.Ужин должен быть легким, но богатым углеводами и белками. Подойдут запеканки, мясные рулеты в омлете, суфле, отварная рыба/мясо. Можно добавить гарнир.Перед сном пьют нежирные кисломолочные продукты, например, кефир.Примерное меню на неделюДиета во время обострения панкреатитаПри острой стадии заболевания в период болезненных ощущений рекомендовано непродолжительное лечебное голодание. Можно щелочное и витаминизированное питье.
На завтрак обычно варят каши на воде, а в период стабильного улучшения можно добавить немного разведенного молока. Вместо каши разрешается пудинг, омлет с кусочком нежирного сыра.Для первого перекуса готовят легкое суфле из творога или мяса, подают запеченное яблоко с медом. Запить можно компотом из сухофруктов или настоем шиповника.На обед — легкий суп на овощном бульоне, в который можно добавить немного сметаны. На второе подают белковое блюдо с кашей или овощами.На полдник берут примерно те же продукты, что и на первый перекус. Можно подать кисель, галетное печенье.Ужин должен быть легким, но богатым углеводами и белками. Подойдут запеканки, мясные рулеты в омлете, суфле, отварная рыба/мясо. Можно добавить гарнир.Перед сном пьют нежирные кисломолочные продукты, например, кефир.Примерное меню на неделюДиета во время обострения панкреатитаПри острой стадии заболевания в период болезненных ощущений рекомендовано непродолжительное лечебное голодание. Можно щелочное и витаминизированное питье. При необходимости назначается внутривенное питание.Голодание длится два-три дня. Когда боли стихают, можно поэтапно вводить лечебную диету. В первые несколько дней еда должна быть малокалорийной, например, протертые, полужидкие овощные пюре, приготовленные на пару или отварные блюда. Нельзя использовать многокомпонентные рецепты и специи.На четвертый-пятый день, когда симптомы становятся менее выраженными, вводят более калорийные блюда. При этом ориентируются на самочувствие и степень усвоения пищи. В рацион добавляют нежирный творог, мясо, яйца, немного сливочного масла. Продукты отваривают или готовят на пару, измельчают и подают в виде запеканок и пюре.В последующие 10-12 месяцев необходимо придерживаться щадящего дробного питания, но не такого строгого. Диета в этот период напоминает меню, рекомендуемое при хроническом панкреатите.Диета для беременных при панкреатитеБеременные нередко сталкиваются с проблемами в работе желудочно-кишечного тракта. Если врач поставил диагноз «панкреатит», то, кроме медикаментозного лечения, также назначают диету «Стол №5».
При необходимости назначается внутривенное питание.Голодание длится два-три дня. Когда боли стихают, можно поэтапно вводить лечебную диету. В первые несколько дней еда должна быть малокалорийной, например, протертые, полужидкие овощные пюре, приготовленные на пару или отварные блюда. Нельзя использовать многокомпонентные рецепты и специи.На четвертый-пятый день, когда симптомы становятся менее выраженными, вводят более калорийные блюда. При этом ориентируются на самочувствие и степень усвоения пищи. В рацион добавляют нежирный творог, мясо, яйца, немного сливочного масла. Продукты отваривают или готовят на пару, измельчают и подают в виде запеканок и пюре.В последующие 10-12 месяцев необходимо придерживаться щадящего дробного питания, но не такого строгого. Диета в этот период напоминает меню, рекомендуемое при хроническом панкреатите.Диета для беременных при панкреатитеБеременные нередко сталкиваются с проблемами в работе желудочно-кишечного тракта. Если врач поставил диагноз «панкреатит», то, кроме медикаментозного лечения, также назначают диету «Стол №5». Меню для беременных практически не отличается от общей диеты при панкреатите. Важно обеспечить полноценный рацион, чтобы плод получал все необходимые вещества и правильно развивался. В ежедневном питании обязательно должны быть витамины и минералы, белки (молочные продукты, мясо, яйца), жиры (растительные масла), углеводы (фрукты, овощи, крупы, макароны).Общие рекомендацииДаже если у пациента легкая форма панкреатита, все равно рекомендуют соблюдать нестрогую диету. Из ежедневного меню следует исключить те продукты, которые усиливают кислотообразование. Чтобы снизить риск обострений, стоит придерживаться щадящей диеты на протяжении всей жизни.
Меню для беременных практически не отличается от общей диеты при панкреатите. Важно обеспечить полноценный рацион, чтобы плод получал все необходимые вещества и правильно развивался. В ежедневном питании обязательно должны быть витамины и минералы, белки (молочные продукты, мясо, яйца), жиры (растительные масла), углеводы (фрукты, овощи, крупы, макароны).Общие рекомендацииДаже если у пациента легкая форма панкреатита, все равно рекомендуют соблюдать нестрогую диету. Из ежедневного меню следует исключить те продукты, которые усиливают кислотообразование. Чтобы снизить риск обострений, стоит придерживаться щадящей диеты на протяжении всей жизни.
https://ria.ru/20201224/dieta-1590764680.html
https://rsport.ria.ru/20211007/dieta-1753395775.html
https://rsport.ria.ru/20211013/dieta-1754355506.html
россия
РИА Новости Спорт
1
5
4.7
96
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og. xn--p1ai/awards/
xn--p1ai/awards/
2021
РИА Новости Спорт
1
5
4.7
96
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://rsport.ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости Спорт
1
5
4.7
96
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
1920
1080
true
1920
1440
true
https://cdnn21.img.ria.ru/images/96548/22/965482266_0:0:897:673_1920x0_80_0_0_150f612e3bc70975ccc19afbf4ab98b0.jpg
1920
1920
true
РИА Новости Спорт
1
5
4.7
96
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og. xn--p1ai/awards/
xn--p1ai/awards/
РИА Новости Спорт
1
5
4.7
96
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
общество, питание, диета, россия, здоровый образ жизни (зож)
ЗОЖ, Общество, Питание, Диета, Россия, Здоровый образ жизни (ЗОЖ)
МОСКВА, 22 ноя — РИА Новости. Пациентам с панкреатитом — воспалением поджелудочной железы — назначают медикаментозное лечение и диету. Как правильно составить меню на неделю и на каждый день при обострении заболевания поджелудочной железы — в материале РИА Новости.
Что такое панкреатит
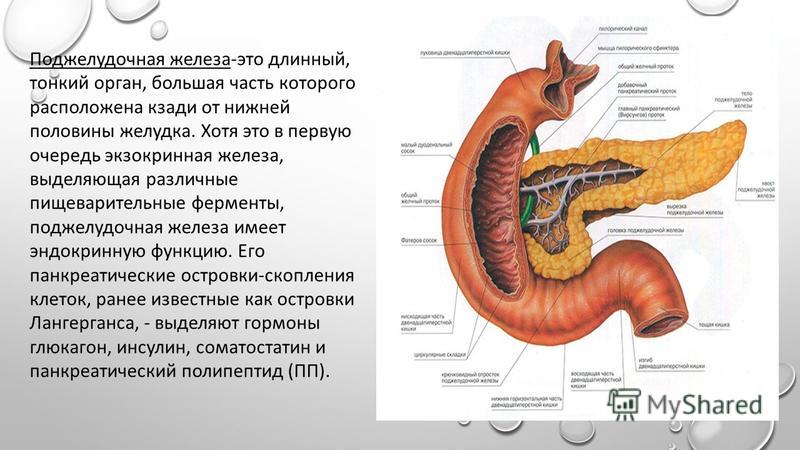
Панкреатит — это воспаление поджелудочной железы с нарушением оттока ее секретов. Повышение активности ферментных систем приводит к плохой проходимости выводящих протоков. В России это одно из самых распространенных заболеваний. За последние 10 лет его стали диагностировать не только у взрослых, но и у детей.
Причины заболевания часто связаны с нарушениями питания: несбалансированным рационом, голоданием, употреблением острой и жирной пищи, отравлением или воспалительными болезнями — циррозом печени, гастритом.
Врач и телеведущий Александр Мясников называет два основных фактора, пагубно влияющих на поджелудочную железу. По его мнению, острая форма заболевания возникает из-за злоупотребления алкоголем и курения.
© Depositphotos.com / RangizzzМужчина с сигаретой
© Depositphotos.com / Rangizzz
Мужчина с сигаретой
«Когда омертвевает часть поджелудочной железы, отказывают все органы. Они (пациенты. — Прим. ред.) умирают от мультисистемной недостаточности, когда перестают работать почки, не держит сердце, легкие. Это страшно», — уверен Мясников.
По словам врача, если употреблять по 200 г крепкого алкоголя пять раз в неделю, то это может привести к хроническому панкреатиту.
«
«Из других частых причин — курение. Причина не столько острого, сколько хронического (панкреатита — Прим. ред.). Кто регулярно выпивает и еще при этом курит, у них часто наблюдается панкреатит, причем в дозозависимой пропорции», — пояснил врач.
ред.). Кто регулярно выпивает и еще при этом курит, у них часто наблюдается панкреатит, причем в дозозависимой пропорции», — пояснил врач.
Диета при панкреатите
Недуг проявляется болезненными ощущениями в верхней части живота.
Панкреатит бывает острым и хроническим. Острая форма заболевания возникает резко и исчезает при правильном и своевременном лечении. При длительном воспалении появляется хронический панкреатит, который характеризуется периодическими обострениями.
Для чего нужна диета
Чтобы снять нагрузку с воспаленной железы, врач назначает специальную диету с рядом ограничений в питании. Если пациент не придерживается определенного меню, то выводящие протоки сужаются, происходит застой поджелудочного сока, что приводит к обострению заболевания.
Стол номер 5: правила диеты для здоровья печени и желчного пузыря
24 декабря 2020, 15:18
Основные правила
Питание дробными порциями и исключение тяжелых для переваривания блюд помогает снизить нагрузку на поджелудочную железу. Грамотно подобранное меню позволяет получить все необходимые питательные вещества.
Грамотно подобранное меню позволяет получить все необходимые питательные вещества.
При панкреатите назначают систему лечебно-профилактического питания, которая называется «Стол №5» по Певзнеру. Меню подбирают индивидуально с учетом различных факторов. Рацион зависит от формы и стадии болезни, степени выраженности основных симптомов и уровня ферментной недостаточности.
Диета при панкреатите характеризуется не только строгим отбором продуктов, но и особыми принципами, которые помогают поджелудочной железе легче справляться со своей работой.
Основные правила диеты:
1.
Пищу принимают небольшими порциями — пять-шесть раз в день по 300 г.2.
Большую часть продуктов отваривают или запекают, чтобы исключить слишком активную выработку ферментов.3.
Продукты употребляют в измельченном или протертом виде. Однако когда обострение прошло, стоит перейти на непротертый вариант питания, чтобы не похудеть и не потерять аппетит.4.
Ежедневно следует употреблять 200 г животного белка.
5.
В течение дня равномерно распределяют 50 г жиров на все приемы пищи. Жиры используют только для приготовления продуктов, в качестве самостоятельного блюда они запрещены.6.
Равномерно распределяют 350 г углеводов в течение дня, при этом разрешено съедать только 30-40 г сахаросодержащих продуктов. Вместо сахара лучше использовать заменитель, например, ксилит.7.
Продукты, вызывающие повышенное газообразование, следует исключить.8.
Количество соли в пище следует снизить до 3-5 г в день.
© Depositphotos.com / timolinaТворог
© Depositphotos.com / timolina
Творог
Таблица продуктов
Правильно подобранные продукты помогают предотвратить обострение панкреатита. Причиной рецидива чаще всего бывает именно нарушения в питании. Если пациенту диагностировали хронический панкреатит, то медики рекомендуют постоянно придерживаться диеты.
Что можно
Продукты рекомендуют запекать, отваривать, тушить. Список разрешенных продуктов:
Список разрешенных продуктов:
Овощи | морковь, кабачки, тыква, картофель |
Фрукты | печеные и свежие яблоки несладких и некислых сортов, компоты из сухофруктов |
Крупы | овсянка, гречка, рис |
Мясо и рыба | говядина, курица, индейка, кролик, нежирная рыба |
Мучное | галетное печенье, подсушенный хлеб одно-двухдневной давности, макароны |
Молоко и кисломолочные продукты | разбавленное молоко, нежирный творог, кефир, сметана, нежирные сорта сыра |
Яйца | в виде омлетов |
Напитки | отвар шиповника, травяные сборы, слабые чаи, компоты без сахара |
© Depositphotos.com / sumnersИрландское рагу
© Depositphotos. com / sumners
com / sumners
Ирландское рагу
Что нельзя
Запрещено употреблять в пищу соленые, копченые, жареные и маринованные продукты. Блюда должны быть теплыми, ни в коем случае не горячими и не холодными. При панкреатите следует исключить из рациона следующие продукты:
Овощи и фрукты | чеснок, бананы, редька, белокочанная капуста, виноград |
Мясо | гусь, свинина, сало, баранина |
Мучное | свежая выпечка, даже несладкая |
Полуфабрикаты | бекон, колбаса, сосиски, соленое мясо/рыба |
Напитки | алкоголь, коктейли, кофе, энергетические и газированные напитки |
Консервация | все виды солений |
© Depositphotos.com / filirochkaТыквенный суп
© Depositphotos. com / filirochka
com / filirochka
Тыквенный суп
Меню на неделю
Обычно меню включает в себя три основных приема пищи, два легких перекуса и кисломолочные продукты перед сном.
На завтрак обычно варят каши на воде, а в период стабильного улучшения можно добавить немного разведенного молока. Вместо каши разрешается пудинг, омлет с кусочком нежирного сыра.
Для первого перекуса готовят легкое суфле из творога или мяса, подают запеченное яблоко с медом. Запить можно компотом из сухофруктов или настоем шиповника.
На обед — легкий суп на овощном бульоне, в который можно добавить немного сметаны. На второе подают белковое блюдо с кашей или овощами.
На полдник берут примерно те же продукты, что и на первый перекус. Можно подать кисель, галетное печенье.
Ужин должен быть легким, но богатым углеводами и белками. Подойдут запеканки, мясные рулеты в омлете, суфле, отварная рыба/мясо. Можно добавить гарнир.
Перед сном пьют нежирные кисломолочные продукты, например, кефир.
Примерное меню на неделю
© Fotolia / Brett MulcahyЯйцо-пашот
© Fotolia / Brett Mulcahy
Яйцо-пашот
Примерное меню на неделю для диеты при панкреатите
Завтрак, перекус | Обед | Полдник | Ужин | |
Понедельник | творожный пудинг со сметаной, несладкий компот; омлет из двух яиц (только белки), стакан молока | отварная индейка, картофельное пюре | галетное печенье, кусочек нежирного сыра, стакан кефира | рыба на пару, салат из отварной свеклы |
Вторник | овсянка на воде, слабый чай без сахара; сладкий плов с сухофруктами | суп-пюре из тыквы и картофеля, заправленный сметаной, отварная говядина или рыба | кисель из фруктов | куриное суфле с морковью на пару |
Среда | разваренная рисовая каша с молоком, слабый чай; каша из тыквы | куриный суп с вермишелью, запеченные в духовке баклажаны | яблочное пюре, стакан ряженки | рагу в мультиварке |
Четверг | сырники без муки, отвар шиповника; блюдце нежирного творога, компот из сухофруктов | рисовый суп с фрикадельками, фаршированные овощами кабачки | запеченное яблоко, стакан кефира | рыбное филе в мультиварке |
Пятница | яйцо пашот, травяной чай; галетное печенье, кисель | говяжьи фрикадельки на пару, тушеные с морковью кабачки | омлет из двух яиц (только белки), ряженка | творожная запеканка, чай |
Суббота | овсяная каша на воде с яблоками; морковное суфле | суп с брокколи, суфле из куриного мяса, кабачковое пюре | галетное печенье и кисель | тефтели |
Воскресенье | белковый паровой омлет; печеное яблоко с медом | уха, запеканка с макаронами, паровая котлета | нежирный творог | гречневая каша с отварным мясом |
Кефирная диета: правила, запреты и рекомендации эксперта
7 октября 2021, 05:00
Диета во время обострения панкреатита
При острой стадии заболевания в период болезненных ощущений рекомендовано непродолжительное лечебное голодание. Можно щелочное и витаминизированное питье. При необходимости назначается внутривенное питание.
Можно щелочное и витаминизированное питье. При необходимости назначается внутривенное питание.
Голодание длится два-три дня. Когда боли стихают, можно поэтапно вводить лечебную диету. В первые несколько дней еда должна быть малокалорийной, например, протертые, полужидкие овощные пюре, приготовленные на пару или отварные блюда. Нельзя использовать многокомпонентные рецепты и специи.
На четвертый-пятый день, когда симптомы становятся менее выраженными, вводят более калорийные блюда. При этом ориентируются на самочувствие и степень усвоения пищи. В рацион добавляют нежирный творог, мясо, яйца, немного сливочного масла. Продукты отваривают или готовят на пару, измельчают и подают в виде запеканок и пюре.
В последующие 10-12 месяцев необходимо придерживаться щадящего дробного питания, но не такого строгого. Диета в этот период напоминает меню, рекомендуемое при хроническом панкреатите.
© Pixabay / Pixabay License/iha31Овсяная каша
© Pixabay / Pixabay License/iha31
Овсяная каша
Диета для беременных при панкреатите
Беременные нередко сталкиваются с проблемами в работе желудочно-кишечного тракта. Если врач поставил диагноз «панкреатит», то, кроме медикаментозного лечения, также назначают диету «Стол №5».
Если врач поставил диагноз «панкреатит», то, кроме медикаментозного лечения, также назначают диету «Стол №5».
Меню для беременных практически не отличается от общей диеты при панкреатите. Важно обеспечить полноценный рацион, чтобы плод получал все необходимые вещества и правильно развивался. В ежедневном питании обязательно должны быть витамины и минералы, белки (молочные продукты, мясо, яйца), жиры (растительные масла), углеводы (фрукты, овощи, крупы, макароны).
Общие рекомендации
Даже если у пациента легкая форма панкреатита, все равно рекомендуют соблюдать нестрогую диету. Из ежедневного меню следует исключить те продукты, которые усиливают кислотообразование. Чтобы снизить риск обострений, стоит придерживаться щадящей диеты на протяжении всей жизни.
Диета «Шесть лепестков»: похудение без изнурительного голодания
13 октября 2021, 15:58
Новая искусственная поджелудочная железа оказалась эффективной для взрослых и детей-диабетиков — Газета.
 Ru
RuНовая искусственная поджелудочная железа оказалась эффективной для взрослых и детей-диабетиков — Газета.Ru | Новости
Размер текста
А
А
А
close
100%
Эффективность новой искусственной поджелудочной железы в борьбе с диабетом была доказана в клинических испытаниях. Об этом сообщает Университет Вирджинии.
Созданная компанией Tandem Diabetes Care система Control-IQ это устройство для лечения диабета, которое автоматически контролирует и регулирует уровень глюкозы в крови. Устройство оснащено инсулиновой помпой, которая управляется с помощью компьютера на основе информации об уровне уровня глюкозы у человека. В случае необходимости вводимая доза инсулина корректируется автоматически. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрило систему для людей в возрасте 6 лет и старше с диабетом 1-го типа.
Теперь ученые провели клинические испытания с участием 369 человек в возрасте от 2 до 72 лет. Из них 256 предписали использовать Control-IQ, а 113 записали в контрольную группу. Выяснилось, что те, кто используют прибор, на 13% чаще находились в пределах целевого интервала уровня глюкозы в крови, чем те, кто колет инсулин вручную. Преимущество наблюдалось как днем, так и ночью, хотя ночью улучшение было сильнее. Средний уровень гемоглобина A1c (гликированного) у пользователей системы снизился с 7,5% до 7% по сравнению со снижением с 7,6% до 7,5% в контрольных группах.
По результатам испытаний авторы приходят к выводу, что эту систему можно рекомендовать всем больным, живущим с диабетом 1-го типа.
Ранее биологи подтвердили, что «хвосты» мотыльков работают как ложные цели для летучих мышей.
Подписывайтесь на «Газету.Ru» в Новостях, Дзен и Telegram.
Чтобы сообщить об ошибке, выделите текст и нажмите Ctrl+Enter
Новости
Дзен
Telegram
Георгий Малинецкий
Потерянное время.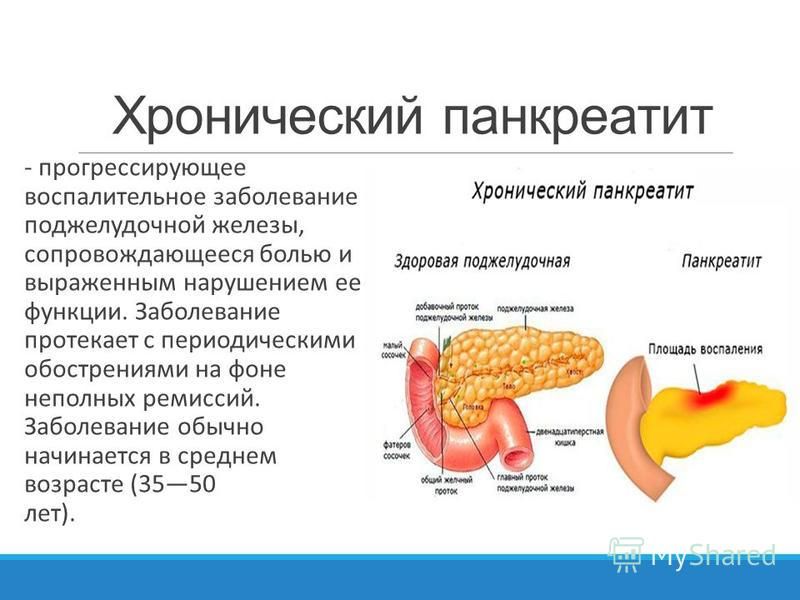 Дубль два
Дубль два
О том, что пора бы изменить в России
Георгий Бовт
Как мы не стали воевать с Англией
О том, что на самом деле было в «ультиматуме Керзона»
Алена Солнцева
Омлет из яичного порошка
Об идеальных завтраках и традициях общепита
Дмитрий Воденников
Салфетка на лице
О Марлен Дитрих
«Дай Откусить»
Все одинаковое
О том, как перестать скучать в ресторанах
Эндокринная функция поджелудочной железы при физической нагрузке у людей с диабетом 1 типа и без него: за пределами бета-клеток
1. Colberg SR, Sigal RJ, Yardley JE, Riddell MC, Dunstan DW, Dempsey PC и др. Физическая активность/упражнения и диабет: Заявление о позиции Американской диабетической ассоциации. Лечение диабета (2016) 39(11):2065–79. дои: 10.2337/dc16-1728
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Colberg SR, Sigal RJ, Yardley JE, Riddell MC, Dunstan DW, Dempsey PC и др. Физическая активность/упражнения и диабет: Заявление о позиции Американской диабетической ассоциации. Лечение диабета (2016) 39(11):2065–79. дои: 10.2337/dc16-1728
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
2. Riddell MC, Gallen IW, Smart CE, Taplin CE, Adolfsson P, Lumb AN и др. Управление физическими упражнениями при диабете 1 типа: консенсусное заявление. Lancet Diabetes Endocrinol (2017) 5 (5): 377–90. doi: 10.1016/S2213-8587(17)30014-1 [PubMed] [CrossRef] [Google Scholar]
3. Хоулетт Т.А. Гормональные реакции на упражнения и тренировки: краткий обзор. Clin Endocrinol (Oxf) (1987) 26(6):723–42. doi: 10.1111/J.1365-2265.1987.TB00832.X [PubMed] [CrossRef] [Google Scholar]
4. Шварц Н.С., Клаттер В.Е., Шах С.Д., Крайер П.Е. Гликемические пороги для активации систем контррегуляции глюкозы выше, чем пороги для симптомов. J Clin Invest (1987) 79 (3): 777–81. дои: 10.1172/JCI112884 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
5. Крайер ЧП. Контррегуляция глюкозы у человека. Диабет (1981) 30(3):261–4. дои: 10.2337/DIAB.30.3.261
[PubMed] [CrossRef] [Google Scholar]
Крайер ЧП. Контррегуляция глюкозы у человека. Диабет (1981) 30(3):261–4. дои: 10.2337/DIAB.30.3.261
[PubMed] [CrossRef] [Google Scholar]
6. Вулф Р.Р., Надель Э.Р., Шоу Дж.Х.Ф., Стефенсон Л.А. Роль изменений инсулина и глюкагона в гомеостазе глюкозы при физической нагрузке. J Clin Invest (1986) 77 (3): 900–7. дои: 10.1172/JCI112388 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
7. Hirsch IB, Marker JC, Smith LJ и др. Инсулин и глюкагон в предотвращении гипогликемии во время физических упражнений у людей. Ам Джей Физиол (1991) 260(5 Пт 1). дои: 10.1152/AJPENDO.1991.260.5.E695 [PubMed] [CrossRef] [Google Scholar]
8. Marker JC, Hirsch IB, Smith LJ, Parvin CA, Holloszy JO, Cryer PE. Катехоламины в профилактике гипогликемии при физических нагрузках у человека. Am J Physiol (1991) 260 (5, часть 1). дои: 10.1152/AJPENDO.1991.260.5.E705 [PubMed] [CrossRef] [Google Scholar]
9.
Bluestone JA, Herold K, Eisenbarth G. Генетика, патогенез и клинические вмешательства при диабете 1 типа. Природа (2010) 464(729)3): 1293–300. дои: 10.1038/nature08933
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Природа (2010) 464(729)3): 1293–300. дои: 10.1038/nature08933
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
10. Котас М.Е., Меджитов Р. Гомеостаз, воспаление и восприимчивость к болезням. Сотовый (2015) 160 (5): 816. doi: 10.1016/J.CELL.2015.02.010 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
11. Питт Дж. П., Маккарти О. М., Хог-Дженсен Т., Веллман Б. М., Бракен Р. М. Факторы, влияющие на всасывание инсулина при физических нагрузках при диабете 1 типа. Front Endocrinol (Лозанна) (2020) 11: 573275 / BIBTEX. дои: 10.3389/FENDO.2020.573275/БИБТЕКС [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
12. Маллад А., Хиншоу Л., Скьявон М., Ман К.Д., Дадлани В., Басу Р. и др. Влияние упражнений на постпрандиальный метаболизм глюкозы при диабете 1 типа: подход с тройным индикатором. Am J Physiol Endocrinol Metab (2015) 308(12):E1106. дои: 10.1152/AJPENDO.00014.2015 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
13. Фостер Н.К., Бек Р.В., Миллер К.М., Клементс М.А., Рикелс М.Р., ДиМеглио Л.А. и др.. Состояние лечения диабета 1 типа и результаты обмена СД1 в 2016–2018 гг. Диабет Технол Тер (2019) 21(2):66–72. DOI: 10.1089/DIA.2018.0384
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Фостер Н.К., Бек Р.В., Миллер К.М., Клементс М.А., Рикелс М.Р., ДиМеглио Л.А. и др.. Состояние лечения диабета 1 типа и результаты обмена СД1 в 2016–2018 гг. Диабет Технол Тер (2019) 21(2):66–72. DOI: 10.1089/DIA.2018.0384
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
14. Захариева Д.П., Мессер Л.Х., Палдус Б., О’Нил Д.Н., Маас Д.М., Ридделл М.К. Контроль уровня глюкозы во время физической активности и упражнений с использованием технологии замкнутого цикла у взрослых и подростков с сахарным диабетом 1 типа. Can J Diabetes (2020) 44 (8): 740–9. DOI: 10.1016/J.JCJD.2020.06.003 [PubMed] [CrossRef] [Google Scholar]
15. Сарлес Х. Экзокринная поджелудочная железа. Int Rev Physiol (2010) 12: 173–221. дои: 10.4199/C00026ED1V01Y201102ISP014 [PubMed] [CrossRef] [Google Scholar]
16.
Келлер Дж., Слой П. Экзокринная реакция поджелудочной железы человека на питательные вещества в норме и при болезнях. Гут (2005) 54 (Приложение 6): 1. doi: 10.1136/GUT.2005.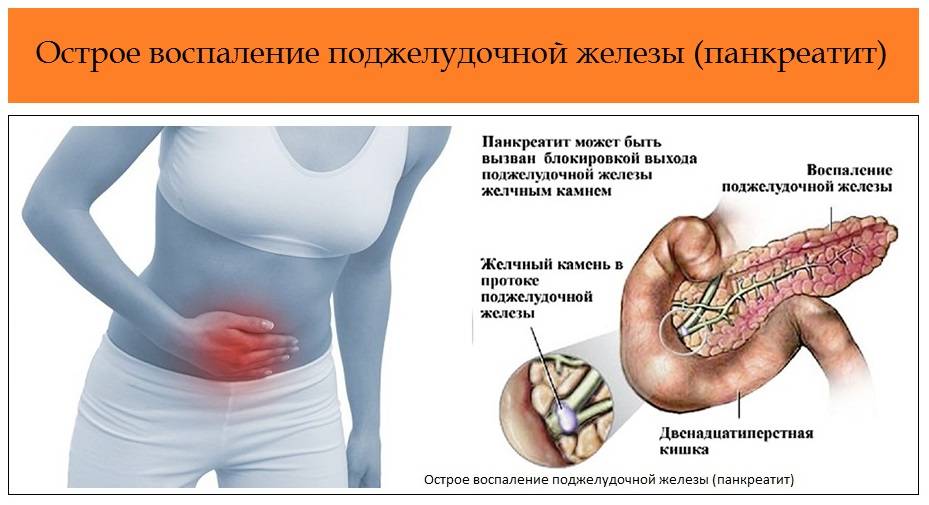
17. Хендерсон Дж.Р., Дэниел П.М., Фрейзер П.А. Поджелудочная железа как единый орган: влияние эндокринной на экзокринную часть железы. Гут (1981) 22 (2): 158–67. doi: 10.1136/gut.22.2.158 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
18. Овертон Д.Л., Мастраччи Т.Л. Экзокринно-эндокринные перекрестные помехи: влияние клеточных связей поджелудочной железы на рост, функции и заболевания органов. Front Endocrinol (Лозанна) (2022) 0:904004. дои: 10.3389/FENDO.2022.904004 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
19. Ионеску-Тирговисте С., Гагнюк П.А., Губчак Э., Мардаре Л., Попеску И., Дима С. и др. Трехмерная карта маршрутов островков через поджелудочную железу здорового человека. Научный представитель (2015 г.) 5. doi: 10.1038/SREP14634 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
20.
Аткинсон М.А., Кэмпбелл-Томпсон М., Кусмарцева И.
21. Килимник Г., Джо Дж., Перивал В., Зелински М.С., Хара М. Количественная оценка размера и архитектуры островков. Островки (2012) 4(2):167. DOI: 10.4161/ISL.19256 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
22. Боннер-Вейр С., Салливан Б.А., Вейр Г.К. Новый взгляд на морфологию островков человека: в конце концов, островки человека и грызунов не так уж и отличаются. J Histochem Cytochem (2015) 63(8):604–12. дои: 10.1369/0022155415570969 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
23. Rahier J, Goebbels RM, Henquin JC. Клеточный состав диабетической поджелудочной железы человека. Диабетол (1983) 24(5):366–71. дои: 10.1007/BF00251826 [PubMed] [CrossRef] [Google Scholar]
24.
Кабрера О., Берман Д.М., Кеньон Н. С., Рикорди С., Берггрен П.О., Кайседо А. Уникальная цитоархитектура островков поджелудочной железы человека имеет значение для функции островковых клеток. Proc Natl Acad Sci USA (2006) 103(7):2334–9. doi: 10.1073/PNAS.05107
С., Рикорди С., Берггрен П.О., Кайседо А. Уникальная цитоархитектура островков поджелудочной железы человека имеет значение для функции островковых клеток. Proc Natl Acad Sci USA (2006) 103(7):2334–9. doi: 10.1073/PNAS.05107
25. Кайседо А. ПАРАКРИННЫЕ И АУТОКРИННЫЕ ВЗАИМОДЕЙСТВИЯ В ЧЕЛОВЕЧЕСКОМ ОСТРОВКЕ: БОЛЬШЕ, ЧЕМ КАЖЕТСЯ. Semin Cell Dev Biol (2013) 24 (1): 11. doi: 10.1016/J.SEMCDB.2012.09.007 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
26. Хартиг С.М., Кокс А.Р. Паракринная передача сигналов в функции островков и выживании. J Mol Med (Берл) (2020) 98 (4): 451–67. дои: 10.1007/S00109-020-01887-Х [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
27.
Янссон Л., Барбу А., Бодин Б., Дротт С.Дж., Эспес Д., Гао X и др.. Кровоток островков поджелудочной железы и его измерение. Ups J Med Sci (2016) 121 (2): 81. дои: 10.3109/03009734.2016.1164769
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
дои: 10.3109/03009734.2016.1164769
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
28. Clausen JP, Klausen K, Rasmussen B, Trap Jensen J. Изменения центрального и периферического кровообращения после тренировки рук или ног. (1973) 225(3):675–82. дои: 10.1152/AJPLEGACY.1973.225.3.675 [PubMed] [CrossRef] [Google Scholar]
29. Лоринг М., Роуэлл Б., Блэкмон Дж. Р., Брюс Р. А. Клиренс индоцианина зеленого и расчетный печеночный кровоток во время легкой и максимальной нагрузки в вертикальном положении. Дж. Клин Инвест (1964) 43 (8). дои: 10.1172/JCI105043 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
30. Гальбо Х. Гормональная и метаболическая адаптация к физическим упражнениям. Тиме-Страттон Инк; (1983). [Google Scholar]
31.
Туоминен Ю.А., Эбелинг П., Койвисто В.А. Упражнения увеличивают клиренс инсулина у здоровых мужчин и больных инсулинозависимым сахарным диабетом. Клин Физиол (1997) 17(1):19–30. doi: 10.1046/J.1365-2281.1997. 01717.X
[PubMed] [CrossRef] [Google Scholar]
01717.X
[PubMed] [CrossRef] [Google Scholar]
32. Kurauti MA, Costa-Júnior JM, Ferreira SM, dos Santos GJ, Protzek AOP, Nardelli TR и др.. Острые физические упражнения восстанавливают клиренс инсулина у мышей с ожирением, вызванным диетой. Дж. Эндокринол (2016) 229(3):221–32. дои: 10.1530/JOE-15-0483 [PubMed] [CrossRef] [Google Scholar]
33. Мизгир М.Л., Касас М., Контрерас-Феррат А., Льянос П., Галгани Дж.Э. Возможная роль метаболизма глюкозы в скелетных мышцах в регуляции секреции инсулина. Обес Рев (2014) 15 (7): 587–97. doi: 10.1111/ОБР.12166 [PubMed] [CrossRef] [Google Scholar]
34. Туоминен Дж. А., Эбелинг П., Боурей Р., Кораньи Л., Ламминен А., Рапола Дж. и др. Парадокс после марафона: инсулинорезистентность перед лицом истощения гликогена. Am J Physiol (1996) 270 (2, часть 1). дои: 10.1152/AJPENDO.1996.270.2.E336 [PubMed] [CrossRef] [Google Scholar]
35.
Oram RA, Jones AG, Besser REJ, Knight BA, Shields BM, Brown RJ и др. Большинство пациентов с длительным диабетом 1 типа являются микросекреторами инсулина и имеют функционирующие бета-клетки. Диабетология (2014) 57 (1): 187–91. doi: 10.1007/s00125-013-3067-x
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Диабетология (2014) 57 (1): 187–91. doi: 10.1007/s00125-013-3067-x
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
36. Хединг Л.Г., Людвигссон Дж. РЕАКЦИЯ В-КЛЕТОК НА УПРАЖНЕНИЯ У ДЕТЕЙ С ДИАБЕТОМ И БЕЗ ДИАБЕТА. Acta Pædiatrica (1980) 69: 57–61. doi: 10.1111/J.1651-2227.1980.TB15315.X [PubMed] [CrossRef] [Google Scholar]
37. Маккарти О., Питт Дж., Экштейн МАКСЛ, Мозер О., Бейн С.К., Бракен Р.М. Функция β-клеток поджелудочной железы связана с усиленной контррегуляцией гипогликемии при физической нагрузке при диабете 1 типа. Медицинские научные спортивные упражнения (2021) 53 (7): 1326–33. дои: 10.1249/МСС.0000000000002613 [PubMed] [CrossRef] [Google Scholar]
38.
Тейлор Г.С., Смит К., Скрэгг Дж., Башир А., Орам Р.А., Макдональд Т.Дж. и др. 294-ИЛИ: Пациенты с диабетом 1 типа с остаточной функцией бета-клеток демонстрируют улучшенное время эугликемии и меньшие гликемические колебания после тренировки. Диабет (2019) 68 (Приложение 1): 294–ИЛИ. doi: 10. 2337/db19-294-или
[CrossRef] [Google Scholar]
2337/db19-294-или
[CrossRef] [Google Scholar]
39. Лутц Т.А. Контроль потребления пищи и расхода энергии с помощью амилин-терапевтических эффектов. Int J Obes (Лондон) (2009 г.)) 33 Приложение 1:S24–7. DOI: 10.1038/IJO.2009.13 [PubMed] [CrossRef] [Google Scholar]
40. Hoogwerf BJ, Doshi KB, Diab D. Pramlintide, синтетический аналог амилина: физиология, патофизиология и влияние на гликемический контроль, массу тела и отдельные биомаркеры сосудистого риска. Vasc Health Risk Management (2008) 4(2):355. DOI: 10.2147/VHRM.S1978 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
41. Кремер Р.Р., Асеведо Э.О., Синовиц Л.Б., Башир А., Орам Р.А., Макдональд Т.Дж. и др.. Глюкорегуляторные эндокринные реакции на прерывистые упражнения различной интенсивности: изменения в плазме бета-клеточного пептида поджелудочной железы, амилина. Метаболизм (2002) 51(5):657–63. doi: 10.1053/META.2002.32023 [PubMed] [CrossRef] [Академия Google]
42.
Кремер Р.Р., Франсуа М. Р., Сегал К., Сирикул Б., Вальверде Р.А., Кастракан В.Д. Изменения амилина и селективных глюкорегуляторных пептидов при длительных физических нагрузках. Медицинские научные спортивные упражнения (2011) 43 (8): 1451–6. doi: 10.1249/MSS.0B013E3182114AB9
[PubMed] [CrossRef] [Google Scholar]
Р., Сегал К., Сирикул Б., Вальверде Р.А., Кастракан В.Д. Изменения амилина и селективных глюкорегуляторных пептидов при длительных физических нагрузках. Медицинские научные спортивные упражнения (2011) 43 (8): 1451–6. doi: 10.1249/MSS.0B013E3182114AB9
[PubMed] [CrossRef] [Google Scholar]
43. Харттер Э., Лелл Б., Людвик Б., Свобода Т., Шуллер М., Волощук В. и др.. Редуцированный островковый амилоидный полипептид при инсулинозависимом сахарном диабете. Lancet (Лондон, Англия) (1990) 335 (8693): 854. дои: 10.1016/0140-6736(90)90966-9 [PubMed] [CrossRef] [Google Scholar]
44. Янг А. Тканевая экспрессия и секреция амилина. Adv Pharmacol (2005) 52:19–45. дои: 10.1016/S1054-3589(05)52002-7 [PubMed] [CrossRef] [Google Scholar]
45.
Nyholm B, Møller N, Gravholt CH, Orskov L, Mengel A, Bryan G, et al. Острые эффекты аналога человеческого амилина AC137 на базальный и стимулированный инсулином эугликемический и гипогликемический топливный метаболизм у пациентов с инсулинозависимым сахарным диабетом. J Clin Endocrinol Metab (1996) 81(3):1083–9. doi: 10.1210/JCEM.81.3.8772580
[PubMed] [CrossRef] [Google Scholar]
J Clin Endocrinol Metab (1996) 81(3):1083–9. doi: 10.1210/JCEM.81.3.8772580
[PubMed] [CrossRef] [Google Scholar]
46. Янг А.А., Крокер Л.Б., Вулф-Лопес Д., Купер Г.Дж.С. Ежедневная замена амилина восстанавливает истощение печеночного гликогена у крыс с диабетом, получавших инсулин и стрептозотоцин. FEBS Lett (1991) 287 (1-2): 203–5. дои: 10.1016/0014-5793(91)80051-4 [PubMed] [CrossRef] [Google Scholar]
47. Хайдар А., Цукас М.А., Бернье-Тварди С., Йель Дж.Ф., Рутковски Дж., Босси А. и др.. Новая искусственная поджелудочная железа с двойным гормоном инсулином и прамлинтидом для лечения диабета 1 типа: рандомизированное контролируемое перекрестное исследование. Лечение диабета (2020) 43 (3): 597–606. дои: 10.2337/DC19-1922 [PubMed] [CrossRef] [Google Scholar]
48.
Weinzimer SA, Sherr JL, Cengiz E, Kim G, Ruiz JL, Carria L, et al. Влияние прамлинтида на прандиальные гликемические отклонения во время замкнутого контроля у подростков и молодых людей с диабетом 1 типа. Лечение диабета (2012) 35(10):1994–9. дои: 10.2337/dc12-0330
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Лечение диабета (2012) 35(10):1994–9. дои: 10.2337/dc12-0330
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
49. Sherr JL, Patel NS, Michaud CI, Palau-Collazo MM, Van Name MA, Tamborlane WV, et al. Смягчение связанных с приемом пищи гликемических отклонений инсулинсберегающим образом во время введения инсулина с обратной связью: благотворное влияние адъювантного прамлинтида и лираглутид. Лечение диабета (2016) 39(7):1127. дои: 10.2337/DC16-0089 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
50. Вассерман Д.Х., Сполдинг Дж.А., Лейси Д.Б., Колберн К.А., Гольдштейн Р.Э., Черрингтон А.Д. Глюкагон является основным регулятором печеночного гликогенолиза и глюконеогенеза при мышечной работе. Am J Physiol (1989). дои: 10.1152/AJPENDO.1989.257.1.E108 [PubMed] [CrossRef] [Google Scholar]
51.
Альборг Г., Фелиг П., Хагенфельдт Л., Хендлер Р., Варен Дж. Обмен субстрата при длительных физических нагрузках у человека: МЕТАБОЛИЗМ ГЛЮКОЗЫ, СВОБОДНЫХ ЖИРНЫХ КИСЛОТ И АМИНОКИСЛОТ В ЧРЕСТИ И НОГАХ. Джей Клин Инвест (1974) 53(4):1080. дои: 10.1172/JCI107645
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Джей Клин Инвест (1974) 53(4):1080. дои: 10.1172/JCI107645
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
52. Гальбо Х., Холст Дж.Дж., Кристенсен Н.Дж. Реакция глюкагона и катехоламинов плазмы на дозированные и длительные физические нагрузки у мужчин. J Appl Physiol (1975) 38(1):70–6. doi: 10.1152/JAPPL.1975.38.1.70 [PubMed] [CrossRef] [Google Scholar]
53. Хилстед Дж., Холст Дж.Дж., Кристенсен Н.Дж., Хенрикссон Дж., Гальбо Х., Рихтер Э.А. Гормональная регуляция при длительных физических нагрузках. Ann NY Acad Sci (1977) 301 (1): 72–80. дои: 10.1111/J.1749-6632.1977.ТБ38187.Х [PubMed] [CrossRef] [Google Scholar]
54. Galassetti PR, Iwanaga K, Crisostomo M, Zaldivar FP, Larson J, Pescatello A. Воспалительные цитокины, факторы роста и контррегуляторные реакции на физические упражнения у детей с диабетом 1 типа и здоровых людей. Педиатрический диабет (2006) 7(1):16–24. doi: 10.1111/J.1399-543X.2006.00140.X [PubMed] [CrossRef] [Google Scholar]
55. Fel S, Rochette E, Walther G, Echaubard S, Pereira B, Merlin E, et al. Максимальное окисление жиров во время физических упражнений уже нарушено у детей допубертатного возраста с сахарным диабетом 1 типа. Фронт Физиол (2021). дои: 10.3389/FPHYS.2021.664211
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Fel S, Rochette E, Walther G, Echaubard S, Pereira B, Merlin E, et al. Максимальное окисление жиров во время физических упражнений уже нарушено у детей допубертатного возраста с сахарным диабетом 1 типа. Фронт Физиол (2021). дои: 10.3389/FPHYS.2021.664211
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
56. Адольфссон П., Нильссон С., Альбертссон-Викланд К., Линдблад Б. Гормональный ответ во время физических упражнений различной интенсивности у подростков с диабетом 1 типа и контрольной группы. Педиатрический диабет (2012) 13(8):587–96. doi: 10.1111/J.1399-5448.2012.00889.X [PubMed] [CrossRef] [Google Scholar]
57. Romeres D, Olson K, Carter R, Cobelli C, Man CD, Basu A и др. Гипергликемия, но не гиперинсулинемия благоприятны для физических упражнений при диабете 1 типа: пилотное исследование. Лечение диабета (2020) 43 (9)): 2176–82. дои: 10.2337/DC20-0611 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
58.
Петерсен К.Ф., Прайс Т.Б. , Бержерон Р. Регуляция чистого печеночного гликогенолиза и глюконеогенеза во время физических упражнений: влияние диабета 1 типа. J Clin Endocrinol Metab (2004) 89(9):4656–64. doi: 10.1210/JC.2004-0408
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
, Бержерон Р. Регуляция чистого печеночного гликогенолиза и глюконеогенеза во время физических упражнений: влияние диабета 1 типа. J Clin Endocrinol Metab (2004) 89(9):4656–64. doi: 10.1210/JC.2004-0408
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
59. Галассетти П., Тейт Д., Нил Р.А., Ричардсон А., Леу С.Ю., Дэвис С.Н. Влияние различной предшествующей гипогликемии на контррегуляторные реакции на физические упражнения при диабете 1 типа. Am J Physiol Endocrinol Metab (2006) 290(6). дои: 10.1152/AJPENDO.00244.2005 [PubMed] [CrossRef] [Google Scholar]
60. Галассетти П., Тейт Д., Нил Р.А., Морри С., Вассерман Д.Х., Дэвис С.Н. Влияние пола на контррегуляторные реакции на физические упражнения после предшествующей гипогликемии при диабете 1 типа. Am J Physiol Endocrinol Metab (2004). дои: 10.1152/AJPENDO.00480.2002 [PubMed] [CrossRef] [Google Scholar]
61.
Бао С., Бриско В.Дж., Тейт Д.Б., Дэвис С.Н. Влияние различного предшествующего повышения уровня кортизола в плазме на контррегуляторные реакции во время последующих упражнений при диабете 1 типа. Диабет (2009 г.) 58(9):2100–8. дои: 10.2337/DB09-0382
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Диабет (2009 г.) 58(9):2100–8. дои: 10.2337/DB09-0382
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
62. Балли Л., Табит Х. Завершение цикла упражнений при диабете 1 типа. Curr Diabetes Rev (2018) 14 (3): 257–65. дои: 10.2174/1573399813666170228121604 [PubMed] [CrossRef] [Google Scholar]
63. Rickels MR, DuBose SN, Toschi E, Cobelli C, Man CD, Basu A, et al. Мини-доза глюкагона как новый подход к предотвращению вызванной физической нагрузкой гипогликемии при диабете 1 типа. Лечение диабета (2018) 41 (9)): 1909–16. дои: 10.2337/DC18-0051 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
64. Steineck IIK, Ranjan A, Schmidt S, Clausen TR, Holst JJ, Nørgaard K. Сохраненный ответ глюкозы на низкие дозы глюкагона после тренировки у пациентов с диабетом 1 типа, получавших инсулиновую помпу: рандомизированное перекрестное исследование. Диабетология (2019) 62 (4): 582–92. doi: 10.1007/s00125-018-4807-8 [PubMed] [CrossRef] [Google Scholar]
65. Taleb N, Emami A, Suppere C, Messier V, Legault L, Ladouceur M и др. Эффективность искусственной поджелудочной железы с одним и двумя гормонами во время непрерывных и интервальных упражнений у взрослых пациентов с диабетом 1 типа: рандомизированное контролируемое перекрестное исследование. . Диабетология (2016) 59(12): 2561–71. дои: 10.1007/S00125-016-4107-0
[PubMed] [CrossRef] [Google Scholar]
Taleb N, Emami A, Suppere C, Messier V, Legault L, Ladouceur M и др. Эффективность искусственной поджелудочной железы с одним и двумя гормонами во время непрерывных и интервальных упражнений у взрослых пациентов с диабетом 1 типа: рандомизированное контролируемое перекрестное исследование. . Диабетология (2016) 59(12): 2561–71. дои: 10.1007/S00125-016-4107-0
[PubMed] [CrossRef] [Google Scholar]
66. Хьюзинг М.О., ван дер Меулен Т., Хуанг Дж.Л., Пурхосейнзаде М.С., Ногучи Г.М. Разница, которую δ-клетки вносят в контроль уровня глюкозы. Physiol (Bethesda) (2018) 33(6):403–11. doi: 10.1152/PHYSIOL.00029.2018 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
67. Рорсман П., Хьюзинг М.О. Соматостатин-секретирующие дельта-клетки поджелудочной железы в норме и при патологии. Nat Rev Endocrinol (2018) 14(7):404. дои: 10.1038/S41574-018-0020-6 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
68.
Гао Р., Ян Т., Чжан К. δ-клетки: соседские стражи в островном сообществе. Биол (2021) 10(2):74. doi: 10.3390/BIOLOGY10020074
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Биол (2021) 10(2):74. doi: 10.3390/BIOLOGY10020074
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
69. Хилстед Дж., Гальбо Х., Сонн Б., Шварц Т., Фаренкруг Дж., де Макаделл О.Б. и др. Гормональные изменения желудочно-кишечного тракта во время упражнений. Am J Physiol (1980) 239(3). doi: 10.1152/AJPGI.1980.239.3.G136 [PubMed] [CrossRef] [Google Scholar]
70. Октедален О, Опстад П.К., Холст Дж.Дж. Влияние глюкозы на концентрацию соматостатина в плазме крови при дефиците калорий у человека. Scand J Гастроэнтерол (1993) 28(7):652–6. дои: 10.3109/00365529309096106 [PubMed] [CrossRef] [Google Scholar]
71. Yue JTY, Burdett E, Coy DH, Giacca A, Efendic S, Vranic M. Антагонизм к рецептору соматостатина типа 2 улучшает контррегуляторные реакции глюкагона и кортикостерона на гипогликемию у крыс с диабетом, вызванным стрептозотоцином. Диабет (2012) 61(1):197–207. дои: 10.2337/DB11-0690 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
72. Yue JTY, Riddell MC, Burdett E, Coy DH, Efendic S, Vranic M. Уменьшение гипогликемии Антагонизм через рецепторов соматостатина типа 2 у крыс с рецидивирующим гипогликемией и диабетом. Диабет (2013) 62(7):2215. дои: 10.2337/DB12-1523
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Yue JTY, Riddell MC, Burdett E, Coy DH, Efendic S, Vranic M. Уменьшение гипогликемии Антагонизм через рецепторов соматостатина типа 2 у крыс с рецидивирующим гипогликемией и диабетом. Диабет (2013) 62(7):2215. дои: 10.2337/DB12-1523
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
73. Karimian N, Qin T, Liang T, Osundiji M, Huang Y, Teich T, et al. Антагонизм к рецептору соматостатина типа 2 улучшает контррегуляцию глюкагона у биологически размножающихся диабетических крыс. Диабет (2013) 62(8):2968. дои: 10.2337/DB13-0164 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
74. Хоффман Э.Г., Джахангирисмаили М., Мандель Э.Р., Гринберг С., Айкен Дж., Д’Суза Н.К. и др.. Антагонизм к рецептору соматостатина устраняет контррегуляторную недостаточность глюкагона у самцов крыс с рецидивирующей гипогликемией. Эндокринология (2021) 162(12). дои: 10.1210/ENDOCR/BQAB189 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
75.
Farhat R, Aiken J, D’Souza NC, Appadurai D, Hull G, Simonson E и др. ZT-01 — новый антагонист рецептора соматостатина для восстановления реакции глюкагона на гипогликемию при диабете 1 типа. Диабет, ожирение, метаб (2022). дои: 10.1111/ДОМ.14652
[PubMed] [CrossRef] [Академия Google]
ZT-01 — новый антагонист рецептора соматостатина для восстановления реакции глюкагона на гипогликемию при диабете 1 типа. Диабет, ожирение, метаб (2022). дои: 10.1111/ДОМ.14652
[PubMed] [CrossRef] [Академия Google]
76. Leclair E, Liggins RT, Peckett AJ, Teich T, Coy DH, Vranic M, et al. Реакции глюкагона на вызванную физической нагрузкой гипогликемию улучшаются за счет антагонизма к рецептору соматостатина типа 2 в крысиной модели диабета. Диабетология (2016) 59(8):1724–31. дои: 10.1007/s00125-016-3953-0 [PubMed] [CrossRef] [Google Scholar]
77. Талеб Н., Рабаса-Лорет Р. Может ли антагонизм соматостатина предотвратить гипогликемию во время упражнений при диабете 1 типа? Диабетология (2016) 59(8):1632–5. дои: 10.1007/S00125-016-3978-4/РИСУНКИ/1 [PubMed] [CrossRef] [Google Scholar]
78.
Бергер Д., Флойд Дж. К., Лэмпман Р. М., Фаянс С. С. Влияние блокады адренергических рецепторов на вызванное физическими упражнениями повышение панкреатического полипептида у человека. J Clin Endocrinol Metab (1980) 50(1):33–9. дои: 10.1210/JCEM-50-1-33
[PubMed] [CrossRef] [Google Scholar]
J Clin Endocrinol Metab (1980) 50(1):33–9. дои: 10.1210/JCEM-50-1-33
[PubMed] [CrossRef] [Google Scholar]
79. Джинджерич Р.Л., Хиксон Р.К., Хагберг Дж.М., Уиндер В.В. Влияние тренировок на выносливость на концентрацию полипептидов поджелудочной железы в плазме во время упражнений. Метаболизм (1979) 28(12):1179–82. дои: 10.1016/0026-0495(79)
-X [PubMed] [CrossRef] [Google Scholar]80. Галассетти П., Тейт Д., Нил Р.А., Морри С., Вассерман Д.Х., Дэвис С.Н. Влияние предшествующей гипогликемии на контррегуляторные реакции на последующие эугликемические упражнения при диабете 1 типа. Диабет (2003) 52(7):1761–9. дои: 10.2337/ДИАБЕТ.52.7.1761 [PubMed] [CrossRef] [Google Scholar]
81. Галассетти П., Нил А.Р., Тейт Д., Эртл А.С., Вассерман Д.Х., Дэвис С.Н. Половой диморфизм в контррегуляторных реакциях на гипогликемию после предыдущей физической нагрузки. J Clin Endocrinol Metab (2001) 86(8):3516–24. doi: 10.1210/JCEM.86.8.7720 [PubMed] [CrossRef] [Академия Google]
82. Сандовал Д.А., Афтаб Гай Д.Л., Ричардсон М.А., Эртл А.С., Дэвис С.Н. Острые эффекты предшествующих упражнений в тот же день на контррегуляторные реакции на последующую гипогликемию при сахарном диабете 1 типа. Am J Physiol Endocrinol Metab (2006) 290(6). дои: 10.1152/AJPENDO.00283.2005
[PubMed] [CrossRef] [Google Scholar]
Сандовал Д.А., Афтаб Гай Д.Л., Ричардсон М.А., Эртл А.С., Дэвис С.Н. Острые эффекты предшествующих упражнений в тот же день на контррегуляторные реакции на последующую гипогликемию при сахарном диабете 1 типа. Am J Physiol Endocrinol Metab (2006) 290(6). дои: 10.1152/AJPENDO.00283.2005
[PubMed] [CrossRef] [Google Scholar]
83. Сандовал Д.А., Афтаб Гай Д.Л., Ричардсон М.А., Эртл А.С., Дэвис С.Н. Влияние низких и умеренных предшествующих упражнений на контррегуляторные реакции на последующую гипогликемию при диабете 1 типа. Диабет (2004) 53(7):1798–806. дои: 10.2337/ДИАБЕТ.53.7.1798 [PubMed] [CrossRef] [Google Scholar]
84. Галассетти П., Манн С., Тейт Д., Нил Р.А., Вассерман Д.Х., Дэвис С.Н. Влияние утренней зарядки на контррегуляторную реакцию на последующую дневную зарядку. J Appl Physiol (2001) 91(1):91–9. doi: 10.1152/JAPPL.2001.91.1.91 [PubMed] [CrossRef] [Google Scholar]
85.
Дэвис С.Н., Галассетти П., Вассерман Д.Х., Тейт Д. Влияние предшествующей гипогликемии на последующие контррегуляторные реакции на физические упражнения. Диабет (2000) 49(1): 73–81. дои: 10.2337/ДИАБЕТ.49.1.73
[PubMed] [CrossRef] [Google Scholar]
Диабет (2000) 49(1): 73–81. дои: 10.2337/ДИАБЕТ.49.1.73
[PubMed] [CrossRef] [Google Scholar]
86. Дэвис С.Н., Галассетти П., Вассерман Д.Х., Тейт Д. Влияние пола на нейроэндокринные и метаболические контррегуляторные реакции на физические упражнения у нормального человека. J Clin Endocrinol Metab (2000) 85(1):224–30. doi: 10.1210/JCEM.85.1.6328 [PubMed] [CrossRef] [Google Scholar]
87. Verhulst PJ, Depoortere I. Вторая жизнь Грелина: от стимулятора аппетита до регулятора глюкозы. World J Gastroenterol (2012) 18(25):3183. дои: 10.3748/WJG.V18.I25.3183 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
88. Murdolo G, Lucidi P, Di Loreto C, Parlanti N, De Cicco A, Fatone C и др. Инсулин необходим для подавления прандиального грелина у людей. Диабет (2003) 52(12):2923–7. дои: 10.2337/ДИАБЕТ.52.12.2923 [PubMed] [CrossRef] [Google Scholar]
89.
Ouerghi N, Feki M, Bragazzi NL, Knechtle B, Hill L, Nikolaidis PT и др. Реакция грелина на острые и хронические упражнения: выводы и последствия систематического обзора литературы.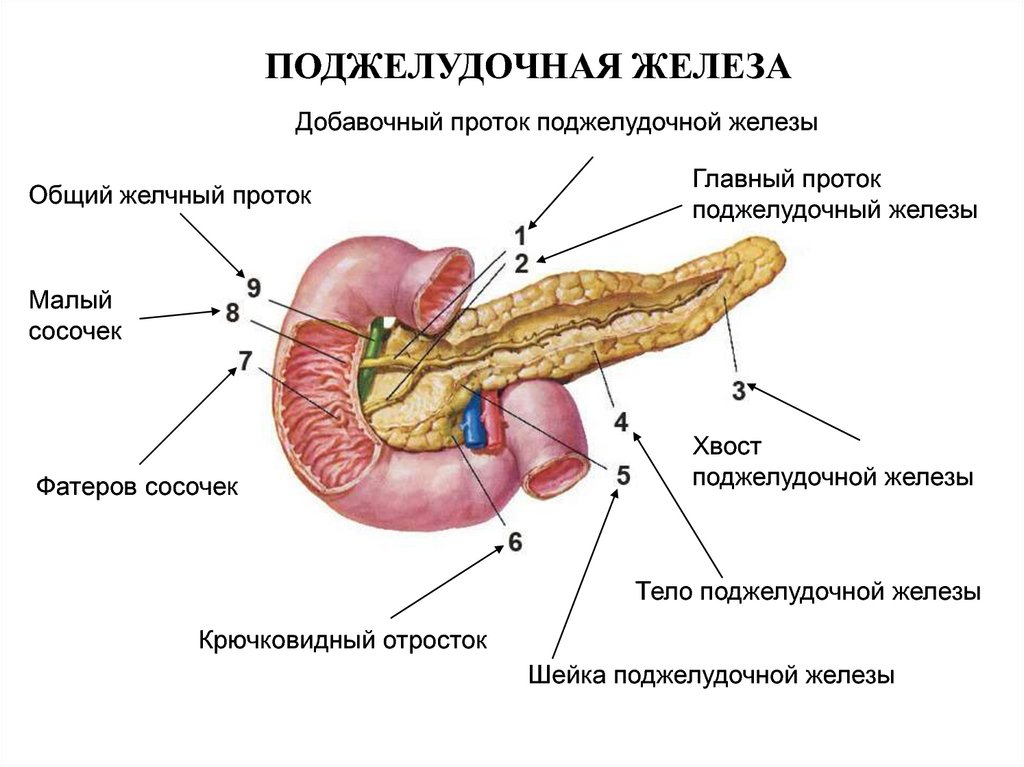 Sports Med (2021) 51 (11): 2389–410. дои: 10.1007/S40279-021-01518-6
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Sports Med (2021) 51 (11): 2389–410. дои: 10.1007/S40279-021-01518-6
[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
90. Кинг Дж.А., Вассе Л.К., Стенсел Д.Дж., Ниммо М.А. Упражнения и грелин. описательный обзор исследования. Аппетит (2013) 68:83–91. doi: 10.1016/J.APPET.2013.04.018 [PubMed] [CrossRef] [Google Scholar]
91. Кинг Дж. А., Дейтон К., Брум Д. Р., Васс Л. К., Дуглас Дж. А., Бернс С. Ф. и др. Индивидуальные различия в голоде, потреблении энергии и реакции грелина на острые упражнения. Медицинские научные спортивные упражнения (2017) 49 (6): 1219–28. дои: 10.1249/МСС.0000000000001220 [PubMed] [CrossRef] [Google Scholar]
92. Сориано-Гильен Л., Барриос В., Лечуга-Санчо А., Чоуэн Дж. А., Арженте Дж. Реакция уровней циркулирующего грелина на инсулинотерапию у детей с недавно диагностированным сахарным диабетом 1 типа. Педиатр Рез (2004) 55 (5): 830–5. дои: 10.1203/01.PDR.0000120679.92416.70 [PubMed] [CrossRef] [Google Scholar]
93. Холдсток С, Людвигссон Дж, Карлссон Ф.А. Аномальная секреция грелина при впервые начавшемся диабете 1 типа у детей. Диабетология (2004) 47(1):150–1. дои: 10.1007/S00125-003-1258-6
[PubMed] [CrossRef] [Академия Google]
Холдсток С, Людвигссон Дж, Карлссон Ф.А. Аномальная секреция грелина при впервые начавшемся диабете 1 типа у детей. Диабетология (2004) 47(1):150–1. дои: 10.1007/S00125-003-1258-6
[PubMed] [CrossRef] [Академия Google]
94. Цели Ф., Бини В., Папи Ф., Сантилли Э., Менкаччи А., Ферретти М. и др.. Циркулирующий ацилированный и общий грелин и галанин у детей с инсулинозависимым диабетом 1 типа: связь с инсулинотерапией, метаболический контроль и половое развитие. Clin Endocrinol (Oxf) (2005) 63(2):139–45. doi: 10.1111/J.1365-2265.2005.02313.X [PubMed] [CrossRef] [Google Scholar]
95. Хумл М., Кобр Дж., Сиала К., Варваржовска Дж., Помахачова Р., Карликова М. и др. Пептидные гормоны кишечника и сахарный диабет 1 типа у детей. Physiol Res (2011) 60 (4): 647–58. дои: 10.33549/ФИЗИОЛРЕС.931995 [PubMed] [CrossRef] [Google Scholar]
Системы искусственной поджелудочной железы и физическая активность у пациентов с диабетом 1 типа: проблемы, принятые подходы и перспективы на будущее
1. Riddell MC, Gallen IW, Smart CE и др.
Управление физическими упражнениями при диабете 1 типа: консенсусное заявление. Ланцет Диабет Эндокринол. 2017;5(5):377-390. [PubMed] [Google Scholar]
Riddell MC, Gallen IW, Smart CE и др.
Управление физическими упражнениями при диабете 1 типа: консенсусное заявление. Ланцет Диабет Эндокринол. 2017;5(5):377-390. [PubMed] [Google Scholar]
2. Чимен М., Кеннеди А., Нирантаракумар К., Панг Т.Т., Эндрюс Р., Нарендран П. Какова польза физической активности для здоровья при сахарном диабете 1 типа? Обзор литературы. Диабетология. 2012;55(3):542-551. [PubMed] [Академия Google]
3. Тагуги С., Талеб Н., Рабаса-Лорет Р. Преимущества и ограничения технологических достижений в управлении уровнем глюкозы в связи с физической активностью у пациентов с диабетом 1 типа. Передний эндокринол. 2018;9:818. [Бесплатная статья PMC] [PubMed] [Google Scholar]
4.
Рабаса-Лорет Р., Бурк Дж., Дюкро Ф., Чиассон Дж.Л.
Рекомендации по снижению дозы инсулина перед едой для постпрандиальных упражнений различной интенсивности и продолжительности у пациентов с диабетом 1 типа, интенсивно получающих базально-болюсный режим инсулинотерапии (ультраленте-лиспро).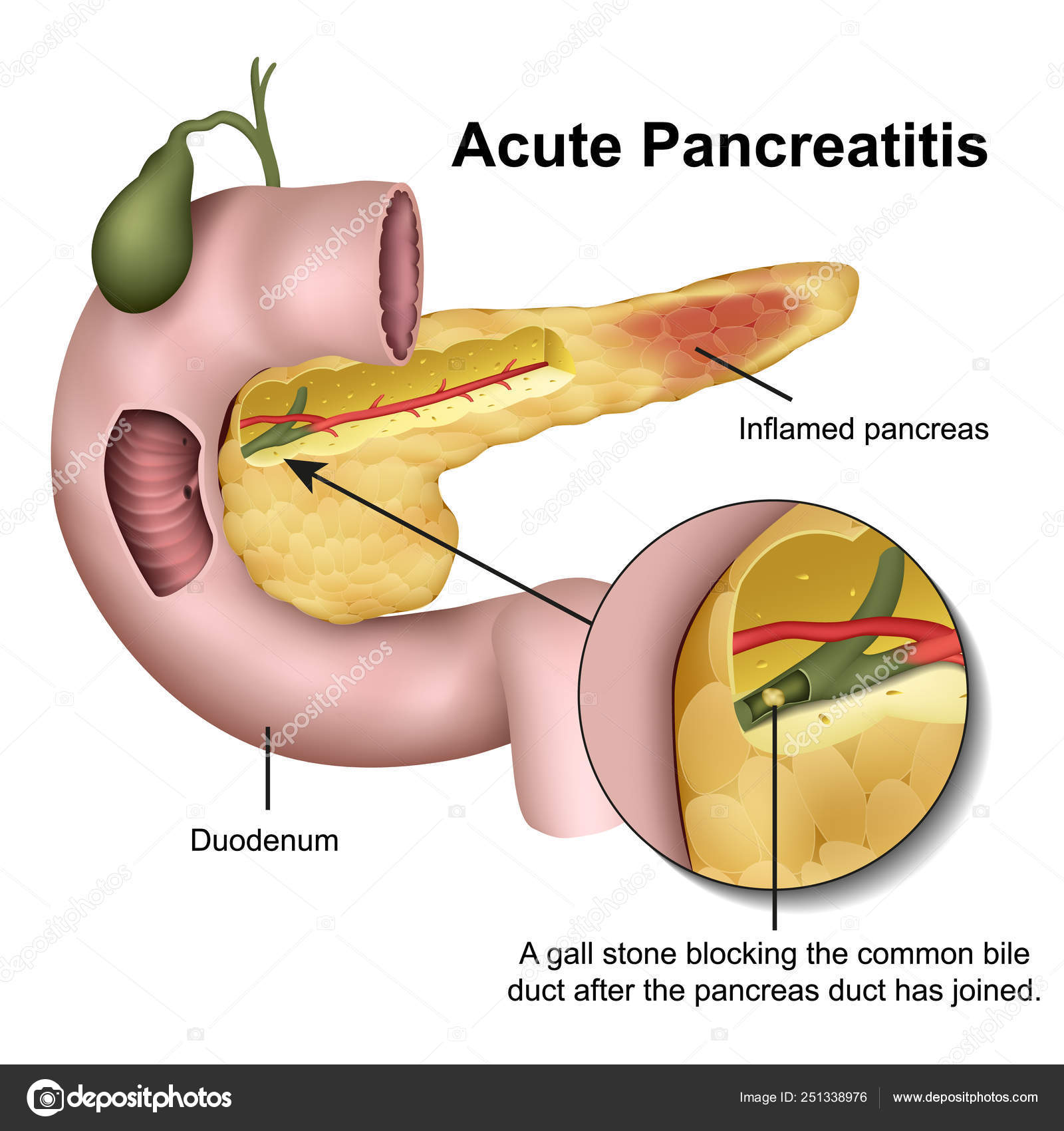 Уход за диабетом. 2001;24(4):625-630. [PubMed] [Академия Google]
Уход за диабетом. 2001;24(4):625-630. [PubMed] [Академия Google]
5. Захариева Д.П., Макго С., Пуни Р., Вьенно Т., Ли Т., Ридделл М.С. Улучшенный контроль уровня глюкозы без обратной связи за счет снижения базального инсулина за 90 минут до аэробных упражнений у пациентов с диабетом 1 типа, получающих непрерывную подкожную инфузию инсулина. Уход за диабетом. 2019; 42(5):824-831. [PubMed] [Google Scholar]
6. Бразо А-С, Рабаса-Лорет Р, Стричар И, Мирческу Х. Барьеры физической активности у больных сахарным диабетом 1 типа. Уход за диабетом. 2008;31(11):2108-2109. [Бесплатная статья PMC] [PubMed] [Google Scholar]
7. Brazeau AS, Mircescu H, Desjardins Ket al. Шкала барьеров физической активности при диабете 1 типа (BAPAD-1): прогностическая валидность и надежность. Диабет метаб. 2012;38(2):164-170. [PubMed] [Google Scholar]
8.
Тэнси М.Дж., Цаликян Э., Бек Р.В. и др.
Влияние аэробных упражнений на концентрацию глюкозы и контррегуляторных гормонов у детей с диабетом 1 типа. Уход за диабетом. 2006;29(1):20-25. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Уход за диабетом. 2006;29(1):20-25. [Бесплатная статья PMC] [PubMed] [Google Scholar]
9. Галассетти П., Ридделл М.С. Физические нагрузки и диабет 1 типа (СД1). сост. физиол. 2013;3(3):1309-1336. [PubMed] [Google Scholar]
10. Ярдли Дж. Э., Колберг С. Р. Обновленная информация о лечении диабета 1 типа и диабета 2 типа у спортсменов. Curr Sports Med Rep. 2017;16(1):38-44. [PubMed] [Google Scholar]
11. Ярдли Дж. Э., Брокман Н. К., Бракен Р. М. Могут ли возраст, пол и физическая подготовка влиять на реакцию глюкозы в крови на физические упражнения при диабете 1 типа? Передний эндокринол. 2018;9:674. [Бесплатная статья PMC] [PubMed] [Google Scholar]
12. Факкинетти А., Дель Фаверо С., Спарачино Г., Кобелли К. Модель компонентов ошибки сенсора глюкозы: идентификация и оценка для устройств нового поколения Dexcom G4. Med Biol Eng Comput. 2015;53(12):1259-1269. [PubMed] [Google Scholar]
13.
Taplin CE, Cobry E, Messer L, McFann K, Chase HP, Fiallo-Scharer R.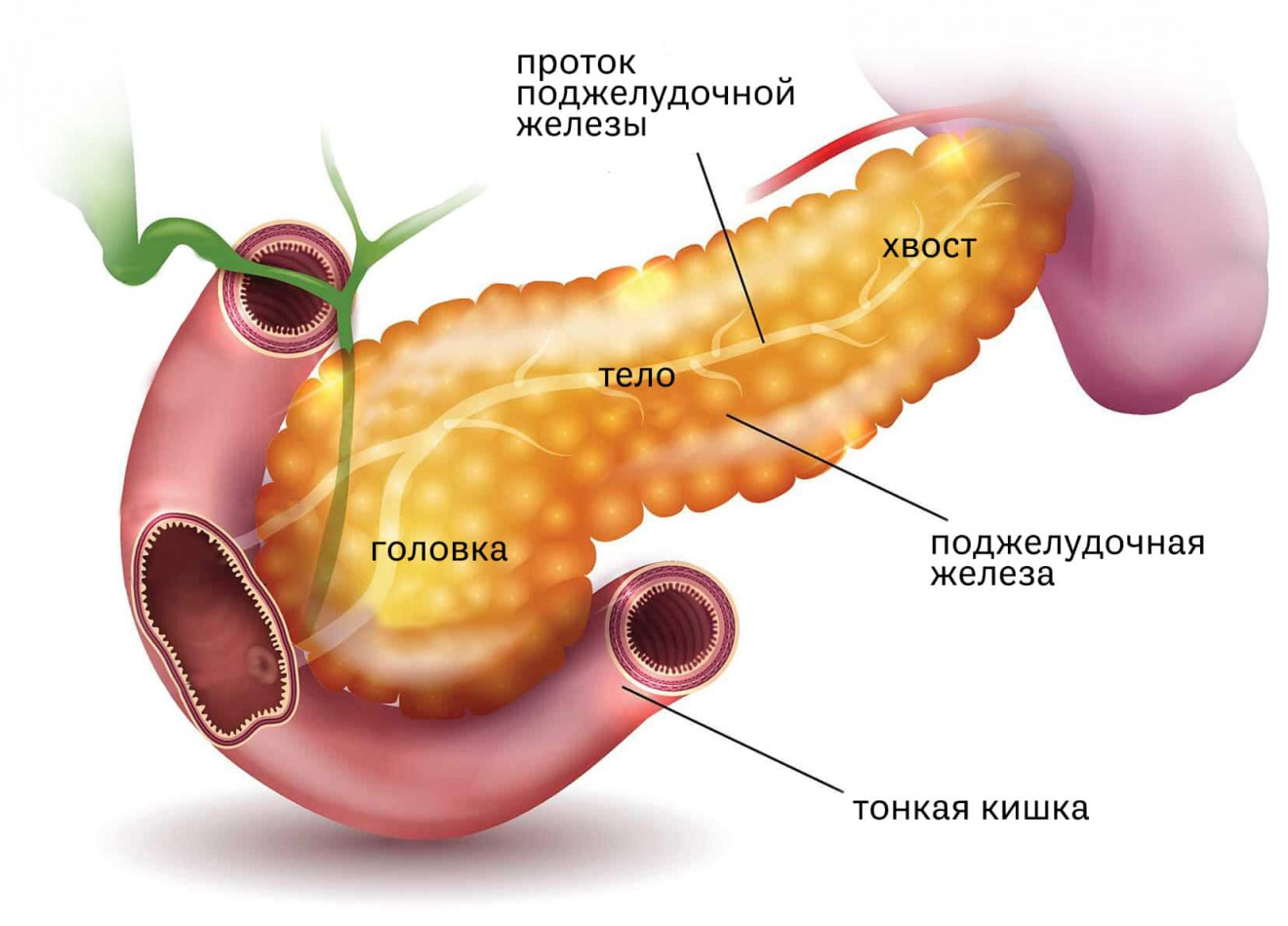 Профилактика постнагрузочной ночной гипогликемии у детей с сахарным диабетом 1 типа. J Педиатр. 2010;157(5):784-788.e1. doi: 10.1016/j.jpeds.2010.06.004 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Профилактика постнагрузочной ночной гипогликемии у детей с сахарным диабетом 1 типа. J Педиатр. 2010;157(5):784-788.e1. doi: 10.1016/j.jpeds.2010.06.004 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
14. Талеб Н., Эмами А., Суппер С. и др. Сравнение двух систем непрерывного мониторинга глюкозы, Dexcom G4 Platinum и Medtronic paradigm Veo Enlite System, в состоянии покоя и во время физической нагрузки. Диабет Текнол Тер. 2016;18(9):561-567. [PubMed] [Google Scholar]
15. Балли Л., Зюгер Т., Паси Н., Карлос С., Паганини Д., Стеттлер С. Точность непрерывного мониторинга уровня глюкозы при различных условиях физической нагрузки. Diabetes Res Clin Pract. 2016;112:1-5. [PubMed] [Google Scholar]
16.
Iscoe KE, Campbell JE, Jamnik V, Perkins BA, Riddell MC.
Эффективность непрерывного мониторинга уровня глюкозы в крови в режиме реального времени во время и после длительных высокоинтенсивных упражнений на велосипеде: вращение с системой непрерывного мониторинга уровня глюкозы. Диабет Текнол Тер. 2006;8(6):627-635. [PubMed] [Академия Google]
Диабет Текнол Тер. 2006;8(6):627-635. [PubMed] [Академия Google]
17. Мозер О., Мадер Дж. К., Чакерт. Get al. Точность непрерывного мониторинга глюкозы (НГМ) при непрерывных и высокоинтенсивных интервальных нагрузках у пациентов с сахарным диабетом 1 типа. Питательные вещества. 2016;8(8): 489. [Бесплатная статья PMC] [PubMed] [Google Scholar]
18. Ярдли Дж. Э., Сигал Р. Дж., Кенни Г. П., Ридделл М. С., Ловблом Л. Е., Перкинс Б. А. Точечная точность интерстициального непрерывного мониторинга глюкозы во время физической нагрузки при диабете 1 типа. Диабет Текнол Тер. 2013;15(1):46-49. [PubMed] [Академия Google]
19. Юнк Л.М., Микеладзе М., Тейт Д., Дэвис С.Н. Гипогликемия, связанная с физической нагрузкой, при сахарном диабете. Эксперт Rev Endocrinol Metab. 2011;6(1):93-108. [Бесплатная статья PMC] [PubMed] [Google Scholar]
20.
Герич Дж. Э., Ланглуа М., Ноакко С., Карам Дж. Х., Форшам П. Х.
Отсутствие ответа глюкагона на гипогликемию при диабете: свидетельство внутреннего дефекта альфа-клеток поджелудочной железы. Наука. 1973;182(4108):171-173. [PubMed] [Google Scholar]
Наука. 1973;182(4108):171-173. [PubMed] [Google Scholar]
21. Колберг С.Р., Лаан Р., Дассау Э., Керр Д. Физическая активность и диабет 1 типа: пора перестроиться? J Diabetes Sci Technol. 2015;9(3): 609-618. [Бесплатная статья PMC] [PubMed] [Google Scholar]
22. Фэйи А.Дж., Парамалингам Н., Дэйви Р.Дж., Дэвис Э.А., Джонс Т.В., Фурнье П.А. Влияние короткого спринта на выработку и утилизацию глюкозы в организме после тренировки у людей с сахарным диабетом 1 типа. J Clin Endocrinol Metab. 2012;97(11):4193-4200. [PubMed] [Google Scholar]
23. Ярдли Дж. Э., Сигал Р. Дж., Ридделл М. С., Перкинс Б. А., Кенни Г. П. Выполнение упражнений с отягощениями до и после аэробных упражнений влияет на секрецию гормона роста при диабете 1 типа. Appl Physiol Nutr Metab. 2014;39(2): 262-265. [PubMed] [Google Scholar]
24.
Yardley JE, Kenny GP, Perkins BAet al.
Сопротивление против аэробных упражнений: острое влияние на гликемию при диабете 1 типа. Уход за диабетом. 2013;36(3):537-542.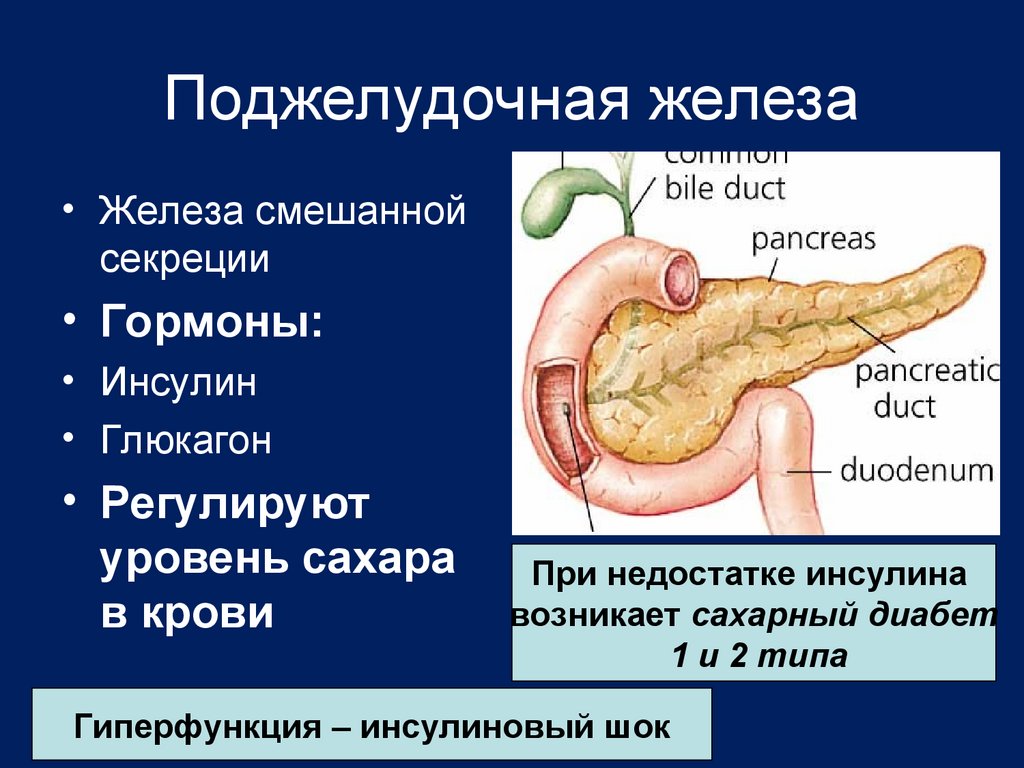 doi: 10.2337/dc12-0963 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
doi: 10.2337/dc12-0963 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
25. Сигал Р.Дж., Пурдон С., Фишер С.Дж., Холтер Дж.Б., Враник М., Марлисс Э.Б. Гиперинсулинемия предотвращает длительную гипергликемию после интенсивных физических упражнений у пациентов с инсулинозависимым диабетом. J Clin Endocrinol Metab. 1994;79(4):1049-1057. [PubMed] [Google Scholar]
26. Purdon C, Brousson M, Nyveen SLet al. Роль инсулина и катехоламинов в глюкорегуляторном ответе во время интенсивных упражнений и раннего восстановления у инсулинозависимых диабетиков и контрольной группы. J Clin Endocrinol Metab. 1993;76(3):566-573. [PubMed] [Google Scholar]
27. Аронсон Р., Браун Р.Э., Ли А., Ридделл М.С. Оптимальный фактор коррекции инсулина при гипергликемии после высокоинтенсивных упражнений у взрослых с диабетом 1 типа: исследование FIT. Уход за диабетом. 2019;42(1):10-16. [PubMed] [Google Scholar]
28.
Сандовал Д.А., Гай Д.Л.А., Ричардсон М.А., Эртл А.С., Дэвис С. Н.
Влияние низких и умеренных предшествующих упражнений на контррегуляторные реакции на последующую гипогликемию при диабете 1 типа. Диабет. 2004;53(7):1798-1806. [PubMed] [Google Scholar]
Н.
Влияние низких и умеренных предшествующих упражнений на контррегуляторные реакции на последующую гипогликемию при диабете 1 типа. Диабет. 2004;53(7):1798-1806. [PubMed] [Google Scholar]
29. Американская диабетическая ассоциация. Физическая активность/упражнения и диабет. Уход за диабетом. 2004; 27 (Приложение 1): S58-S62. [PubMed] [Google Scholar]
30. Кеммер Ф.В. Профилактика гипогликемии при физической нагрузке при сахарном диабете I типа. Уход за диабетом. 1992;15(11):1732-1735. [PubMed] [Google Scholar]
31. Гримм Дж.Дж., Ибарра Дж., Берне С., Мучник С., Голей А. Новая таблица профилактики гипогликемии при физической нагрузке у больных сахарным диабетом 1 типа. Диабет метаб. 2004;30(5):465-470. [PubMed] [Google Scholar]
32.
Ридделл М.С., Бар-Ор О, Аюб Б.В., Калверт Р.Э., Хайгенхаузер Г.Дж.
Прием внутрь глюкозы, соответствующий общему использованию углеводов, ослабляет гипогликемию во время физических упражнений у подростков с ИЗСД. Int J Sport Nutr. 1999;9(1):24-34. [PubMed] [Google Scholar]
1999;9(1):24-34. [PubMed] [Google Scholar]
33. Франческато М.П., Геат М., Аккардо А., Блокар М., Каттин Л., Ноакко К. Упражнения и гликемический дисбаланс: оценка дозы глюкозы в зависимости от ситуации. Медицинские спортивные упражнения. 2011;43(1):2-11. [PubMed] [Google Scholar]
34. Мове-Джарвис Ф., Собнгви Э., Порчер Рет и др. Реакция глюкозы на интенсивные аэробные упражнения при диабете 1 типа: поддержание почти эугликемии, несмотря на резкое снижение дозы инсулина. Уход за диабетом. 2003;26(4):1316-1317. [PubMed] [Академия Google]
35. Рабаса-Лорет Р., Гарон Дж., Ланжелье Х., Пуассон Д., Чиассон Дж.Л. Влияние содержания углеводов в пище на потребность в инсулине у пациентов с диабетом 1 типа, интенсивно получающих базально-болюсный (ультраленте-регулярный) режим инсулина. Уход за диабетом. 1999;22(5):667-673. [PubMed] [Google Scholar]
36.
Рой-Флеминг А., Талеб Н., Мессье Вет и др.
Время снижения базальной дозы инсулина для уменьшения гипогликемии во время поздних постпрандиальных упражнений у взрослых с диабетом 1 типа с использованием инсулиновой помпы: рандомизированное перекрестное исследование [опубликовано в Интернете до печати 27 августа 2018 г. ]. Диабет метаб. дои: 10.1109/TBME.2017.2652062 [PubMed] [CrossRef] [Google Scholar]
]. Диабет метаб. дои: 10.1109/TBME.2017.2652062 [PubMed] [CrossRef] [Google Scholar]
37. Бахтиани П.А., Чжао Л.М., Эль Юссеф Дж., Касл Дж.Р., Уорд В.К. Обзор технологий искусственной поджелудочной железы с акцентом на бигормональную терапию. Сахарный диабет Ожирение Metab. 2013;15(12):1065-1070. [Бесплатная статья PMC] [PubMed] [Google Scholar]
38. Бертачи А., Рамкиссун С.М., Бондия Дж., Вехи Дж. Автоматизированный контроль уровня глюкозы в крови при диабете 1 типа: обзор достижений и проблем. Эндокринол Диабет Nutr. 2018;65(3):172-181. [PubMed] [Академия Google]
39. Вейсман А., Бай Дж.В., Кардинес М., Крамер К.К., Перкинс Б.А. Влияние систем искусственной поджелудочной железы на гликемический контроль у пациентов с диабетом 1 типа: систематический обзор и метаанализ амбулаторных рандомизированных контролируемых исследований. Ланцет Диабет Эндокринол. 2017;5(7):501-512. [PubMed] [Google Scholar]
40.
Риддел М.С., Захариева Д.П., Явельберг Л., Чинар А., Ямник В. К.
Упражнения и разработка искусственной поджелудочной железы: одна из самых сложных серий препятствий. J Diabetes Sci Technol. 2015;9(6): 1217-1226. [Бесплатная статья PMC] [PubMed] [Google Scholar]
К.
Упражнения и разработка искусственной поджелудочной железы: одна из самых сложных серий препятствий. J Diabetes Sci Technol. 2015;9(6): 1217-1226. [Бесплатная статья PMC] [PubMed] [Google Scholar]
41. Захариева Д., Явельберг Л., Ямник В., Чинар А., Турксой К., Ридделл М.С. Влияние суспензии базального инсулина в начале тренировки на уровень глюкозы в крови во время непрерывной тренировки по сравнению с круговой тренировкой у людей с диабетом 1 типа при непрерывной подкожной инфузии инсулина. Диабет Текнол Тер. 2017;19(6):370-378. [Бесплатная статья PMC] [PubMed] [Google Scholar]
42. Гинграс В., Бонато Л., Мессье Вет и др. Влияние содержания макронутриентов в пище на постпрандиальный контроль уровня глюкозы в контексте доставки инсулина с обратной связью: рандомизированное перекрестное исследование. Сахарный диабет Ожирение Metab. 2018;20(11):2695-2699. [PubMed] [Google Scholar]
43.
Бретон, доктор медицины.
Упражнения на управление во время управления с обратной связью. Диабет Текнол Тер. 2017;19(6):328-330. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Диабет Текнол Тер. 2017;19(6):328-330. [Бесплатная статья PMC] [PubMed] [Google Scholar]
44. Konstantatos AH, Kavnoudias H, Stegeman JRet al. Рандомизированное двойное слепое плацебо-контролируемое исследование превентивного перорального применения оксикодона с морфином под контролем пациента для послеоперационного обезболивания у пациентов, перенесших эмболизацию маточных артерий по поводу симптоматической миомы матки. Cardiovasc Intervent Radiol. 2014;37(5):1191-1197. [PubMed] [Google Scholar]
45. Кобелли С, Ренар Э, Ковачев Б. Искусственная поджелудочная железа: прошлое, настоящее, будущее. Диабет. 2011;60:2672-2682. [Бесплатная статья PMC] [PubMed] [Google Scholar]
46. Regittnig W, Ellmerer M, Fauler Get al. Оценка транскапиллярного обмена глюкозы в скелетных мышцах и жировой ткани человека. Am J Physiol Endocrinol Metab. 2003;285(2):E241-E251. [PubMed] [Google Scholar]
47.
Ребрин К., Шеппард Н.Ф., Стейл Г.М.
Использование глюкозы в подкожной интерстициальной жидкости для оценки уровня глюкозы в крови: повторная задержка и смещение датчика. J Diabetes Sci Technol. 2010;4(5):1087-1098. [Бесплатная статья PMC] [PubMed] [Google Scholar]
J Diabetes Sci Technol. 2010;4(5):1087-1098. [Бесплатная статья PMC] [PubMed] [Google Scholar]
48. Скьявон М., Далла Мэн С., Кудва Ю.С., Басу А., Кобелли С. In silico оптимизация скорости инфузии базального инсулина во время физической нагрузки: значение для искусственной поджелудочной железы. J Diabetes Sci Technol. 2013;7(6):1461-1469. [Бесплатная статья PMC] [PubMed] [Google Scholar]
49. Турксой К., Монфорти К., Парк М., Гриффит Г., Куинн Л., Чинар А. Использование носимых датчиков и биометрических переменных в системе искусственной поджелудочной железы. Датчики. 2017;17(3): 532 [бесплатная статья PMC] [PubMed] [Google Scholar]
50. Турксой К., Паулино Т.М.Л., Захариева Д.Пет и др. Классификация физической активности: информация для систем управления искусственной поджелудочной железой в режиме реального времени. J Diabetes Sci Technol. 2015;9(6):1200-1207. [Бесплатная статья PMC] [PubMed] [Google Scholar]
51.
Эллери Д., Аллен Дж. М., Нодейл Метал и др. Автоматизированный ночной контроль уровня глюкозы с обратной связью у детей раннего возраста с диабетом 1 типа. Диабет Текнол Тер. 2011;13(4):419-424. [PubMed] [Google Scholar]
Автоматизированный ночной контроль уровня глюкозы с обратной связью у детей раннего возраста с диабетом 1 типа. Диабет Текнол Тер. 2011;13(4):419-424. [PubMed] [Google Scholar]
52. Бретон М., Фаррет А., Бруттомессо Дет. Полностью интегрированная искусственная поджелудочная железа при диабете 1 типа: модульный контроль уровня глюкозы с обратной связью поддерживает уровень глюкозы, близкий к нормогликемии. Диабет. 2012;61(9):2230-2237. [Бесплатная статья PMC] [PubMed] [Google Scholar]
53. Бьяджи Л., Бертачи А., Кирос С. и др. Точность непрерывного мониторинга уровня глюкозы до, во время и после аэробных и анаэробных упражнений у пациентов с сахарным диабетом 1 типа. Биосенсоры. 2018;8(1): 22 [бесплатная статья PMC] [PubMed] [Google Scholar]
54. Турксой К., Гаджизаде И., Хоббс Нет. и др. Многопараметрическая искусственная поджелудочная железа для различных типов упражнений и интенсивности. Диабет Текнол Тер. 2018;20(10):662-671. [Бесплатная статья PMC] [PubMed] [Google Scholar]
55. Джейкобс П.Г., Ресалат Н., Эль Юссеф Джет и др.
Включение алгоритма обнаружения, оценки и дозирования гормонов в искусственную поджелудочную железу с использованием акселерометрии и частоты сердечных сокращений. J Diabetes Sci Technol. 2015;9(6):1175-1184. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Джейкобс П.Г., Ресалат Н., Эль Юссеф Джет и др.
Включение алгоритма обнаружения, оценки и дозирования гормонов в искусственную поджелудочную железу с использованием акселерометрии и частоты сердечных сокращений. J Diabetes Sci Technol. 2015;9(6):1175-1184. [Бесплатная статья PMC] [PubMed] [Google Scholar]
56. Franc S, Daoudi A, Pochat Aet al. Стратегии на основе инсулина для предотвращения гипогликемии во время и после физической нагрузки у взрослых пациентов с диабетом 1 типа, получающих помповую терапию: рандомизированное исследование DIABRASPORT. Сахарный диабет Ожирение Metab. 2015;17(12):1150-1157. [Бесплатная статья PMC] [PubMed] [Google Scholar]
57. Касл Дж. Р., Энгл Дж. М., Эль Юссеф Джет и др. Новое использование глюкагона в замкнутой системе для предотвращения гипогликемии при диабете 1 типа. Уход за диабетом. 2010;33(6):1282-1287. [Бесплатная статья PMC] [PubMed] [Google Scholar]
58.
Хайдар А., Лего Л., Матто-Пеллетье и др.
Амбулаторный контроль уровня глюкозы в течение ночи с помощью двухгормональной искусственной поджелудочной железы, моногормональной искусственной поджелудочной железы или традиционной инсулиновой помповой терапии у детей и подростков с диабетом 1 типа: открытое рандомизированное контролируемое исследование. Ланцет Диабет Эндокринол. 2015;3(8):595-604. [PubMed] [Google Scholar]
Ланцет Диабет Эндокринол. 2015;3(8):595-604. [PubMed] [Google Scholar]
59. Хайдар А., Лего Л., Даллэр Мет и др. Глюкозозависимый инсулин и доставка глюкагона (двойная гормональная искусственная поджелудочная железа) у взрослых с диабетом 1 типа: рандомизированное перекрестное контролируемое исследование. CMAJ. 2013;185(4):297-305. [Бесплатная статья PMC] [PubMed] [Google Scholar]
60. Patel NS, Van Name MA, Cengiz Eet al. Смягчение снижения уровня глюкозы во время упражнений при доставке инсулина по замкнутому циклу: исследование без перекусов. Диабет Текнол Тер. 2016;18(12):794-799. [Бесплатная статья PMC] [PubMed] [Google Scholar]
61. Эль-Хатиб Ф.Х., Рассел С.Дж., Мадьяр К.Лет и др. Автономная и непрерывная адаптация бигормональной бионической поджелудочной железы у взрослых и подростков с сахарным диабетом 1 типа. J Clin Endocrinol Metab. 2014;99(5):1701-1711. [Бесплатная статья PMC] [PubMed] [Google Scholar]
62.
Турксой К., Килкус Дж., Гаджизаде И. и др.
Выявление гипогликемии и внушение углеводов в искусственной поджелудочной железе. J Diabetes Sci Technol. 2016;10(6):1236-1244. [Бесплатная статья PMC] [PubMed] [Google Scholar]
и др.
Выявление гипогликемии и внушение углеводов в искусственной поджелудочной железе. J Diabetes Sci Technol. 2016;10(6):1236-1244. [Бесплатная статья PMC] [PubMed] [Google Scholar]
63. Леру С., Бразо А.-С., Жинграс В., Дежарден К., Стричар И., Рабаса-Лорет Р. Образ жизни и кардиометаболический риск у взрослых с диабетом 1 типа: обзор. Может ли диабет. 2014;38(1):62-69. [PubMed] [Google Scholar]
64. Джейкобс П.Г., Эль Юссеф Дж., Редди Рет и др. Рандомизированное исследование двухгормональной искусственной поджелудочной железы с коррекцией дозировки во время упражнений по сравнению с отсутствием коррекции и помповой терапией с сенсорным усилением. Сахарный диабет Ожирение Metab. 2016;18(11):1110-1119. [Бесплатная статья PMC] [PubMed] [Google Scholar]
65.
Талеб Н., Эмами А., Суппер С. и др.
Эффективность искусственной поджелудочной железы с одним и двумя гормонами во время непрерывных и интервальных упражнений у взрослых пациентов с диабетом 1 типа: рандомизированное контролируемое перекрестное исследование. Диабетология. 2016;59(12):2561-2571. [PubMed] [Google Scholar]
Диабетология. 2016;59(12):2561-2571. [PubMed] [Google Scholar]
66. Касл Дж. Р., Эль Юссеф Дж., Уилсон Л. Мет и др. Рандомизированное амбулаторное исследование замкнутых систем с одним и двумя гормонами, которые адаптируются к упражнениям с использованием носимых датчиков. Уход за диабетом. 2018;41(7):1471-1477. [Бесплатная статья PMC] [PubMed] [Google Scholar]
67. Хьюетт Л.М., Ли Т.Т., Форленца Г.Пет и др. Амбулаторный контроль замкнутого цикла с необъявленными умеренными физическими упражнениями у подростков с использованием прогностического контроля модели зоны. Диабет Текнол Тер. 2017;19(6):331-339. [Бесплатная статья PMC] [PubMed] [Google Scholar]
68. Бретон М.Д., Чернявовский Д.Р., Форленца Г.Пет и др. Контроль с обратной связью во время интенсивных длительных упражнений на свежем воздухе у подростков с диабетом 1 типа: исследование искусственной поджелудочной железы. Уход за диабетом. 2017;40(12):1644-1650. [Бесплатная статья PMC] [PubMed] [Google Scholar]
69. ДеБоэр М.Д., Чернявский Д.Р., Топчан К., Ковачев Б.П., Фрэнсис Г.Л., Бретон М.Д.
Система искусственной поджелудочной железы с информацией о частоте сердечных сокращений улучшает гликемический контроль во время физических упражнений у подростков с СД1. Педиатр Диабет. 2017;18(7):540-546. [PubMed] [Google Scholar]
ДеБоэр М.Д., Чернявский Д.Р., Топчан К., Ковачев Б.П., Фрэнсис Г.Л., Бретон М.Д.
Система искусственной поджелудочной железы с информацией о частоте сердечных сокращений улучшает гликемический контроль во время физических упражнений у подростков с СД1. Педиатр Диабет. 2017;18(7):540-546. [PubMed] [Google Scholar]
70. де Бок М., Дарт Дж., Рой и др. Исследование производительности гибридного алгоритма доставки инсулина с замкнутым контуром, который включает ограничения доставки инсулина, предназначенные для защиты от гипогликемии. J Diabetes Sci Technol. 2017;11(1):68-73. [Бесплатная статья PMC] [PubMed] [Google Scholar]
71. Пинскер Дж. Э., Лагуна Санс А. Дж., Ли Дж. Бет и др. Оценка искусственной поджелудочной железы с расширенным прогностическим контролем модели и индексом доверия к прогнозированию уровня глюкозы с необъявленной физической нагрузкой. Диабет Текнол Тер. 2018;20(7):455-464. [Бесплатная статья PMC] [PubMed] [Google Scholar]
72.
Вуд М.А., Шульман Д. И., Форленца Г.Пет и др.
Клиническая оценка функции системы MiniMed 670G «Приостановить перед низким уровнем» у детей с диабетом 1 типа. Диабет Текнол Тер. 2018;20(11):731-737. [PubMed] [Академия Google]
И., Форленца Г.Пет и др.
Клиническая оценка функции системы MiniMed 670G «Приостановить перед низким уровнем» у детей с диабетом 1 типа. Диабет Текнол Тер. 2018;20(11):731-737. [PubMed] [Академия Google]
73. Кирос С., Бертачи А., Хименес Мет и др. Мониторинг уровня глюкозы в крови при аэробных и анаэробных физических нагрузках с использованием новой системы искусственной поджелудочной железы. Эндокринол Диабет Nutr. 2018;65(6):342-347. [PubMed] [Google Scholar]
74. Forlenza GP, Buckingham BA, Christiansen MPet al. Эффективность алгоритма прогностического управления персонализированной моделью omnipod с упражнениями средней интенсивности у взрослых с диабетом 1 типа. Диабет Текнол Тер. 2019;21(5):265-272. дои: 10.1089/диам.2019.0017 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
75.
Ramkissoon CM, Bertachi A, Beneyto A, Bondia J, Vehi J.
Обнаружение и контроль внезапных упражнений в искусственной поджелудочной железе без дополнительных физиологических сигналов [опубликовано в Интернете до печати 11 февраля 2019 г.

