MST Company Ltd. / Компания Медико-Социальных Технологий
Боли в тазобедренном суставе
1. Для применения данной техники нам потребуется четыре одинаковых I-тейпа. Длина тейпов 15-20 см.
2. Просим пациента лечь на кушетку набок таким образом, чтобы проблемный сустав оказался сверху. Просим пациента согнуть ногу в коленном суставе.
3.С помощью лигомент методики накладываем первый тейп. Центр первого тейпа накладывается в проекции большого вертела бедренной кости или над зоной максимальной болезненности при пальпации.
4. Накладываем второй тейп горизонтально так, чтобы комбинация образовывала крест.
5. Используя лигамент методику накладываем третий и четвертый тейп по диагонали.
Болезнь Пертеса
1. Для выполнения данной техники нам потребуется один отрезок тейпа длиной 30-40 см. Длина отрезка напрямую зависит от анатомических особенностей пациента. Также потребуются 8-10 отрезков тейпа длиной 10-12 см и шириной 2,5 см.
Для выполнения данной техники нам потребуется один отрезок тейпа длиной 30-40 см. Длина отрезка напрямую зависит от анатомических особенностей пациента. Также потребуются 8-10 отрезков тейпа длиной 10-12 см и шириной 2,5 см.
3. Первый тейп накладываем от коленного сустава по латеральной поверхности бедра к тазовой кости с 15% натяжением.
4. 8-10 отрезков тейпов накладываются крест-накрест/сеточкой в области тазобедренного сустава по лигамент методике поверх первого тейпа.
Грушевидная мышца
1. Для применения данной техники нам потребуется один Y-тейп длиной 15-18 см.
2. Просим пациента выполнить сгибание в тазобедренном суставе на 90 градусов.
3. Накладываем без натяжения базу тейпа на большой вертел бедренной кости.
4. Обе полоски тейпа накладываются с 15 % натяжением на грушевидную мышцу по направлению к месту её крепления к крестцу.
Травма мышц задней поверхности бедра
1. В данном случае нам потребуется два I-тейпа длиной 13-15 см и один Y-тейп длиной 20-25 см.
2. Просим пациента из положения стоя наклониться вперед.
3. Y-тейп накладывается с 15% натяжением от дистального конца мышцы к проксимальному.
4. I-тейпы накладываться по лигамент-технике проксимальнее и дистальнее травмированного участка.
Гематома
1. Для наложения вам понадобится 12-14 полосок тейпа разной длины (ширина 1 см).
2. Зона наложения тейпа должна быть максимально растянута.
3. Полоски накладываются поочередно и крестообразно без натяжения, узором образуя «сетку».
Бурсит вертела бедренной кости
1. Для применения данной техники нам потребуются два лимфа-тейпа длиной примерно 15 см.
2. База первого тейпа накладывается проксимальнее тазобедренного сустава, далее полоски тейпа накладываются с 15% натяжением в проекции вертела бедренной кости.
3. База второго тейпа накладывается по передне-наружной поверхности бедра таким образом, чтобы полоски тейпа легли перпендикулярно первому тейпу. Полоски накладываются с 15% натяжением.
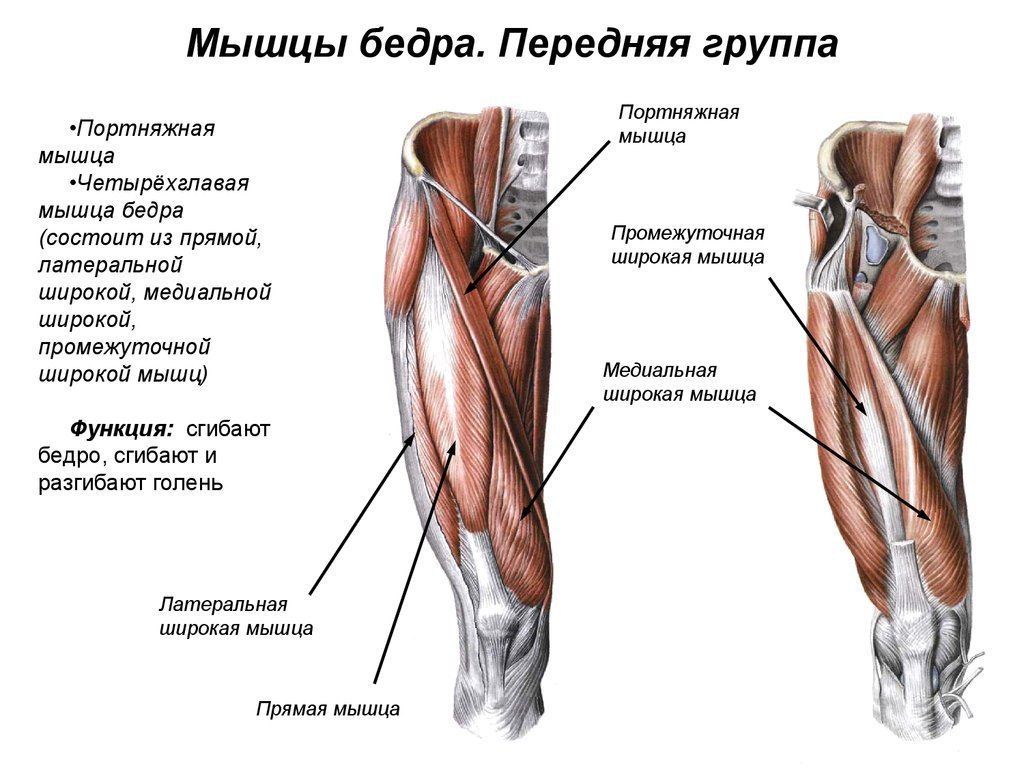
Портняжная мышца
1. Для применения данной техники нам потребуется один I-тейп длиной примерно 40 см.
2. Базу тейпа накладываем на место прикрепления мышцы- бугристость большеберцовой кости.
3. Просим пациента согнуть ногу коленном суставе и разогнуть тазобедренном суставе.
4. Далее, с 15 % натяжением, накладываем тейп по направлению к месту начала мышцы – верхняя передняя подвздошная ость.
5. Якорь тейпа накладываем без натяжения.
Задняя группа мышц бедра (2 вариант)
1. Для выполнения данной техники нам потребуется два отрезка тейпа длиной примерно 30 см. Длина отрезков напрямую зависит от анатомических особенностей пациента.
2. База первого тейпа накладывается на латеральную часть мыщелка бедра, второго — на головку малоберцовой кости.
3. Просим пациента разогнуть голень в коленном суставе и согнуть бедро в тазобедренном суставе.
Попробуйте также метод инструментальной мобилизации:
Бурсит тазобедренного сустава
1. В данном случае нам понадобится три-четыре отрезка тейпа длиной 20 см.
3. Производим сгибание в тазобедренном суставе и накладываем первые два тейпа в проекции сустава по боковой поверхности бедра крестообразно.
4. Третий и четвертый тейп также накладываться крестообразно и диагонально по отношению к первому и второму.
Напрягатель широкой фасции бедра
1. Для применения данной техники нам потребуется Y-тейп длиной примерно 50 см.
Для применения данной техники нам потребуется Y-тейп длиной примерно 50 см.
2. Просим пациента согнуть ногу в коленном суставе. База тейпа накладывается на подвздошно-большеберцовый тракт без натяжения.
Попробуйте также метод инструментальной мобилизации:
Четырехглавая мышца бедра
1. Отмеряем и отрезаем три разных по длине тейпа. В данном случае длина первого примерно 20 см, второго- 23-24см и третьего 25-27см. Длина тейпов напрямую зависит от анатомических особенностей пациента.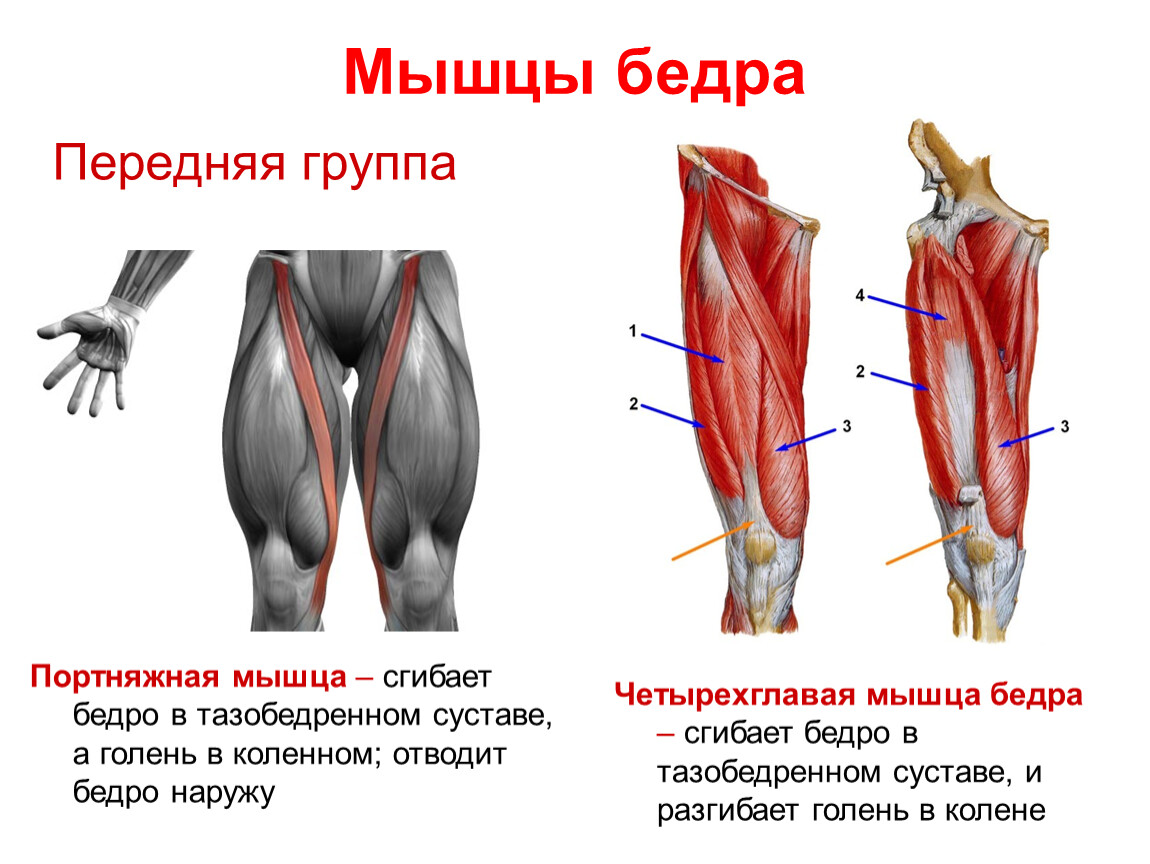
2. Пациент в положении стоя разгибает бедро и сгибает ногу в коленном суставе.
3. Первый тейп наклеиваем по наружной стороне бедра. Основа тейпа без натяжения накладывается на бугристость большеберцовой кости и далее , с 15% натяжением, накладывается вдоль латеральной широкой мышцы бедра.
4. Далее накладываем самый длинный тейп на прямую мышцу бедра. Основа тейпа без натяжения накладывается в области верхнего полюса надколенника и далее , с 15% натяжением, накладывается вдоль мышцы.
5. Тейп длиной 23-24 см, средней длины, наклеиваем на медиальную широкую мышцу бедра. Основа тейпа без натяжения накладывается на медиальнее верхнего полюса надколенника и далее, с 15% натяжением, накладывается вдоль мышцы.
Попробуйте также метод инструментальной мобилизации:
Глава 3.
 АНТЕРО-ЛАТЕРАЛЬНЫЙ ЛОСКУТ БЕДРА / ЛОСКУТ ЛАТЕРАЛЬНОЙ ШИРОКОЙ МЫШЦЫ — Травмаорто
АНТЕРО-ЛАТЕРАЛЬНЫЙ ЛОСКУТ БЕДРА / ЛОСКУТ ЛАТЕРАЛЬНОЙ ШИРОКОЙ МЫШЦЫ — ТравмаортоИсторическая справка и область применения
В 1984 году Song и соавторы описали три новых лоскута с задней, антеро-латеральной и антеро-медиальной поверхностей бедра [241]. Из этих трех лоскутов наибольшую популярность, особенно в реконструктивной хирургии головы и шеи, приобрел антеро-латеральный лоскут. Изначально лоскут был описан как фасциально-кожный, кровоснабжаемый перегородочно-кожными перфорантными сосудами нисходящей ветви латеральной артерии, огибающей бедро, однако на самом деле дизайн лоскута в значительной мере определяется ходом и локализацией кожных сосудов, анатомия которых отличается широкой вариабельностью. Поскольку перфорантный сосуд часто проходит непосредственно через широкую латеральную мышцу, а не идет в составе межмышечной перегородки, то в таких случаях в состав лоскута приходится включать и участок мышцы. Помимо того, что возможен забор лоскута с большой площадью кожной подушки, питаемой одним перфорантным сосудом, широкая мышца может быть транспонирована как хорошо кровоснабжаемый изолированный мышечный лоскут, перфузия которого обеспечивается нисходящей ветвью. Таким образом, существует большое количество вариантов компоновки антеро-латерального лоскута бедра. Одной из первых публикаций, описывавших опыт применения этого лоскута у большого количества пациентов, является работа Zhou и соавторов, в ходе которой он выполнил успешную трансплантацию у 32 пациентов, при этом большинство из них имели дефекты в области лица и волосистой части головы [300]. Лоскут на одном перфорантном сосуде может простираться в длину от дистальной границы m. tensor fasciae latae и до точки, находящейся в 7 см. выше надколенника, а в ширину – от медиального края m. rectus femoris и до наружнего края m. vastus lateralis. По данным Koshima и соавторов, которые сообщили о реконструкции дефектов головы и шеи у 25 пациентов, размеры лоскута могут достигать 25 см. в длину, и 18 см. в ширину [135]. Спустя два года эти же авторы выполнили транспозицию комбинированного антрео-латерального лоскута бедра, дополненного соседними кожными, мышечно-кожными и костными лоскутами из бассейна латеральной артерии, огибающей бедро для замещения обширных сложных дефектов в области головы и шеи с добавочным анастомозом дистальной части нисходящей ветви [136].
Таким образом, существует большое количество вариантов компоновки антеро-латерального лоскута бедра. Одной из первых публикаций, описывавших опыт применения этого лоскута у большого количества пациентов, является работа Zhou и соавторов, в ходе которой он выполнил успешную трансплантацию у 32 пациентов, при этом большинство из них имели дефекты в области лица и волосистой части головы [300]. Лоскут на одном перфорантном сосуде может простираться в длину от дистальной границы m. tensor fasciae latae и до точки, находящейся в 7 см. выше надколенника, а в ширину – от медиального края m. rectus femoris и до наружнего края m. vastus lateralis. По данным Koshima и соавторов, которые сообщили о реконструкции дефектов головы и шеи у 25 пациентов, размеры лоскута могут достигать 25 см. в длину, и 18 см. в ширину [135]. Спустя два года эти же авторы выполнили транспозицию комбинированного антрео-латерального лоскута бедра, дополненного соседними кожными, мышечно-кожными и костными лоскутами из бассейна латеральной артерии, огибающей бедро для замещения обширных сложных дефектов в области головы и шеи с добавочным анастомозом дистальной части нисходящей ветви [136]. В 1995 году Pribaz и соавторы применили антеро-латеральный лоскут бедра для реконструкции дефектов нижней конечности. Среди достоинств такой операции они отметили, что забор и трансплантация лоскута в таком случае может выполняться под одной эпиуральной анестезией [192]. Важный вариант дизайна лоскута был представлен Kimura и соавторами в 1996 году, которые выполнили первичное радикальное истончение лоскута, оставив небольшую прослойку жировой ткани вокруг перфорантного сосуда [131]. Благодаря использованию этой методики могут быть получены ультратонкие лоскуты, которые очень эффективны при замещении поверхностных дефектов кожи [34, 131, 279, 294]. Для закрытия интраоральных дефектов Wolff и соавторы выполняли дополнительную деэпителизацию истонченных лоскутов, создавая таким способом мукозоподобную поверхность [290]. В последующие годы широкие возможности применения лоскута были описаны в работах, среди которых особенно выделялись принадлежащие перу авторов из стран Азии. В 2002 году Wei и соавторы опубликовали результаты транспозиции антреро-латерального лоскута у 672 пациентов, причем неудачная пересадка имела место только у 12 пациентов [279].
В 1995 году Pribaz и соавторы применили антеро-латеральный лоскут бедра для реконструкции дефектов нижней конечности. Среди достоинств такой операции они отметили, что забор и трансплантация лоскута в таком случае может выполняться под одной эпиуральной анестезией [192]. Важный вариант дизайна лоскута был представлен Kimura и соавторами в 1996 году, которые выполнили первичное радикальное истончение лоскута, оставив небольшую прослойку жировой ткани вокруг перфорантного сосуда [131]. Благодаря использованию этой методики могут быть получены ультратонкие лоскуты, которые очень эффективны при замещении поверхностных дефектов кожи [34, 131, 279, 294]. Для закрытия интраоральных дефектов Wolff и соавторы выполняли дополнительную деэпителизацию истонченных лоскутов, создавая таким способом мукозоподобную поверхность [290]. В последующие годы широкие возможности применения лоскута были описаны в работах, среди которых особенно выделялись принадлежащие перу авторов из стран Азии. В 2002 году Wei и соавторы опубликовали результаты транспозиции антреро-латерального лоскута у 672 пациентов, причем неудачная пересадка имела место только у 12 пациентов [279]. В том же году Gedebou и Wei представили результаты еще большего количества случаев — 1284 пациента. По мнению этих авторов антеро-латеральный лоскут является одним из наиболее предпочтительных мягкотканных лоскутов, особенно в реконструктивной хирургии головы и шеи [79].
В том же году Gedebou и Wei представили результаты еще большего количества случаев — 1284 пациента. По мнению этих авторов антеро-латеральный лоскут является одним из наиболее предпочтительных мягкотканных лоскутов, особенно в реконструктивной хирургии головы и шеи [79].
Сначала несвободный лоскут латеральной широкой мышцы использовался для замещения пролежней вертельной области [28, 63, 100, 175], закрытия дефектов ягодичной [120] и коленной области [251]. В 1987 году Drimmer и Krasna описали применение мышечно-кожного лоскута латеральной широкой мышцы у четырех пациентов с дефектами в ягодичной области [64]. Позже Rojviroy и соавторы использовали этот несвободный мышечно-кожный лоскут для закрытия пролежней вертельной области у пациентов с параплегией [205]. Первую свободную микрохирургическую пересадку латеральной широкой мышцы для реконструкции интраоральных дефектов стенок ротовой полости осуществил Wolff в 1992 году [281], который использовал для этого мышечно-фасциальные и мышечно-кожные лоскуты. Позже этим же автором были описаны преимущества лоскута, состоящие в возможности дополнительного забора одной или нескольких кожных подушек при реконструкции дефектов головы и шеи, включая дефекты основания черепа и проникающие дефекты щек [282, 284, 289, 290]. Поскольку забор мышечной части лоскута может быть выполнено раздельно от кожных сосудов, из дистальной половины широкой мышцы могут быть поучены плоские и фасциальные лоскуты с сосудистой ножкой длиной до 15 см..
Позже этим же автором были описаны преимущества лоскута, состоящие в возможности дополнительного забора одной или нескольких кожных подушек при реконструкции дефектов головы и шеи, включая дефекты основания черепа и проникающие дефекты щек [282, 284, 289, 290]. Поскольку забор мышечной части лоскута может быть выполнено раздельно от кожных сосудов, из дистальной половины широкой мышцы могут быть поучены плоские и фасциальные лоскуты с сосудистой ножкой длиной до 15 см..
Анатомия
Латеральная широкая мышца расположена между промежуточной, широкой, двуглавой и прямой мышцами бедра и является самой большой частью четырехглавой мышцы. Она начинается от межвертельной линии, большого вертела, ягодичной бугристости и латеральной межмышечной перегородки. Вместе с другими порциями m. quadriceps femoris ее сухожилие образует сухожилие надколенника и, таким образом, является разгибателем голени [206, 280]. Вместе с ягодичными мышцами латеральная широкая мышца образует «васто-глютеальное мышечное кольцо», отвечающее за разгибание, наружную ротацию и приведение нижней конечности [144]. Её площадь составляет 10*25 см, а иннервация осуществляется моторной ветвью бедренного нерва. Этот нерв входит в мышцу по медиальному краю в верхней и средней трети и повторяет ход главной сосудистой ножки. Перфузия латеральной широкой мышцы обеспечивается нисходящей ветвью латеральной артерии, огибающей бедро (диаметр 1,5-2,5 мм.) и двумя коммитантными венами (диаметр 1,8-3,3 мм.) [281]. По данным Mathes и Nahai мышца имеет I тип кровоснабжения, т.е. перфузия всей мышцы обеспечивается преимущественно главной сосудистой ножкой [162, 163]. Добавочные мелкие сосуды входят в мышцу в проксимальной (поперечная ветвь латеральной артерии, огибающей бедро) и дистальной частях (a. superior lateralis genus), однако их роль в микрохирургической трансплантации лоскута незначительна. После отделения от латеральной артерии, огибающей бедро, нисходящая ветвь идет к медиальному краю латеральной широкой мышцы в ее проксимальной трети, проходит в дистальном направлении и анастомозирует с a. superior lateralis genus.
Её площадь составляет 10*25 см, а иннервация осуществляется моторной ветвью бедренного нерва. Этот нерв входит в мышцу по медиальному краю в верхней и средней трети и повторяет ход главной сосудистой ножки. Перфузия латеральной широкой мышцы обеспечивается нисходящей ветвью латеральной артерии, огибающей бедро (диаметр 1,5-2,5 мм.) и двумя коммитантными венами (диаметр 1,8-3,3 мм.) [281]. По данным Mathes и Nahai мышца имеет I тип кровоснабжения, т.е. перфузия всей мышцы обеспечивается преимущественно главной сосудистой ножкой [162, 163]. Добавочные мелкие сосуды входят в мышцу в проксимальной (поперечная ветвь латеральной артерии, огибающей бедро) и дистальной частях (a. superior lateralis genus), однако их роль в микрохирургической трансплантации лоскута незначительна. После отделения от латеральной артерии, огибающей бедро, нисходящая ветвь идет к медиальному краю латеральной широкой мышцы в ее проксимальной трети, проходит в дистальном направлении и анастомозирует с a. superior lateralis genus. Поскольку вся мышца снабжается кровью боковыми ветвями нисходящей ветви, мышечный лоскут может быть взят из любой части m. vastus lateralis. Сосудистая ножка может быть легко выделена в треугольнике, образованном mm. tensor fasciae latae, vastus lateralis и rectus femoris в верхней трети бедра. В этом месте длина сосудистой ножки до места входа в латеральную широкую мышцу составляет 6-8 сантиметров. Несвободный лоскут на проксимальной сосудистой ножке может быть транспонирован в вертельную и ягодичную области, нижнюю часть живота и в промежность. Лоскут на дистальной сосудистой ножке, представленный нижней третью мышцы, может быть использован для замещения дефектов в области колена [251].
Поскольку вся мышца снабжается кровью боковыми ветвями нисходящей ветви, мышечный лоскут может быть взят из любой части m. vastus lateralis. Сосудистая ножка может быть легко выделена в треугольнике, образованном mm. tensor fasciae latae, vastus lateralis и rectus femoris в верхней трети бедра. В этом месте длина сосудистой ножки до места входа в латеральную широкую мышцу составляет 6-8 сантиметров. Несвободный лоскут на проксимальной сосудистой ножке может быть транспонирован в вертельную и ягодичную области, нижнюю часть живота и в промежность. Лоскут на дистальной сосудистой ножке, представленный нижней третью мышцы, может быть использован для замещения дефектов в области колена [251].
Помимо перфузии m. vastus lateralis нисходящая ветвь отдает мышечно-кожные и перегородочно-кожные ветви, которые составляют анатомическую основу антеро-латерального лоскута бедра. Эти лоскуты, которые могут рассматриваться как единое целое, отличаются количеством мышечной ткани, включаемой в ходе забора лоскута. В зависимости от хода кожных сосудов необходимо включать в состав лоскута часть медиального края латеральной широкой мышцы, так чтобы имелась защитная мышечная манжета вокруг мышечно-кожных сосудов. Исследования анатомии показали, что в 80-90% случаев главный кожный сосуд антеро-латерального лоскута имеет мышечно-кожный ход. Однако, поскольку мышечно-кожные сосуды проходят через мышцу близко к ее медиальному краю, приходится забирать только небольшую мышечную манжету, что не приводит к нарушению функции мышцы в целом. Для реконструкции крупных дефектов большой площади и глубины может быть выполнен забор части латеральной мышцы той же площади, что и у кожной подушки, в результате чего получится объемный лоскут. Только в 10-20% кожный сосуд идет в составе латеральной межмышечной перегородки между mm. rectus femoris и vastus lateralis и прободает f. latae не пересекая vastus lateralis. В таком случае антеро-латеральный лоскут бедра забирается без мышечной части, что позволяет получить тонкий, эластичный кожный лоскут пригодный для замещения дефектов в области головы и шеи, включая стенки ротовой полости.
В зависимости от хода кожных сосудов необходимо включать в состав лоскута часть медиального края латеральной широкой мышцы, так чтобы имелась защитная мышечная манжета вокруг мышечно-кожных сосудов. Исследования анатомии показали, что в 80-90% случаев главный кожный сосуд антеро-латерального лоскута имеет мышечно-кожный ход. Однако, поскольку мышечно-кожные сосуды проходят через мышцу близко к ее медиальному краю, приходится забирать только небольшую мышечную манжету, что не приводит к нарушению функции мышцы в целом. Для реконструкции крупных дефектов большой площади и глубины может быть выполнен забор части латеральной мышцы той же площади, что и у кожной подушки, в результате чего получится объемный лоскут. Только в 10-20% кожный сосуд идет в составе латеральной межмышечной перегородки между mm. rectus femoris и vastus lateralis и прободает f. latae не пересекая vastus lateralis. В таком случае антеро-латеральный лоскут бедра забирается без мышечной части, что позволяет получить тонкий, эластичный кожный лоскут пригодный для замещения дефектов в области головы и шеи, включая стенки ротовой полости.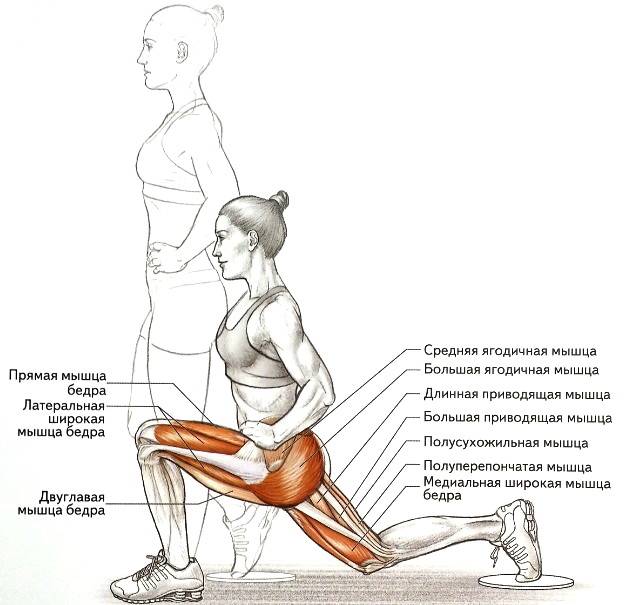
В большом количестве анатомических и клинических исследований было выяснено, что сосудистая анатомия антеро-латерального лоскута бедра отличается вариабельностью, что определяет необходимость при заборе лоскута сначала выделить кожные сосуды, а только потом очертить границы кожной подушки. Главный кожный сосуд в большинстве случаев локализован в радиусе 4 см от точки, находящейся в середине линии между передне-верхней остью подвздошной кости и латеральным краем надколенника [162, 281]. Для облегчения выделения кожного сосуда перед операцией рекомендуется выполнить допплерографическое исследование. Несмотря на то, что точный ход кожного сосуда может быть определен только в ходе хирургического вмешательства, его мышечно-кожный характер можно заподозрить в том случае, если допплеровский сигнал регистрируется не непосредственно над пальпируемой бороздой между mm. rectus femoris и vastus lateralis, а в 2-4 см латеральнее перегородки в медиальной части мышцы.
После того как будет точно локализован перфорантный сосуд, можно определить границы кожной подушки, которые будут находиться в средней трети латеральной поверхности бедра между медиальным краем m. rectus femoris и латеральным краем m. vastus lateralis, а ее площадь может достигать 12*30 см [162]. В зависимости от локализации главного кожного перфорантного сосуда длина ножки варьирует и составляет в среднем 12 см [235]. Помимо этого главного перфорантного сосуда нисходящая ветвь отдает 1-3 дополнительных кожных ветвей, которые входят в кожу дистальнее главного перфоранта. Хотя вклад в перфузию кожи наиболее дистальных дополнительных ветвей невелик, в 90% случаев в 4-9 см дистальнее главного перфоранта обнаруживается второй перфорантный сосуд, который позволяет выполнять забор второй независимой кожной подушки. Как и главный перфорантный сосуд добавочные кожные сосуды имеют мышечно-кожный ход в 80–90%, прободая мышцу в 2-5 см от ее медиального края. Вариантная анатомия кожных перфорантов была детально описана Sieh, который при исследовании 36 клинических случаев пришел к выводу, что мышечно-кожные перфоранты идут вертикально в 57%, а горизонтально — в 27%, в то время как перегородочно-кожные сосуды были вертикальными только в 5% случаев, а горизонтальными – в 11% [235].
rectus femoris и латеральным краем m. vastus lateralis, а ее площадь может достигать 12*30 см [162]. В зависимости от локализации главного кожного перфорантного сосуда длина ножки варьирует и составляет в среднем 12 см [235]. Помимо этого главного перфорантного сосуда нисходящая ветвь отдает 1-3 дополнительных кожных ветвей, которые входят в кожу дистальнее главного перфоранта. Хотя вклад в перфузию кожи наиболее дистальных дополнительных ветвей невелик, в 90% случаев в 4-9 см дистальнее главного перфоранта обнаруживается второй перфорантный сосуд, который позволяет выполнять забор второй независимой кожной подушки. Как и главный перфорантный сосуд добавочные кожные сосуды имеют мышечно-кожный ход в 80–90%, прободая мышцу в 2-5 см от ее медиального края. Вариантная анатомия кожных перфорантов была детально описана Sieh, который при исследовании 36 клинических случаев пришел к выводу, что мышечно-кожные перфоранты идут вертикально в 57%, а горизонтально — в 27%, в то время как перегородочно-кожные сосуды были вертикальными только в 5% случаев, а горизонтальными – в 11% [235].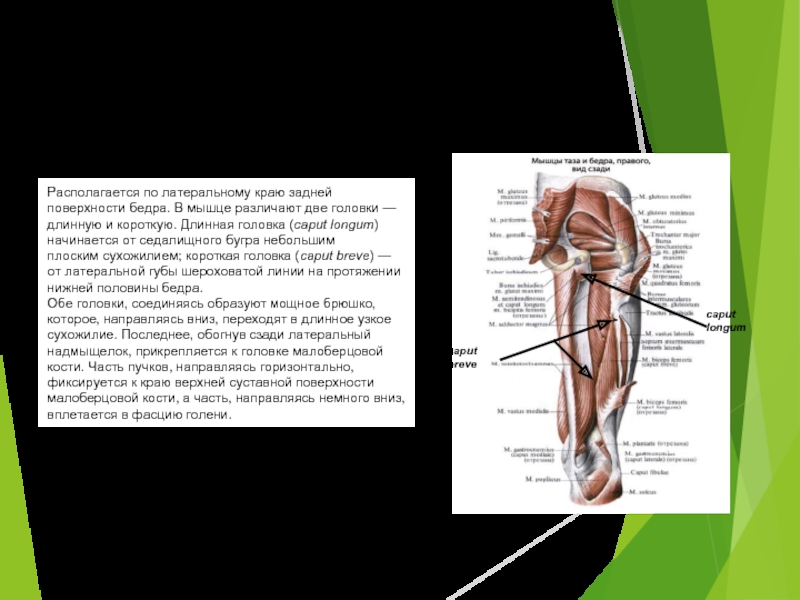 Длина кожных перфорантных сосудов варьирует от 3,6 до 7,7 сантиметров.
Длина кожных перфорантных сосудов варьирует от 3,6 до 7,7 сантиметров.
Сосудистая анатомия кожных перфорантов латеральной части бедра позволяет забирать первично-тонкие лоскуты, которые впервые были описаны Kimura и Satoh в 1996 году [131]. У пяти пациентов ими было выполнено удаление из состава лоскута подкожножировой клетчатки с оставлением жировой манжетки только вокруг перфорантного сосуда, что позволило получить лоскут толщиной 3-4 мм. Дальнейшие работы по изучению первично-тонких лоскутов показали, что радикальное удаление подкожножировой клетчатки при сохраненном субдермальном сосудистом русле не приводит к ухудшению перфузии лоскута, а заметную роль играет только его площадь [2, 137]. Хотя Ross и соавторы сообщили о высокой частоте осложнений в клинической практике [207], а Alkureishi и соавторы экспериментально показали снижение перфузии тонкого лоскута [3], в целом в литературе говорится о невысокой частоте осложнений [3, 137, 279, 290]. Однако все авторы соглашаются, что для получения тонкого лоскута требуются точное знание сосудистой анатомии и высокие технические навыки хирурга. Обязательным условием успешного первично-тонкого лоскута является сохранение субдермального сосудистого сплетения, что подразумевает толщину лоскута не менее 3-4 мм. В таком случае размер сосудистой территории тонкого лоскута приближается к площади традиционных лоскутов [137, 182, 279]. Kimura и соавторы (1996) подчеркивают, что сосудистая анатомия антеро-латерального лоскута бедра особенно благоприятна для взятия тонких лоскутов [131], если перфорантный сосуд идет непосредственно в кожу. Другие авторы выполняют дополнительную диссекцию сквозь m. vastus lateralis в тех случаях, когда перфорантный сосуд имеет мышечно-кожный ход [29, 79, 279, 290]. Используя эту методику можно получить с одной и той же донорской области как большие по площади и объемные лоскуты, так и тонкие и маленькие.
Обязательным условием успешного первично-тонкого лоскута является сохранение субдермального сосудистого сплетения, что подразумевает толщину лоскута не менее 3-4 мм. В таком случае размер сосудистой территории тонкого лоскута приближается к площади традиционных лоскутов [137, 182, 279]. Kimura и соавторы (1996) подчеркивают, что сосудистая анатомия антеро-латерального лоскута бедра особенно благоприятна для взятия тонких лоскутов [131], если перфорантный сосуд идет непосредственно в кожу. Другие авторы выполняют дополнительную диссекцию сквозь m. vastus lateralis в тех случаях, когда перфорантный сосуд имеет мышечно-кожный ход [29, 79, 279, 290]. Используя эту методику можно получить с одной и той же донорской области как большие по площади и объемные лоскуты, так и тонкие и маленькие.
Преимущества и недостатки
После первого описания Song в 1984 году [241], антеро-латеральная область бедра стала одним из наиболее предпочтительных донорских мест для мягкотканной реконструкции, особенно в области головы и шеи.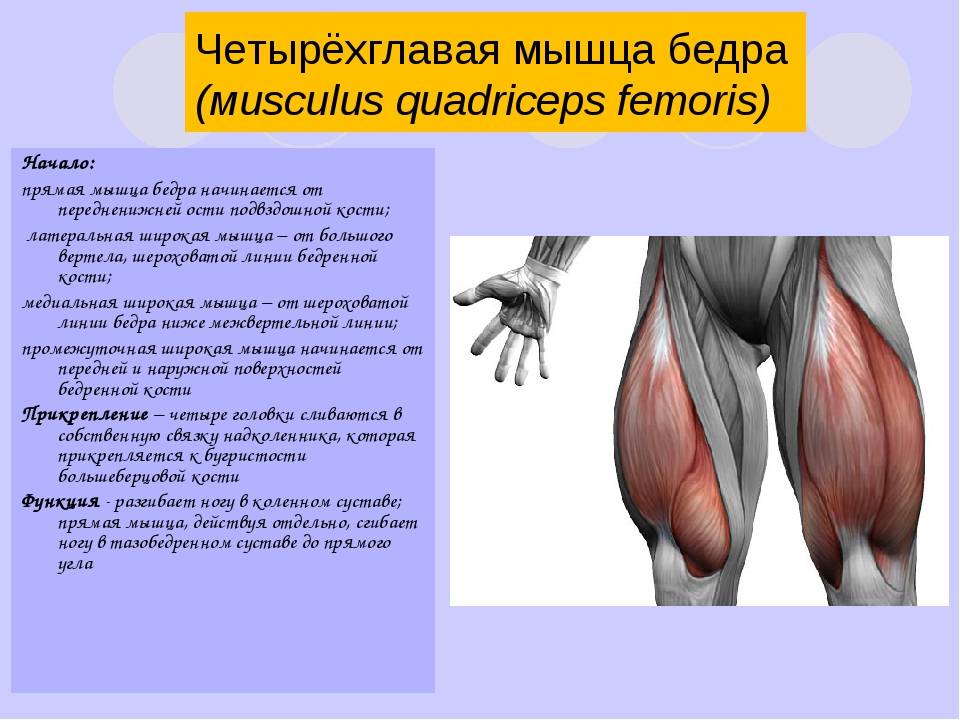 Wei и соавторы выполнили пересадку этого лоскута у 660 пациентов, у большинства из которых имелись дефекты в области головы и шеи с частотой неудачных транспозиций менее 2%. Вне зависимости от перегородочно-кожного или мышечно-кожного хода сосудов они выполняли забор разнообразных мягкотканных лоскутов с необходимой толщиной и объемом в соответствии с геометрией дефекта [279]. По их мнению, антеро-латеральный лоскут более предпочтителен, чем все остальные свободные мягкотканные лоскуты. Помимо огромного опыта Wei и соавторов, к аналогичным результатам пришли и другие авторы, которые сообщили о 95% частоте успешных пересадок с широким спектром применения, начиная от ультратонких лоскутов на перфорантном сосуде и заканчивая мышечно-кожными лоскутами из m. vastus lateralis и мегалоскутами, включающими в себя окружающие мышцы и даже часть гребня подвздошной кости [136]. Донорское место может быть закрыто первично в том случае, если ширина лоскута не превышает 8 см, при этом отсутствуют значительные эстетические дефекты и функциональные нарушения даже после забора большой части m.
Wei и соавторы выполнили пересадку этого лоскута у 660 пациентов, у большинства из которых имелись дефекты в области головы и шеи с частотой неудачных транспозиций менее 2%. Вне зависимости от перегородочно-кожного или мышечно-кожного хода сосудов они выполняли забор разнообразных мягкотканных лоскутов с необходимой толщиной и объемом в соответствии с геометрией дефекта [279]. По их мнению, антеро-латеральный лоскут более предпочтителен, чем все остальные свободные мягкотканные лоскуты. Помимо огромного опыта Wei и соавторов, к аналогичным результатам пришли и другие авторы, которые сообщили о 95% частоте успешных пересадок с широким спектром применения, начиная от ультратонких лоскутов на перфорантном сосуде и заканчивая мышечно-кожными лоскутами из m. vastus lateralis и мегалоскутами, включающими в себя окружающие мышцы и даже часть гребня подвздошной кости [136]. Донорское место может быть закрыто первично в том случае, если ширина лоскута не превышает 8 см, при этом отсутствуют значительные эстетические дефекты и функциональные нарушения даже после забора большой части m. vastus lateralis.
vastus lateralis.
Однако, при заборе антеро-латерального лоскута бедра, хирург должен быть осведомлен о возможных вариантах сосудистой анатомии. Помимо вариабельности хода и локализации главных кожных сосудов в редких случаях возможно полное отсутствие кожных ветвей [135, 140, 279, 289], частота которых может достигать 5,4% [128]. Несмотря на то, что по данным 74 клинических исследований ветвление кожных сосудов может быть разделено на 8 типов, ни одна из вариаций не исключает возможности забора лоскута [128]. В среднем число перфорантных сосудов равняется 2,3, 82% из которых имеют мышечно-кожный ход, ответвляясь на различных уровнях от нисходящей ветви, или артерии, огибающей бедро, поперечной ветви, или непосредственно от глубокой артерии бедра [7, 128]. Поскольку сила кровотока по конкомитантной вене питающей артерии может быть различной, венозный отток необходимо проверять до наложения анастомоза. В клиническом исследовании 115 пересадок антеро-латерального лоскута бедра было обнаружено, что нисходящая ветвь отсутствовала в 22,6%, а ее функцию брали на себя медиальная нисходящая ветвь или другие крупные мышечные ветви [7].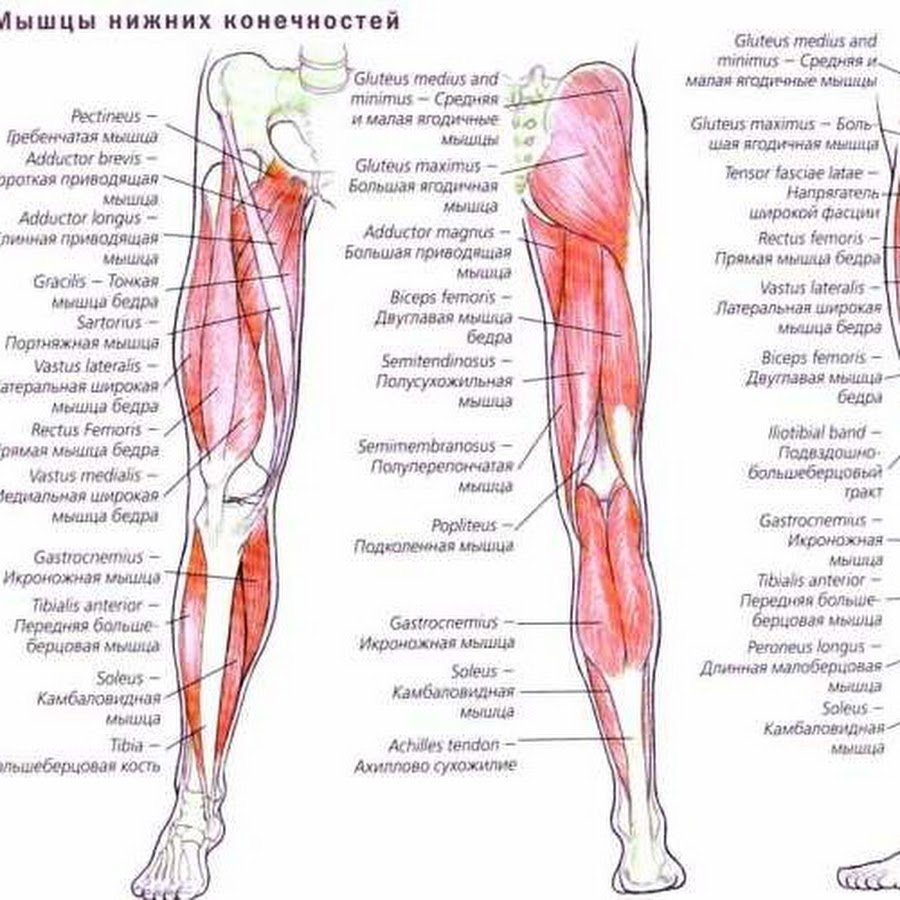 Хотя в этом исследовании ход нисходящей ветви мог быть классифицирован на шесть различных типов, забор лоскута был возможен во всех случаях, поскольку постоянно имелся как минимум один кожный перфорантный сосуд. При реконструкции интраоральных дефектов недостатком лоскута является его толщина, особенно при мышечно-кожной компоновке, включающей большую часть мышечной ткани. В таких случаях мышечная или жировая ткань может быть удалена первично без повреждения кожных сосудов, однако эту процедуру должен выполнять только опытный хирург, имеющий точное представление о вариантах сосудистой анатомии. Ввиду нейрогенной атрофии и вторичного сморщивания чисто мышечные лоскуты имеют ограниченное применение для реконструкции мягкотканных интраоральных дефектов [285].
Хотя в этом исследовании ход нисходящей ветви мог быть классифицирован на шесть различных типов, забор лоскута был возможен во всех случаях, поскольку постоянно имелся как минимум один кожный перфорантный сосуд. При реконструкции интраоральных дефектов недостатком лоскута является его толщина, особенно при мышечно-кожной компоновке, включающей большую часть мышечной ткани. В таких случаях мышечная или жировая ткань может быть удалена первично без повреждения кожных сосудов, однако эту процедуру должен выполнять только опытный хирург, имеющий точное представление о вариантах сосудистой анатомии. Ввиду нейрогенной атрофии и вторичного сморщивания чисто мышечные лоскуты имеют ограниченное применение для реконструкции мягкотканных интраоральных дефектов [285].
Для первичного закрытия раны необходимо, чтобы ширина кожной подушки не превышала 8-9 см. У мужчин иногда имеется избыточный рост волос по наружной поверхности бедра. За исключением нарушений чувствительности, морбидность донорского места расценивается как небольшая, за исключением тех случаев когда приходится выполнять забор широких лоскутов с закрытием донорского места расщепленным кожным трансплантатом или когда в состав лоскута включается большой участок m. vastus lateralis [129].
vastus lateralis [129].
Забор лоскута
Предоперационное обследование
Несмотря на описанную вариантную анатомию сосудистой ножки антеро-латерального лоскута и лоскута латеральной широкой мышцы, ангиография не является эффективным исследованием локализации перегородочно- и мышечно-кожных ветвей нисходящей ветви. Предоперационная оценка перфорантных сосудов должна выполняться при помощи допплеровской сонографии в области латеральной межмышечной перегородки и медиальной части m. vastus lateralis.
Положение пациента
Пациент лежит на спине, в операционное поле включают всю нижнюю конечность, чтобы имелась возможность движений ногой и изменять при необходимости дизайн лоскута. Конечность обрабатывают по окружности от гребня подвздошной кости до голени.
Дизайн лоскута
Стандартная кожная подушка лоскута может распространяться от прямой мышцы бедра до латерального края m. vastus lateralis, покрывая среднюю треть бедра. Центр лоскута определяется индивидуальными особенностями локализации одного или нескольких перфорантных сосудов, которые могут быть обнаружены у большинства пациентов в нескольких сантиметрах от середины линии между передне-верхней остью подвздошной кости и надколенником. Ввиду вариабельности перфорантных сосудов кожную подушку не выкраивают до тех пор, пока они не будут выделены у медиальной границы лоскута. Разрез кожи для выделения сосудистой ножки делается между mm. tensor fasciae latae и rectus femoris в верхней трети бедра.
Ввиду вариабельности перфорантных сосудов кожную подушку не выкраивают до тех пор, пока они не будут выделены у медиальной границы лоскута. Разрез кожи для выделения сосудистой ножки делается между mm. tensor fasciae latae и rectus femoris в верхней трети бедра.
Этапы забора лоскута
Шаг 1. Разрез делают над m. rectus femoris в 2-3 см от латеральной межмышечной перегородки, которую можно пропальпировать между mm. rectus femoris и vastus lateralis. Перегородка лежит на линии, соединяющей передне-верхнюю ость подвздошной кости и латеральный край надколенника. В краниальной части, для того чтобы выделить сосудистую ножку, разрез делают вдоль пальпируемой борозды между mm. rectus femoris и tensor fasciae latae. F. lata оставляют интактной. Необходимо помнить, что перед тем, как будет выкроена кожная подушка, нужно выделить перфорантный сосуд(-ы) в подфасциальном слое, который(-е) определят центр лоскута.
Шаг 2. Фасцию разрезают вдоль m. rectus femoris так чтобы межмышечная перегородка полностью вошла в состав лоскута. Для получения оптимального доступа к сосудистой ножке, проксимальный разрез выполняют вдоль борозды между mm. tensor fasciae latae и rectus femoris.
rectus femoris так чтобы межмышечная перегородка полностью вошла в состав лоскута. Для получения оптимального доступа к сосудистой ножке, проксимальный разрез выполняют вдоль борозды между mm. tensor fasciae latae и rectus femoris.
Шаг 3. Тупым путем разделяют mm. tensor fasciae latae и rectus femoris и отводят m. rectus femoris в медиальном направлении, после чего становится видна сосудистая ножка. В средней трети бедра, где обычно находятся перфорантные сосуды, межмышечную перегородку оставляют интактной.
Шаг 4. Сосудистую ножку берут на держалку, и непосредственно у латерального края m. rectus femoris разрезают ножницами межмышечную перегородку. При этом нужно быть очень аккуратным, чтобы не пересечь перфорантные сосуды, идущие в перегородку от нисходящей ветви. Для того чтобы облегчить идентификацию перфорантных сосудов рекомендуется использовать оптическое увеличение.
Шаг 5. Становится четко видно, что сосудистая ножка состоит из одной артерии, которая является нисходящей ветвью латеральной артерии, огибающей бедро, двух конкоминантных вен и моторной ветви бедренного нерва, иннервирующей m. vastus lateralis. Ножка проходит в дистальном направлении под передним краем m. vastus lateralis и анастомозирует с сосудистой сетью колена.
vastus lateralis. Ножка проходит в дистальном направлении под передним краем m. vastus lateralis и анастомозирует с сосудистой сетью колена.
Шаг 6. Если не удается обнаружить перегородочно-кожные перфорантные сосуды, то должны присутствовать мышечно-кожные перфоранты, прободающие m. vastus lateralis вдоль ее переднего края. Такой вариант анатомии имеет место в подавляющем большинстве случаев. Используя оптическое увеличение можно увидеть, что эти мышечно-кожные перфоранты входят в мышцу у ее переднего края с дорзальной поверхности. Поскольку перфоранты идут в мышце близко к ее поверхности, то можно выявить их пульсацию и обнаружить крошечные сосуды, идущие к кожной подушке. У представленного трупа видно, что два мышечно-кожных перфоранта прободают m. vastus lateralis у ее переднего края и входят в кожную подушку, границы которой окончательно могут быть определены только после этого этапа. Дистальнее этого места выделяют сосудистую ножку над f. intermedius и перевязывают ее.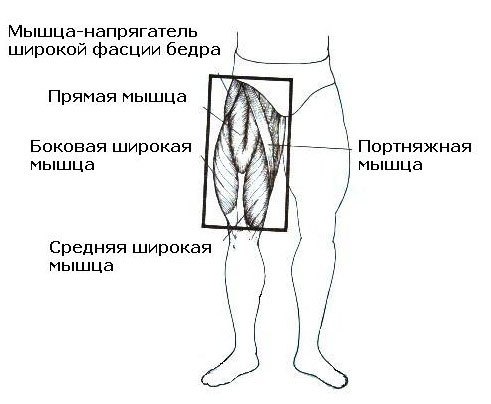
Шаг 7. После идентификации перфорантных сосудов полностью выкраивают кожную подушку, включая глубокую фасцию и фиксированный участок переднего края мышцы, чтобы не допустить разрыва сосудов. В очередной раз следует отметить, что окончательное определение краев лоскута возможно только после визуализации перфорантов.
Шаг 8. Оттянув m. rectus femoris можно проследить сосудистую ножку в дистальном направлении и выделить ее на поверхности m. vastus intermedius. Бережно приподняв передний край m. vastus lateralis, можно увидеть многочисленные сосудистые ветви, идущие в мышцу и кожную подушку.
Шаг 9. Несмотря на то, что перфорантные сосуды идут через мышцу на протяжении всего лишь нескольких сантиметров, для защиты этих сосудов в состав лоскута включают достаточной большой участок латеральной широкой мышцы. Начиная дистально, рассекают мышцу над f. intermedius почти до самого переднего края m. vastus lateralis. При этом перерезаются мышечные ветви, которые нужно перевязать или коагулировать.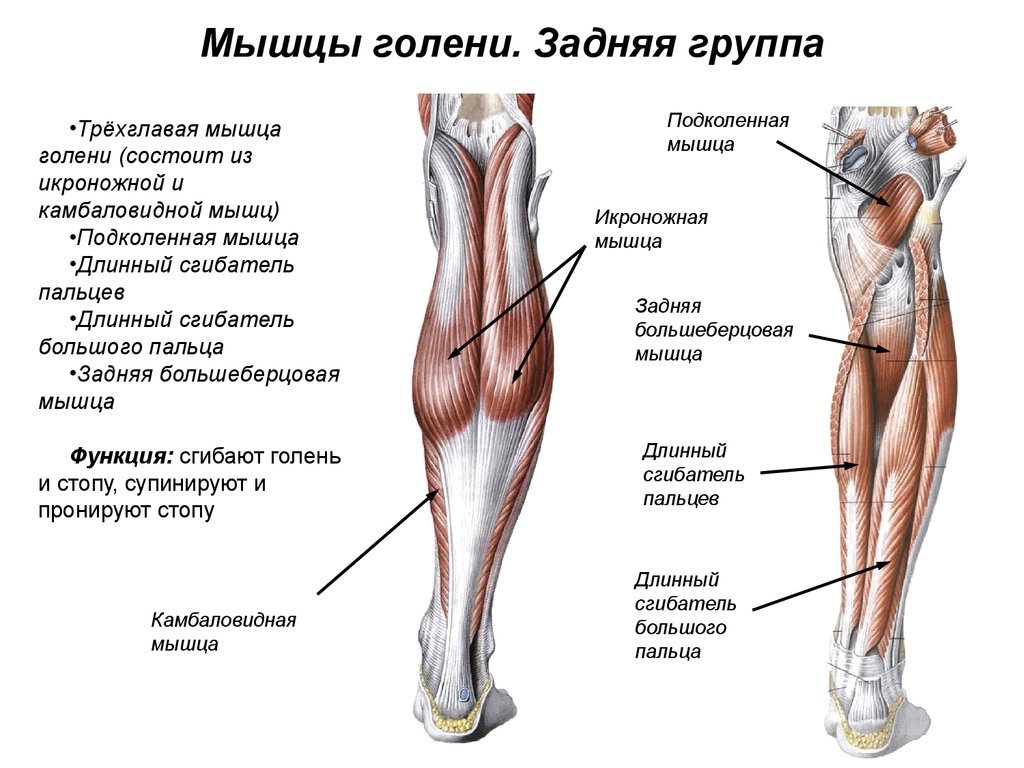
Шаг 10. Сосудистую ножку выделяют в проксимальном направлении, оставляя интактной фасцию, которая образует межмышечную перегородку и содержит перфорантные сосуды. В ходе диссекции по мере появления перевязывают мышечные ветви к m. vastus intermedius, большая часть из которых находится в проксимальной части сосудистой ножки.
Шаг 11. Забор лоскута заканчивается выделением сосудистой ножки в проксимальном направлении до a. circumflexa femoris lateralis. У краниального плюса лоскута рассекают оставшиеся волокна m. vastus lateralis, после чего кожная подушка становится полностью отделенной от донорского ложа.
Шаг 12. Компоненты нейрососудистой ножки разделяют друг от друга тупым путем, теперь лоскут готов к микрохирургической трансплантации. Становится хорошо видно, что сосуды лоскута ответвляются от a. circumflexa femoris lateralis. Первичное закрытие донорского места возможно в том случае, если ширина кожной подушки не превышает 8-9 сантиметров. Чтобы избежать после закрытия раны появления деформации по типу «собачьих ушей», в краниальной и каудальной частях разреза выполняют пластику треугольными лоскутами по Burow.
Чтобы избежать после закрытия раны появления деформации по типу «собачьих ушей», в краниальной и каудальной частях разреза выполняют пластику треугольными лоскутами по Burow.
Мышечно-фасциальный лоскут
Шаг 13. Для забора мышечного лоскута отсепаровывают кожу, покожножировую клетчатку и фасцию вдоль межмышечной перегородки, которая пальпируется между mm. rectus femoris и vastus lateralis.
Шаг 14. После субфасциального выделения m. vastus lateralis выполняют диссекцию сосудистой ножки в проксимальном направлении, приподнимая и оттягивая m. rectus femoris. Нисходящую ветвь и конкоминантные вены берут на держалки.
Шаг 15. Достаточно легко можно проследить ход сосудов к дистальной части мышцы, где проходит граница мышечно-фасциального лоскута. Поскольку при таком заборе лоскута отсутствует необходимость определять и сохранять перфорантные сосуды, то дизайн лоскута может быть различным, однако он не должен выходить за пределы m. vastus lateralis. Тем не менее, до забора лоскута необходимо четко идентифицировать сосудистые ветви к забираемой части мышцы.
vastus lateralis. Тем не менее, до забора лоскута необходимо четко идентифицировать сосудистые ветви к забираемой части мышцы.
Шаг 16. От доминантного сосуда к латеральной широкой мышце отходят многочисленные боковые ветви, что позволяет выполнять забор практически всей мышцы на одном питающем сосуде – нисходящей ветви.
Шаг 17. Приподняв мышцу на границе средней и дистальной третей можно получить более длинную сосудистую ножку, что особенно ценно при реконструкции дефектов головы. Как и при мышечно-кожном лоскуте налаживают аспирационное дренирование пространства под прямой мышцей бедра. Послойно ушивают рану. Иммобилизация пациента в послеоперационном периоде необязательна.
Комментарии.Предоперационное планирование.
Никогда не следует очерчивать границы кожной подушки до тех пор, пока не будут выделены перфорантные сосуды. Разрез кожи для выделения перфорантных сосудов не должен проходить латеральнее m.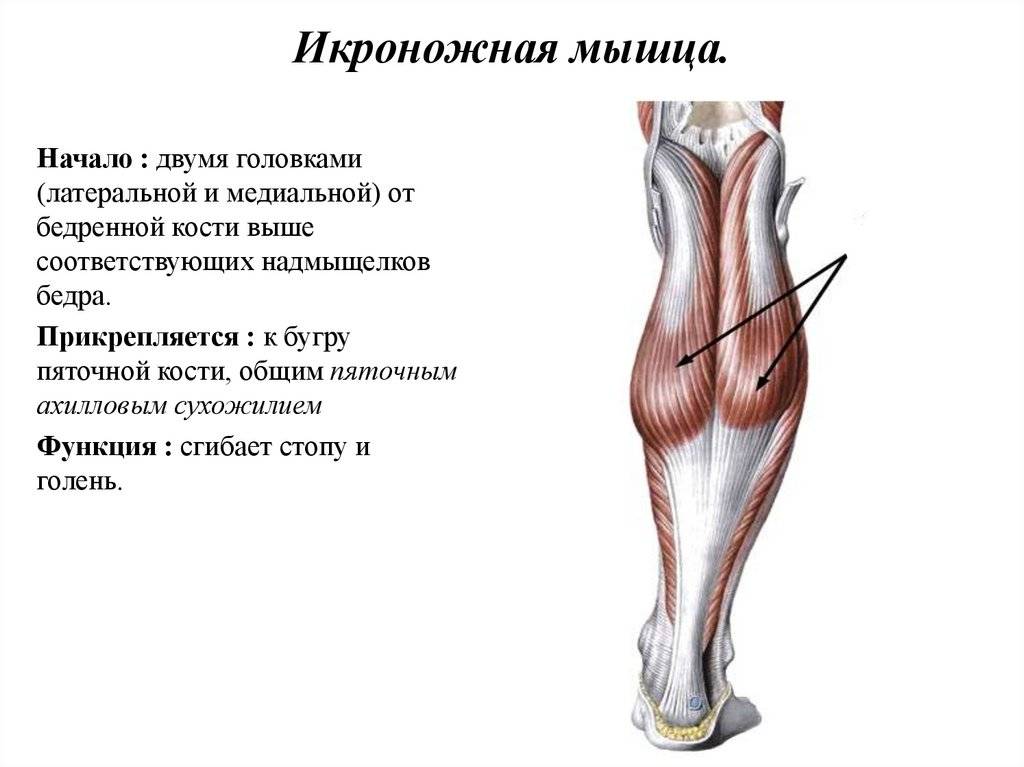 rectusfemoris, так как это может привести к повреждению латеральной межмышечной перегородки. Предоперационное допплеровское исследование может облегчить планирование дизайна лоскута.
rectusfemoris, так как это может привести к повреждению латеральной межмышечной перегородки. Предоперационное допплеровское исследование может облегчить планирование дизайна лоскута.
Шаг 1. Если выполнить разрез кожи слишком латерально, то это может привести к тому, что перфорантные сосуды будут повреждены. Если разрез кожи будет проходить слишком медиально, то выделить нисходящую ветвь будет весьма сложно. Совет: если полностью разогнуть нижнюю конечность, то латеральную межмышечную перегородку можно пропальпировать и отметить маркером перед операцией.
Шаг 3. Если разрезать фасцию медиальнее m. rectusfemoris, то выделить нисходящую ветвь будет невозможно. До того как разрезать фасцию нужно обязательно пропальпировать m. rectusfemoris.
Шаг 4. При вскрытии подфасциального пространства можно легко повредить кожные сосуды, идущие вдоль латеральной межмышечной перегородки. Использование оптического увеличения сможет облегчить выделение перфорантных сосудов, идущих вдоль перегородки. Не следует выделять кожные перфоранты над фасцией, так как это приведет к разрывам мелких сосудов.
Использование оптического увеличения сможет облегчить выделение перфорантных сосудов, идущих вдоль перегородки. Не следует выделять кожные перфоранты над фасцией, так как это приведет к разрывам мелких сосудов.
Шаг 6. Ход, место ответвления и тип перфорантных сосудов отличаются значительной вариабельностью. До того как будет выкроена кожная подушка важно убедиться, что перфорантный сосуд отходит от нисходящей ветви, и, перед тем как войти в кожу, прободает фасцию. Если перфорантный сосуд отходит не от нисходящей ветви, то в качестве сосудистой ножки должна служить поперечная или медиальная нисходящая ветвь.
Шаг 9. Если оставлять слишком узкие мышечные манжеты, то кожные сосуды могут быть повреждены. При выделении лоскута по всей окружности от сосуда иссекать мышцу нужно на безопасном расстоянии.
Шаг 12. Кровоток в конкомитантных венах нисходящей ветви может различаться. Для того чтобы выбрать подходящую для анастомоза вену необходимо оценить отток крови до перевязки артерии.
Мышечно-кожный лоскут.
Шаги 15, 16. Несмотря на то, что нисходящая ветвь питает всю латеральную широкую мышцу, кровоснабжение дистально-латеральных отделов мышцы может быть недостаточным. Таким образом, размер мышечной части лоскута не должен превышать 7-8 см. в толщину и он не должен забираться из дистальной четверти мышцы.
Фасции бедра и бедра: Анатомия
Автор:
Шарлотта О’Лири BSc, MBChB
•
Рецензент:
Латиция Кенч
Последнее рассмотрение: 19 июля 2022 г.
Время считывания: 8 минут
Фасция представляет собой полосу соединительной ткани, расположенную под кожей, которая окружает и разделяет мышцы. Различают два основных типа фасции: поверхностную и глубокую. Поверхностная фасция прикреплена к дерме и способствует движению кожи. Глубокая фасция более плотная, чем поверхностная, и образует межмышечные перегородки, участвующие в формировании мышечных компартментов. В этой статье будет рассказано о строении и функции фасций бедра и бедра с последующей клинической патологией.
Содержимое
- Поверхностная фасция
- Глубокая фасция
- Широкая фасция
- Подвздошно-большеберцовый тракт
- Межмышечные перегородки
- Подкожное отверстие
- Подвздошная фасция
- Бедренный интродьюсер
- Клинические заметки
- Синдром трения подвздошно-большеберцового тракта
- Эозинофильный фасциит
- Катетеризация бедренной вены
- Источники
+ Показать все
Поверхностная фасция
Поверхностная фасция бедра и бедра непрерывна с фасцией нижней части спины сзади и фасцией брюшной области спереди. Эта фасция состоит из рыхлой ареолярной и жировой ткани . В паховой области эта фасция разделяется на два слоя, окружая длинную подкожную вену и поверхностные паховые лимфатические узлы. Поверхностная фасция называется решетчатой фасцией , , так как она перфорируется длинной подкожной веной, лимфатическими сосудами и поверхностными ветвями бедренной вены.
Глубокая фасция
Глубокая фасция бедра тонкая над большой ягодичной мышцей, но утолщается над передними двумя третями средней ягодичной мышцы, образуя прочный апоневроз . Этот апоневроз прикрепляется к латеральной стороне гребня подвздошной кости и разделяется на две части, заключая в себе напрягатель широкой фасции и большую ягодичную мышцу.
Глубокая фасция прикрепляется спереди к паховой связке и верхней ветви лобковой кости. Сзади прикрепляется к костям крестца и копчика. Медиально , он прикрепляется к нижней ветви лобковой кости и к нижней части крестцово-бугорной связки, а также к ветви и бугристости седалищной кости.
Широкая фасция
Широкая фасция, глубокая фасция бедра, имеет разную толщину и является продолжением глубокой фасции бедра. Она утолщена в проксимальной и латеральной частях бедра, где прикрепляется к большой ягодичной мышце и мышце, напрягающей широкую фасцию бедра. Он также толстый вокруг коленного сустава. Над приводящими мышцами и задней стороной бедра широкая фасция тоньше.
Он также толстый вокруг коленного сустава. Над приводящими мышцами и задней стороной бедра широкая фасция тоньше.
Широкая фасция разделена на два слоя, которые обозначаются как поверхностный слой и глубокий слой . Поверхностный слой отходит нижнелатерально от лобкового бугорка, образуя дугообразный серповидный край . Дистально широкая фасция прикрепляется к головке малоберцовой кости, а также к мыщелкам большеберцовой и бедренной костей. Есть три модификации широкой фасции, которые известны как:
.- Подвздошно-большеберцовый тракт
- Межмышечные перегородки
- Подкожное отверстие
Илиотибальный тракт
На латеральной стороне бедра широкая фасция утолщается, образуя подвздошно-большеберцовый тракт . Сверху подвздошно-большеберцовый тракт разделяется на поверхностный и глубокий слои. Поверхностный слой прикрепляется к гребню подвздошной кости и спускается латеральнее мышцы, напрягающей широкую фасцию. Глубокий слой находится медиальнее этой мышцы и сливается с капсулой тазобедренного сустава. Дистально подвздошно-большеберцовый тракт соединяется с апоневрозом латеральной широкой мышцы бедра, а затем прикрепляется к бугорку Герди, расположенному на переднебоковой поверхности латерального мыщелка большеберцовой кости.
Глубокий слой находится медиальнее этой мышцы и сливается с капсулой тазобедренного сустава. Дистально подвздошно-большеберцовый тракт соединяется с апоневрозом латеральной широкой мышцы бедра, а затем прикрепляется к бугорку Герди, расположенному на переднебоковой поверхности латерального мыщелка большеберцовой кости.
Межмышечные перегородки
Есть две межмышечные перегородки, образованные широкой фасцией, и эти перегородки образуют передний, задний и медиальный отделы бедра. Эти перегородки называются медиальной и латеральной перегородками.
Медиальная перегородка тоньше и слабее латеральной. Она лежит между медиальной широкой мышцей бедра спереди и приводящей и гребенчатой мышцами сзади. Латеральная перегородка спускается от большой ягодичной мышцы к латеральному мыщелку бедренной кости и лежит между латеральной широкой мышцей бедра и короткой головкой двуглавой мышцы бедра. Обе эти перегородки прикрепляются к шероховатой линии бедренной кости.
Подкожное отверстие
В глубокой фасции имеется отверстие на 3 см латеральнее лобкового бугорка, через которое проходит длинная подкожная вена. Это отверстие, называемое подкожным отверстием , покрыто поверхностной фасцией и расположено нижне-медиальнее поверхностного слоя широкой фасции. Он расположен латеральнее глубокого слоя и его верхняя, нижняя и латеральная границы образованы дугообразным серповидным краем 9.0008 .
Подвздошная фасция
Подвздошная фасция покрывает большую поясничную и подвздошную мышцы . Она утолщается по мере спуска к паховой связке. Сверху часть, покрывающая большую поясничную мышцу, утолщается в виде медиальной дугообразной связки . Медиально фиброзные дуги прикрепляют фасцию к верхней части крестца и к нижним поясничным межпозвонковым дискам и телам позвонков. Фасция сливается с фасцией квадратной мышцы поясницы выше гребня подвздошной кости и с фасцией, покрывающей подвздошную кость сзади от гребня.
Часть фасции, покрывающей подвздошную мышцу, соединяется с гребнем подвздошной кости латерально и краем таза медиально. Фасция, расположенная между наружными подвздошными сосудами и ветвями поясничного сплетения, отделена от брюшины рыхлой внебрюшинной клетчаткой . Медиально фасция спускается кзади от бедренных сосудов и становится 9-й0007 гребенчатая фасция . Подвздошная часть образует перегородку между тазовой костью и паховой связкой, образуя сосудистую полость медиально и мышечную полость латерально. Большая поясничная мышца, подвздошная кость и бедренный нерв расположены в мышечном пространстве, тогда как сосудистое пространство содержит бедренные сосуды.
Бедренный интродьюсер
Бедренное влагалище является воронкообразным продолжением поперечной фасции и подвздошной фасции и состоит из трех отделов. 9Боковой отсек 0007 содержит бедренную артерию, тогда как бедренная вена расположена в промежуточном отсеке . Медиальный отдел, бедренный канал , состоит из лимфатических сосудов, имеет длину 2,5 см и допускает растяжение бедренной вены. Проксимальный конец канала, бедренное кольцо , состоит из внебрюшинной ткани и больше у женщин. Это связано с тем, что у женщин более широкий таз и более мелкие бедренные сосуды.
Медиальный отдел, бедренный канал , состоит из лимфатических сосудов, имеет длину 2,5 см и допускает растяжение бедренной вены. Проксимальный конец канала, бедренное кольцо , состоит из внебрюшинной ткани и больше у женщин. Это связано с тем, что у женщин более широкий таз и более мелкие бедренные сосуды.
Клинические заметки
Синдром трения подвздошно-большеберцового тракта
Синдром трения подвздошно-большеберцового тракта (IBFS), синдром чрезмерного использования, обычно приводит к боли в латеральной части коленного сустава . Интенсивные упражнения могут привести к тому, что подвздошно-большеберцовый бандаж станет натянутым или перенапряженным, что приведет к усилению трения между ним и нижележащим латеральным надмыщелком бедренной кости. Лечение включает в себя уменьшение физической нагрузки и, если это не помогает, хирургическую резекцию задней части подвздошно-большеберцового пучка.
Эозинофильный фасциит
Эозинофильный фасцит, или синдром Шульмана, является редким заболеванием, которое может вызывать воспаление и фиброз фасции, а также увеличение количества эозинофилов. Симптомы включают отек пораженной фасции и воспалительный артрит. Почти у половины пациентов эти симптомы появляются после эпизода напряженной физической нагрузки. Для лечения этого заболевания используются кортикостероиды и иммунодепрессанты.
Симптомы включают отек пораженной фасции и воспалительный артрит. Почти у половины пациентов эти симптомы появляются после эпизода напряженной физической нагрузки. Для лечения этого заболевания используются кортикостероиды и иммунодепрессанты.
Катетеризация бедренной вены
Знание анатомии бедренного интродьюсера необходимо при введении канюли в бедренную вену. В экстренных ситуациях канюляция бедренной вены является одним из наиболее распространенных методов, используемых для получения центрального венозного доступа, что позволяет вводить лекарства и контролировать центральное венозное давление. Мнемоника NAVEL обычно используется для запоминания содержимого бедренной оболочки в направлении от латерального к медиальному:
- N – нерв
- А – артерия
- В – жила
- E – пустое место
- L – лимфатический
Хорошее знание анатомии гарантирует, что бедренная артерия и нерв не будут повреждены.
Источники
Весь контент, публикуемый на Kenhub, проверяется экспертами в области медицины и анатомии. Информация, которую мы предоставляем, основана на научной литературе и рецензируемых исследованиях. Kenhub не дает медицинских консультаций. Вы можете узнать больше о наших стандартах создания и проверки контента, прочитав наши рекомендации по качеству контента.
Каталожные номера:
- N. Pal: Доступ к центральной вене бедра. Медскейп. (по состоянию на 18.06.2015)
- PM Henning: Эозинофильный фасциит. Мескейп. (по состоянию на 18.06.2015)
- SJ Karageanes: Синдром трения подвздошно-большеберцового тракта. Медскейп. (дата обращения 18.06.2015)
- S. Standring: Анатомия Грея. Анатомические основы клинической практики, 40-е издание, Elsevier Health Sciences UK (2008), стр. 2443-6.
Иллюстраторы:
- Широкая фасция (вид спереди) — Ханна Эли
- Подвздошная фасция (вид спереди) — Ханна Эли
Фасции бедра и бедра: хотите узнать об этом больше?
Наши увлекательные видеоролики, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь наилучших результатов.
Чем вы предпочитаете заниматься?
Видео викторины Оба
«Я бы честно сказал, что Kenhub сократил время моего обучения вдвое». – Читать далее. Ким Бенгочеа, Реджисский университет, Денвер
© Если не указано иное, все содержимое, включая иллюстрации, является исключительной собственностью Kenhub GmbH и защищено немецкими и международными законами об авторском праве. Все права защищены.определение боковой+поверхности+ножки по Медицинскому словарю
Боковая+поверхность+ножки | определение боковой+поверхности+ноги+по Медицинскому словарю Боковая+поверхность+ножки | определение боковой+поверхности+ноги+по Медицинскому словарюСлово, не найденное в Словаре и Энциклопедии.
Пожалуйста, попробуйте слова отдельно:
боковой поверхность из нога
Некоторые статьи, соответствующие вашему запросу:
Не можете найти то, что ищете? Попробуйте выполнить поиск по сайту Google или помогите нам улучшить его, отправив свое определение.