ДВУХЭНЕРГЕТИЧЕСКАЯ РЕНТГЕНОВСКАЯ АБСОРБЦИОМЕТРИЯ В КЛИНИЧЕСКИХ ИССЛЕДОВАНИЯХ И РЕАЛЬНОЙ ПРАКТИКЕ. ВОПРОСЫ ВОСПРОИЗВОДИМОСТИ И КАЧЕСТВА | НОВИКОВ
Аннотация
В статье проведен анализ методических факторов, влияющих на точность и воспроизводимость измерения минеральной плотности кости методом двуэнергетической рентгеновской абсорбциометрии. Рассмотрена информативность участков исследования при динамическом наблюдении. Разобраны некоторые клинические ситуации, возникающие при выполнении и интерпретации денситометрии. Задача публикации: облегчить врачам понимание и использование информации, содержащейся в заключениях рентгеновской остеоденситометрии, способствовать повышению качества денситометрических исследований.
Для цитирования:
НОВИКОВ В.Е., СКРИПНИКОВА И.А., МУРАШКО Л.М., АБИРОВА Э. С. ДВУХЭНЕРГЕТИЧЕСКАЯ РЕНТГЕНОВСКАЯ АБСОРБЦИОМЕТРИЯ В КЛИНИЧЕСКИХ ИССЛЕДОВАНИЯХ И РЕАЛЬНОЙ ПРАКТИКЕ. ВОПРОСЫ ВОСПРОИЗВОДИМОСТИ И КАЧЕСТВА. Остеопороз и остеопатии. 2014;17(1):39-42. https://doi.org/10.14341/osteo2014139-42
С. ДВУХЭНЕРГЕТИЧЕСКАЯ РЕНТГЕНОВСКАЯ АБСОРБЦИОМЕТРИЯ В КЛИНИЧЕСКИХ ИССЛЕДОВАНИЯХ И РЕАЛЬНОЙ ПРАКТИКЕ. ВОПРОСЫ ВОСПРОИЗВОДИМОСТИ И КАЧЕСТВА. Остеопороз и остеопатии. 2014;17(1):39-42. https://doi.org/10.14341/osteo2014139-42
For citation:
NOVIKOV V.E., SKRIPNIKOVA I.A., MURAShKO L.M., ABIROVA E.S. DVUKhENERGETIChESKAYa RENTGENOVSKAYa ABSORBTsIOMETRIYa V KLINIChESKIKh ISSLEDOVANIYaKh I REAL’NOY PRAKTIKE. VOPROSY VOSPROIZVODIMOSTI I KAChESTVA.
ВВЕДЕНИЕ Общепризнанным основным методом диагностики остеопороза (ОП) является аксиальная рентгеновская денситометрия. Высокая потребность в денситометрических исследованиях при неболыном количестве костных денситометров приводит к ситуации, когда врачи оценивают результаты исследований, выполненных на приборах различных типов и в разных диагностических центрах. Если денситометрия выполнена впервые, для диагностики ОП и инициации терапии крайне важна точность измерения. При повторной денситометрии большое значение приобретает воспроизводимость. Заявленная производителями точность денситометров составляет 1%, а воспроизводимость — 2%, однако в реальной практике, с учетом влияния всех факторов, воспроизводимость результатов может оказаться хуже. Обеспечение воспроизводимости и качества важно как при клинических испытаниях лекарственных препаратов, когда результаты повторных наблюдений являются материалом для статистической обработки, так и применительно к конкретному пациенту с целью оценки эффективности лечения. В международных многоцентровых рандомизированных контролируемых исследованиях (РКИ) к точности остео-денситометрии предъявляются высокие требования, соответствие которым контролирует SYNARC — международная компания по контролю качества денситометрических исследований.
Высокая потребность в денситометрических исследованиях при неболыном количестве костных денситометров приводит к ситуации, когда врачи оценивают результаты исследований, выполненных на приборах различных типов и в разных диагностических центрах. Если денситометрия выполнена впервые, для диагностики ОП и инициации терапии крайне важна точность измерения. При повторной денситометрии большое значение приобретает воспроизводимость. Заявленная производителями точность денситометров составляет 1%, а воспроизводимость — 2%, однако в реальной практике, с учетом влияния всех факторов, воспроизводимость результатов может оказаться хуже. Обеспечение воспроизводимости и качества важно как при клинических испытаниях лекарственных препаратов, когда результаты повторных наблюдений являются материалом для статистической обработки, так и применительно к конкретному пациенту с целью оценки эффективности лечения. В международных многоцентровых рандомизированных контролируемых исследованиях (РКИ) к точности остео-денситометрии предъявляются высокие требования, соответствие которым контролирует SYNARC — международная компания по контролю качества денситометрических исследований.


 Однако это не означает, что когда установлен диагноз остеопороза и назначено лечение, можно ограничиться контролем эффективности только в одном участке. В заключениях по денситометрии проксимального отдела бедра присутствуют данные по области Варда или «треугольнику» Варда (термин, экстраполированный в остеоденситометрию из рентгенологии). На самом деле, это участок наименьшей плотности, автоматически найденный ПО денситометра. Значение МПК в области Варда не рекомендуют учитывать в диагностике остеопороза [1], поскольку скорость метаболических процессов в этой области велика, а ее локализация зависит от проекции костных структур и ПО денситометров определяет ее с недостаточным постоянством. Иногда, в рамках клинических исследований проводят повторные измерения только проксимального отдела бедра. Это связано с включением пациентов очень пожилого возраста и наличием у них выраженных дегенеративных изменений позвоночника, а также с тем, что эта ROI определяется одинаково на всех моделях денситометров.
Однако это не означает, что когда установлен диагноз остеопороза и назначено лечение, можно ограничиться контролем эффективности только в одном участке. В заключениях по денситометрии проксимального отдела бедра присутствуют данные по области Варда или «треугольнику» Варда (термин, экстраполированный в остеоденситометрию из рентгенологии). На самом деле, это участок наименьшей плотности, автоматически найденный ПО денситометра. Значение МПК в области Варда не рекомендуют учитывать в диагностике остеопороза [1], поскольку скорость метаболических процессов в этой области велика, а ее локализация зависит от проекции костных структур и ПО денситометров определяет ее с недостаточным постоянством. Иногда, в рамках клинических исследований проводят повторные измерения только проксимального отдела бедра. Это связано с включением пациентов очень пожилого возраста и наличием у них выраженных дегенеративных изменений позвоночника, а также с тем, что эта ROI определяется одинаково на всех моделях денситометров.
 Нами было установлено, что у здоровых мужчин (космонавтов) преобладание потерь МПК в поясничных позвонках или в бедренной кости в условиях невесомости, также как и последующее восстановление на Земле, было индивидуально специфично и при повторных полетах повторялось. Кроме того оказалось, что максимальные потери минералов при этом отмечались не в поясничных позвонках и шейке бедра, а в костях таза [4]. Потеря МПК по 1-2% в год у женин в постменопаузальном периоде считается физиологической и в первую очередь затрагивает трабекулярную костную ткань в позвонках [5,6]. Однако существуют различия в скорости снижения трабекулярной и кортикальной костной ткани у женщин с естественной и хирургической менопаузой. Если у женщин с естественной менопаузой потери костной массы начинаются в позвонках и проксимальный отдел бедра присоединяется позднее, то у женщин после овариэктомии потери МПК происходят одновременно в позвонках и шейке бедра и остеопороз в шейке бедра развивается в 1,3 раза чаще [7].
Нами было установлено, что у здоровых мужчин (космонавтов) преобладание потерь МПК в поясничных позвонках или в бедренной кости в условиях невесомости, также как и последующее восстановление на Земле, было индивидуально специфично и при повторных полетах повторялось. Кроме того оказалось, что максимальные потери минералов при этом отмечались не в поясничных позвонках и шейке бедра, а в костях таза [4]. Потеря МПК по 1-2% в год у женин в постменопаузальном периоде считается физиологической и в первую очередь затрагивает трабекулярную костную ткань в позвонках [5,6]. Однако существуют различия в скорости снижения трабекулярной и кортикальной костной ткани у женщин с естественной и хирургической менопаузой. Если у женщин с естественной менопаузой потери костной массы начинаются в позвонках и проксимальный отдел бедра присоединяется позднее, то у женщин после овариэктомии потери МПК происходят одновременно в позвонках и шейке бедра и остеопороз в шейке бедра развивается в 1,3 раза чаще [7].

 На расположение области шейки бедра влияет угол наклона, определяемый оператором с использованием анатомических ориентиров. Низкое расположение этой области интереса приводит к занижению МПК т.к. увеличивается площадь ее проекции. Вертикальный размер этой области, автоматически предлагаемый программой денситометра, изменяют редко, однако различия в нем при повторных измерениях могут сделать результаты несравнимыми. Вертикальное расположение диафиза бедра в ROI также очень важно. Современные рекомендации ISCD предусматривают исследование только одного бедра. Если оператор выберет автоматическое последовательное исследования двух бедренных костей, оба диафиза будут расположены под разными углами. Это не приведет к большим ошибкам в определении МПК и Т-критерия, но повлияет на воспроизводимость, т.к. положение диафиза под тем же углом сложнее повторить при повторном исследовании, чем вертикальное. Показатель МПК по всему проксимальному отделу бедра «Total» оказывается зависим от того, сколько компактной кости диафизарной части попадает в ROI т.
На расположение области шейки бедра влияет угол наклона, определяемый оператором с использованием анатомических ориентиров. Низкое расположение этой области интереса приводит к занижению МПК т.к. увеличивается площадь ее проекции. Вертикальный размер этой области, автоматически предлагаемый программой денситометра, изменяют редко, однако различия в нем при повторных измерениях могут сделать результаты несравнимыми. Вертикальное расположение диафиза бедра в ROI также очень важно. Современные рекомендации ISCD предусматривают исследование только одного бедра. Если оператор выберет автоматическое последовательное исследования двух бедренных костей, оба диафиза будут расположены под разными углами. Это не приведет к большим ошибкам в определении МПК и Т-критерия, но повлияет на воспроизводимость, т.к. положение диафиза под тем же углом сложнее повторить при повторном исследовании, чем вертикальное. Показатель МПК по всему проксимальному отделу бедра «Total» оказывается зависим от того, сколько компактной кости диафизарной части попадает в ROI т. е. от её нижней границы, проводимой по нижней части малого вертела (или его тени) на денситометрах Hologic или от наклона оси шейки бедра на денситометрах Lunar. Все эти особенности должны быть учтены оператором при выполнении денситометрии, особенно если ее назначение — оценить эффект лечения. Исследование поясничных позвонков При выполнении повторного исследования, задачей которого является определить динамику денситометрических показателей, оператор должен стремиться расположить пациента и установить ROI так же, как это было при первом исследовании. Наличие пояснично-крестцового соединения в ROI позволяет избежать ошибок с выбором сегмента L1-L4 для 40 № 1/2014 ОСТЕОПОРОЗ И ОСТЕОПАТИИ ЗАМЕТКИ ИЗ ПРАКТИКИ анализа. При этом определяют начальную точку и центр скана. Невыполнение этого правила даже на денситометрах с высоким разрешением может привести к ошибкам. При укладке пациента для исследования поясничного отдела рекомендуется ноги поднимать на специальный куб, для того, чтобы выпрямить поясничный лордоз.
е. от её нижней границы, проводимой по нижней части малого вертела (или его тени) на денситометрах Hologic или от наклона оси шейки бедра на денситометрах Lunar. Все эти особенности должны быть учтены оператором при выполнении денситометрии, особенно если ее назначение — оценить эффект лечения. Исследование поясничных позвонков При выполнении повторного исследования, задачей которого является определить динамику денситометрических показателей, оператор должен стремиться расположить пациента и установить ROI так же, как это было при первом исследовании. Наличие пояснично-крестцового соединения в ROI позволяет избежать ошибок с выбором сегмента L1-L4 для 40 № 1/2014 ОСТЕОПОРОЗ И ОСТЕОПАТИИ ЗАМЕТКИ ИЗ ПРАКТИКИ анализа. При этом определяют начальную точку и центр скана. Невыполнение этого правила даже на денситометрах с высоким разрешением может привести к ошибкам. При укладке пациента для исследования поясничного отдела рекомендуется ноги поднимать на специальный куб, для того, чтобы выпрямить поясничный лордоз. К сожалению, операторы иногда этим пренебрегают, особенно на денситометрах с небольшим расстоянием от рентгеновской трубки до детекторов, когда правильное использование приспособления у тучных пациентов невозможно. По нашим наблюдениям, у некоторых пациентов при этом, действительно, нет заметной разницы в получаемых сканах. Однако, чаще всего, отказ от выпрямления лордоза завышает МПК, а в некоторых случаях последний позвонок сегмента может быть «скрыт» в проекции позвонка расположенного выше и крестца, что затруднит интерпретацию и ухудшит воспроизводимость. Анатомические особенности в поясничном сегменте позвоночника встречаются нередко. Ошибка в нумерации позвонков приведет к тому, что заложенные в ре-ференсных базах нормативы минеральной плотности будут применены к выше расположенным позвонкам и это занизит Т-критерий. Поэтому SYNARC в нетипичных ситуациях рекомендует вести счет позвонков снизу, принимая расположенный над крестцом позвонок за L5. Начальная точка скана, определяющая расположение ROI легко контролируется и при необходимости ее положение исправляют повторным сканом.
К сожалению, операторы иногда этим пренебрегают, особенно на денситометрах с небольшим расстоянием от рентгеновской трубки до детекторов, когда правильное использование приспособления у тучных пациентов невозможно. По нашим наблюдениям, у некоторых пациентов при этом, действительно, нет заметной разницы в получаемых сканах. Однако, чаще всего, отказ от выпрямления лордоза завышает МПК, а в некоторых случаях последний позвонок сегмента может быть «скрыт» в проекции позвонка расположенного выше и крестца, что затруднит интерпретацию и ухудшит воспроизводимость. Анатомические особенности в поясничном сегменте позвоночника встречаются нередко. Ошибка в нумерации позвонков приведет к тому, что заложенные в ре-ференсных базах нормативы минеральной плотности будут применены к выше расположенным позвонкам и это занизит Т-критерий. Поэтому SYNARC в нетипичных ситуациях рекомендует вести счет позвонков снизу, принимая расположенный над крестцом позвонок за L5. Начальная точка скана, определяющая расположение ROI легко контролируется и при необходимости ее положение исправляют повторным сканом. Поскольку расположение пациента по оси прибора определяется визуально, даже при правильно выполненной укладке может оказаться, что положение, которое занимает поясничный сегмент несколько отличается от имевшегося на скане, с которым важно провести сравнение. В случаях с небольшими отклонениями, полученный скан операторы обычно принимают к анализу. Мы определили, как повлияет на результат смещение на 1,5 см от центра расположения ROI при укладке. Для этого было выполнено по 15 сканов антропоморфного фантома сегмента позвонков L1-L4 расположенного по центру окна сканирования и с боковым смещением на 1,5 см (Таблица 1). Отклонение от центрального положения привело к уменьшению МПК на 0,06 г/см2 или на 0,61%. Данный эффект объясняется увеличением площади проекции сегмента. При этом показатель количества минерала (г) в сегменте не изменился. Исследование было выполнено в «идеальных» условиях, т.е. на неподвижном объекте с известным содержанием минералов при постоянной толщине и составе «окружающих тканей».
Поскольку расположение пациента по оси прибора определяется визуально, даже при правильно выполненной укладке может оказаться, что положение, которое занимает поясничный сегмент несколько отличается от имевшегося на скане, с которым важно провести сравнение. В случаях с небольшими отклонениями, полученный скан операторы обычно принимают к анализу. Мы определили, как повлияет на результат смещение на 1,5 см от центра расположения ROI при укладке. Для этого было выполнено по 15 сканов антропоморфного фантома сегмента позвонков L1-L4 расположенного по центру окна сканирования и с боковым смещением на 1,5 см (Таблица 1). Отклонение от центрального положения привело к уменьшению МПК на 0,06 г/см2 или на 0,61%. Данный эффект объясняется увеличением площади проекции сегмента. При этом показатель количества минерала (г) в сегменте не изменился. Исследование было выполнено в «идеальных» условиях, т.е. на неподвижном объекте с известным содержанием минералов при постоянной толщине и составе «окружающих тканей».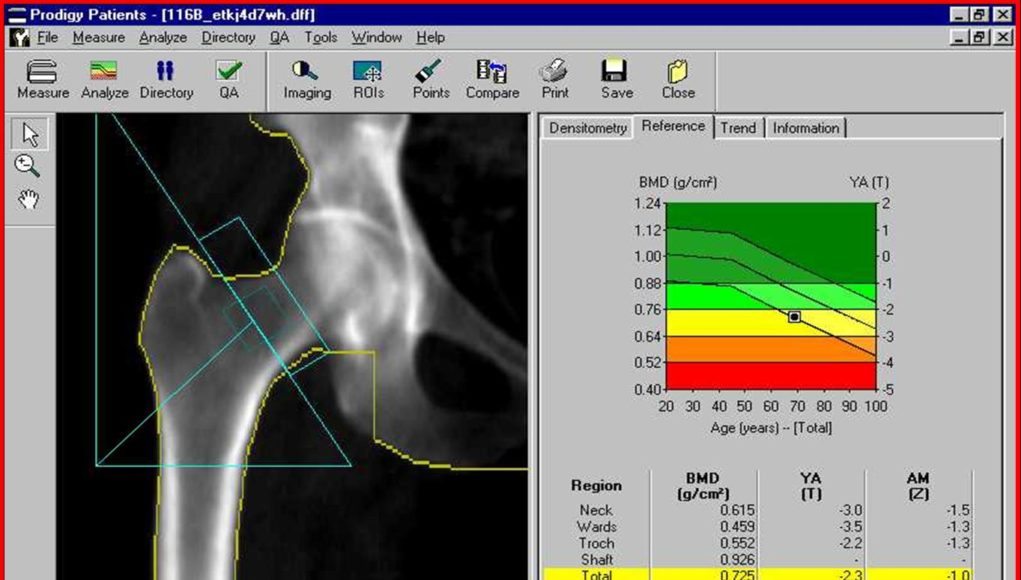 In vivo влияние смещения ROI могло оказаться больше. Измеренная разница в показателях МПК невелика, однако следует учитывать, что оа добавляется к обычным параметрам точности и воспроизводимости. Известно, что из-за геометрии веерного пучка возникают «краевые эффекты» и другие особенности, преодолеваемые разработчиками ПО денситометров. Задачей оператора является не допустить снижения метрологических возможностей, заложенных в денситометре. Таблица 1. Сравнение денситометрических показателей при центральном и смещенном расположении оси окна сканирования Расположение Площадь проекции Area (см2) СКМ BMC (г) МПК BMD (г/см2) По центру 51,74 51,31 0,991 Смещение 1,5 см 52,06 51,30 0,985 Различие % 0,62% — 0,61% Рис 1. Изменение МПК в разных участках скелета (в % от исходных величин) при лечении постменопаузального остеопороза Практика денситометрических исследований показывает что, учет только количественных показателей, к которым относится МПК, приводит к тому, что в некоторых случаях остеопороз остается нераспознанным.
In vivo влияние смещения ROI могло оказаться больше. Измеренная разница в показателях МПК невелика, однако следует учитывать, что оа добавляется к обычным параметрам точности и воспроизводимости. Известно, что из-за геометрии веерного пучка возникают «краевые эффекты» и другие особенности, преодолеваемые разработчиками ПО денситометров. Задачей оператора является не допустить снижения метрологических возможностей, заложенных в денситометре. Таблица 1. Сравнение денситометрических показателей при центральном и смещенном расположении оси окна сканирования Расположение Площадь проекции Area (см2) СКМ BMC (г) МПК BMD (г/см2) По центру 51,74 51,31 0,991 Смещение 1,5 см 52,06 51,30 0,985 Различие % 0,62% — 0,61% Рис 1. Изменение МПК в разных участках скелета (в % от исходных величин) при лечении постменопаузального остеопороза Практика денситометрических исследований показывает что, учет только количественных показателей, к которым относится МПК, приводит к тому, что в некоторых случаях остеопороз остается нераспознанным. Например, равномерная компрессия тел позвонков может остаться незамеченной. При этом из-за уменьшения площади проекции отдела L1-L4, значения МПК будут выше, чем при предыдущем обследовании даже при наличии потерь костной массы. Распознать такую ситуацию можно, обратив внимание на абсолютное количество минералов (г) в исследуемом сегменте, изменение площади проекции (см2) и высоты сегмента. Для диагностики остеопороза нельзя использовать измененные позвонки: компрессированные, деформированные, со следами перенесенных травм и операционных вмешательств, инородными включениями и метастазами. Диагностику в сегменте L1-L4 проводят при наличии 2-х и более интерпретируемых позвонков. Результаты денситометрии представлены в отчете, содержание которого определяет специалист, проводящий исследование. Большинство специалистов выбирает вариант, включающий все показатели, но возможны и сокращенные версии. Для врачей, прежде всего, представляют интерес МПК и Т-критерий. При динамическом наблюдении такие показатели, как размеры ROI, площадь проекции участка (см2), количество минералов (г) также могут оказаться очень важны.
Например, равномерная компрессия тел позвонков может остаться незамеченной. При этом из-за уменьшения площади проекции отдела L1-L4, значения МПК будут выше, чем при предыдущем обследовании даже при наличии потерь костной массы. Распознать такую ситуацию можно, обратив внимание на абсолютное количество минералов (г) в исследуемом сегменте, изменение площади проекции (см2) и высоты сегмента. Для диагностики остеопороза нельзя использовать измененные позвонки: компрессированные, деформированные, со следами перенесенных травм и операционных вмешательств, инородными включениями и метастазами. Диагностику в сегменте L1-L4 проводят при наличии 2-х и более интерпретируемых позвонков. Результаты денситометрии представлены в отчете, содержание которого определяет специалист, проводящий исследование. Большинство специалистов выбирает вариант, включающий все показатели, но возможны и сокращенные версии. Для врачей, прежде всего, представляют интерес МПК и Т-критерий. При динамическом наблюдении такие показатели, как размеры ROI, площадь проекции участка (см2), количество минералов (г) также могут оказаться очень важны. Их учет позволит оценить достоверность полученных данных. Уменьшение высоты сегмента или отдельных позвонков за период между исследованиями говорит о возможном развитии компрессионных деформаций. При этом МПК таких участков может увеличиться, имитируя положительную динамику, но уменьшившееся абсолютное количество минералов (г) будет свидетельствовать об обратном эффекте. В прямой проекции поясничных позвонков обычно остистый отросток верхнего позвонка проецируется (и учитывается в расчете МПК) на нижний позвонок. Изменившаяся анатомическая ситуация (антеролистез) может повлиять на показатели денситометрии. Такой же эффект может возникать когда один из сканов сделан без подъема ног пациента на специальный куб, для того, чтобы выпрямить поясничный лордоз. Применение сравнительного анализа В денситометрах заложена программа автоматического анализа выполненного скана и разработчики приборов и специалисты, контролирующие качество денситометрии в РКИ рекомендуют вмешиваться в работу этой программы только в случаях явных ошибок.
Их учет позволит оценить достоверность полученных данных. Уменьшение высоты сегмента или отдельных позвонков за период между исследованиями говорит о возможном развитии компрессионных деформаций. При этом МПК таких участков может увеличиться, имитируя положительную динамику, но уменьшившееся абсолютное количество минералов (г) будет свидетельствовать об обратном эффекте. В прямой проекции поясничных позвонков обычно остистый отросток верхнего позвонка проецируется (и учитывается в расчете МПК) на нижний позвонок. Изменившаяся анатомическая ситуация (антеролистез) может повлиять на показатели денситометрии. Такой же эффект может возникать когда один из сканов сделан без подъема ног пациента на специальный куб, для того, чтобы выпрямить поясничный лордоз. Применение сравнительного анализа В денситометрах заложена программа автоматического анализа выполненного скана и разработчики приборов и специалисты, контролирующие качество денситометрии в РКИ рекомендуют вмешиваться в работу этой программы только в случаях явных ошибок. Опытный специалист делает это чаще, поскольку компьютерная программа не может учесть всех особенностей конкретного случая. 41 ЗАМЕТКИ ИЗ ПРАКТИКИ № 1/2014 Остеопороз и остеопатии В руководствах всех типов денситометров, при повторных исследованиях рекомендовано использовать режим «сравнительного анализа». При этом конфигурация ROI и границы кости ранее сделанного скана накладываются на только что выполненный и все количественные показатели рассчитываются по конфигурации ранее сделанного скана. К сожалению, здесь появляется целый ряд особенностей, влияющих на воспроизводимость. Различия в укладке пациента (небольшие отклонения) можно устранить только выполнив исследование заново. Границы кости, определенные денситометром зависят от толщины ROI и состава тела (гидратация, воздух, жир) и при повторных исследованиях могут не совпадать. Поскольку обычно между сеансами наблюдений проходит не менее 12 месяцев, могут возникнуть неустранимые анатомические изменения (компрессии позвонков, изменения высоты межпозвонковых дисков) которые лишают сравнение смысла.
Опытный специалист делает это чаще, поскольку компьютерная программа не может учесть всех особенностей конкретного случая. 41 ЗАМЕТКИ ИЗ ПРАКТИКИ № 1/2014 Остеопороз и остеопатии В руководствах всех типов денситометров, при повторных исследованиях рекомендовано использовать режим «сравнительного анализа». При этом конфигурация ROI и границы кости ранее сделанного скана накладываются на только что выполненный и все количественные показатели рассчитываются по конфигурации ранее сделанного скана. К сожалению, здесь появляется целый ряд особенностей, влияющих на воспроизводимость. Различия в укладке пациента (небольшие отклонения) можно устранить только выполнив исследование заново. Границы кости, определенные денситометром зависят от толщины ROI и состава тела (гидратация, воздух, жир) и при повторных исследованиях могут не совпадать. Поскольку обычно между сеансами наблюдений проходит не менее 12 месяцев, могут возникнуть неустранимые анатомические изменения (компрессии позвонков, изменения высоты межпозвонковых дисков) которые лишают сравнение смысла. Поэтому применение режима «сравнительный анализ» возможно только в идеальных условиях. Однако именно сравнение позволяет обратить внимание на важные методические или анатомические различия между сканами, сказывающиеся на воспроизводимости. ЗАКЛЮЧЕНИЕ Врач, назначающий лечение ОП должен проинформировать пациента о том, что контроль его эффективности возможен только на том же денситометре. Данные полученные на таком же денситометре придется сравнивать «вручную» и это может сделать только оператор, учитывая все особенности первого исследования. На сравнимость результатов может повлиять даже обновление ПО на том же денситометре. Конечно, существуют алгоритмы сравнения результатов, полученных на разных денситометрах (HOLOGIC, LUNAR, NORLAND), описаны процедуры кросскалибровки и формулы для пересчета показаний, однако они охватывают не все выпускавшиеся модификации, не могут учесть все технические особенности денситометров и, тем более, факторы привнесенные оператором. Если обследования пациента были выполнены на разных денситометрах, а необходимость иметь представление о динамике денситометрических показателей велика, можно попытаться оценить динамику по Т — критерию.
Поэтому применение режима «сравнительный анализ» возможно только в идеальных условиях. Однако именно сравнение позволяет обратить внимание на важные методические или анатомические различия между сканами, сказывающиеся на воспроизводимости. ЗАКЛЮЧЕНИЕ Врач, назначающий лечение ОП должен проинформировать пациента о том, что контроль его эффективности возможен только на том же денситометре. Данные полученные на таком же денситометре придется сравнивать «вручную» и это может сделать только оператор, учитывая все особенности первого исследования. На сравнимость результатов может повлиять даже обновление ПО на том же денситометре. Конечно, существуют алгоритмы сравнения результатов, полученных на разных денситометрах (HOLOGIC, LUNAR, NORLAND), описаны процедуры кросскалибровки и формулы для пересчета показаний, однако они охватывают не все выпускавшиеся модификации, не могут учесть все технические особенности денситометров и, тем более, факторы привнесенные оператором. Если обследования пациента были выполнены на разных денситометрах, а необходимость иметь представление о динамике денситометрических показателей велика, можно попытаться оценить динамику по Т — критерию. Подобный подход обоснован тем, что во всех денситометрах, работающих на принципе DXA (HOLOGIC, LUNAR, NORLAND) с 2003г. используется единая база данных NHANES III, включающая этнические группы населения США. Однако, необходимо учитывать, что небольшое изменение МПК может привести к заметному изменению Т-критерия, поскольку в соответствии с принятыми стандартами МПК исчисляется с точностью до 0,001 г/см2, а Т-критерий до 0,1. Сравниваемые участки должны быть одинаковы, т.е. ROI шейки бедра так же ориентирована, и иметь те же относительные размеры. Более низкое расположение участка шейки бедра приводит к занижению МПК. Сегмент поясничных позвонков должен состоять из одинаковых позвонков в обоих исследованиях и не иметь существенных различий в «карте» кости. Эти рекомендации относятся к ситуации, когда важно динамическое наблюдение. При отсутствии остеопороза и больших интервалах между обследованиями (несколько лет) решающее значение имеет текущий статус, а не динамика. Приведенные в статье данные не означают, что точность и диагностическая ценность современных денситометров недостаточна.
Подобный подход обоснован тем, что во всех денситометрах, работающих на принципе DXA (HOLOGIC, LUNAR, NORLAND) с 2003г. используется единая база данных NHANES III, включающая этнические группы населения США. Однако, необходимо учитывать, что небольшое изменение МПК может привести к заметному изменению Т-критерия, поскольку в соответствии с принятыми стандартами МПК исчисляется с точностью до 0,001 г/см2, а Т-критерий до 0,1. Сравниваемые участки должны быть одинаковы, т.е. ROI шейки бедра так же ориентирована, и иметь те же относительные размеры. Более низкое расположение участка шейки бедра приводит к занижению МПК. Сегмент поясничных позвонков должен состоять из одинаковых позвонков в обоих исследованиях и не иметь существенных различий в «карте» кости. Эти рекомендации относятся к ситуации, когда важно динамическое наблюдение. При отсутствии остеопороза и больших интервалах между обследованиями (несколько лет) решающее значение имеет текущий статус, а не динамика. Приведенные в статье данные не означают, что точность и диагностическая ценность современных денситометров недостаточна. За более чем 30 лет совершенствования остеоденситометров, от гамма-фотонных моноэнергетических и двухэнергетических до рентгеновских с точечным и веерным лучом, точность денситометров (1%) не изменилась, и вряд ли скоро изменится. Обеспечение качества исследования и правильная интерпретация его результатов всегда останется главной задачей специалистов. Важно, чтобы высокие требования к качеству, предъявляемые в международ ных РКИ максимально распространились в практике обычных денситометрических исследований. ВЫВОДЫ 1. При оценке результатов повторных денситометриче-ских обследований необходимо учитывать качество их выполнения и практическую воспроизводимость комплекса оператор — денситометр. 2. Врач должен предупредить пациента о том, что динамическое наблюдение может обеспечить только повторное денситометрическое исследование на том же денситометре, что и первое. 3. Специалист, проводящий повторное денситометри-ческое обследование должен ознакомиться с предшествующими сканами и предупредить пациента о недостаточной диагностической значимости результатов, если они будут получены на другом денситометре.
За более чем 30 лет совершенствования остеоденситометров, от гамма-фотонных моноэнергетических и двухэнергетических до рентгеновских с точечным и веерным лучом, точность денситометров (1%) не изменилась, и вряд ли скоро изменится. Обеспечение качества исследования и правильная интерпретация его результатов всегда останется главной задачей специалистов. Важно, чтобы высокие требования к качеству, предъявляемые в международ ных РКИ максимально распространились в практике обычных денситометрических исследований. ВЫВОДЫ 1. При оценке результатов повторных денситометриче-ских обследований необходимо учитывать качество их выполнения и практическую воспроизводимость комплекса оператор — денситометр. 2. Врач должен предупредить пациента о том, что динамическое наблюдение может обеспечить только повторное денситометрическое исследование на том же денситометре, что и первое. 3. Специалист, проводящий повторное денситометри-ческое обследование должен ознакомиться с предшествующими сканами и предупредить пациента о недостаточной диагностической значимости результатов, если они будут получены на другом денситометре.
1. Official Positions of the International Society of Clinical Densitometry 2013. Web site: www.ISCD.org
2. Оганов В.С., Бакулин А.В., Новиков В.Е., Кабицкая О.Е., Мурашко Л.М., А.И. Григорьев. О возможных механизмах отеопении у человека в невесомости и в имитирующих ее эффекты ситуация // Авиакосмическая и экологическая медицина. — 2007. — Т. 41. — № 1. — С. 5-12.
3. Птичкина П.А., Скрипникова И.А., Абирова А.С., Косматова О.В., Мурашко Л.М., Выгодин В.А., Жезлова А.В. Липидный профиль и состав тела у женщин в постменопаузе // Профилактическая медицина. — 2012. — Т. 15. — № 6. — С. 35-39
4. Новиков В.Е., Оганов В.С., Бакулин А.В., Мурашко Л.М., Кабицкая О.Е., Скрипникова И.А. Изменения костной ткани человека в космическом полете. Остеопения при дефиците механической нагрузки // Остеопороз и остеопатии. — 2005. — № 3. — С. 4-9.
5. Harris H., Dawson-Hughes. Rates of change in bone mineral density of the spine, heel, femoral neck, and radius in healthy postmenopausal women // Bone Miner. — 1992. — 17. — P. 87-95.
— 1992. — 17. — P. 87-95.
6. Hansen M.A., Overgaard K., Christiansen C. Spontaneous postmenopausal bone loss in different skeletal areas-followed up for 15years // J Bone Miner Res. — 1995. — 10. — P. 205-210.
7. Скрипникова И.А., Лепарский Е.А., Рубченко Т.И. и др. Минеральная плотность костной ткани у женщин с хирургической менопаузой // Остеопороз и остеопатии. — 1998. — № 3. — C.17-20.
8. Оганов В.С., Скрипникова И.А., Новиков В.Е., Бакулин А.В., Кабицкая О.Е., Мурашко Л.М. О природе зоноспецифичности реакций скелета человека в условиях невесомости и при медикаментозной коррекции остеопороза в клинике // Остеопороз и остеопатии. — 2011. — № 3. — С.3-6.
9. Клинические рекомендации. Остеопороз. Диагностика, профилактика и лечение. 2-е изд., Ред. О.М. Лесняк, Л.И. Беневоленская — М. ГЭОТАР-Меди. — 2009. — 272 с.
Об авторах
В Е НОВИКОВ
ФГБУ «ГНИЦПМ» Минздрава России; ГНЦ РФ ИМБП РАН
научный сотрудник; ведущий научный сотрудник
И А СКРИПНИКОВА
ФГБУ «ГНИЦПМ» Минздрава России
руководитель отдела профилактики остеопороза
Л М МУРАШКО
ФГБУ «ГНИЦПМ» Минздрава РФ; ГНЦ РФ ИМБП РАН
научный сотрудник; старший научный сотрудник
Э С АБИРОВА
ФГБУ «ГНИЦПМ» Минздрава России
старший научный сотрудник
Рентгеновская остеоденситометрия — DXA
Остеопороз
Остеопороз – системное метаболическое заболевание скелета, характеризующееся снижением насыщенности костной массы кальцием и другими минералами, нарушением микроархитектоники костной ткани и, как следствие, повышением риска перелома при минимальной травме.
Устанавливать диагноз остеопороз и назначать терапию стеопороза рекомендуется лицам с патологическими низкотравматическими переломами крупных костей скелета, высокой индивидуальной вероятностью основных низкотравматических переломов, определенных при выявленном снижении минеральной плотности кости до – 2,5 стандартных отклонений по данным центральной денситометрии.
Низкоэнергетические переломы являются основным клиническим проявлением ОП, причиной высокой инвалидности и смертности.
Выделяют остеопороз первичный и вторичный.
Первичный остеопороз развивается как самостоятельное заболевание без выявленной другой причины снижения прочности скелета, занимает 95% в структуре остеопороза у женщин в постменопаузе (постменопаузальный остеопороз) и 80% в структуре остеопороза у мужчин старше 50 лет. К первичному остеопорозу также относится идиопатический остеопороз, который развивается у женщин до менопаузы, у мужчин до 50 лет, и ювенильный остеопороз, который диагностируется у детей (до 18 лет). Однако идиопатические и ювенильные формы первичного остеопороза крайне редки.
Однако идиопатические и ювенильные формы первичного остеопороза крайне редки.
Вторичный остеопороз развивается вследствие различных заболеваний или состояний, а также приема лекарственных средств (кортикостероиды и т.д.), то есть имеется конкретная причина, приводящая к снижению минеральной плотности кости. В структуре остеопороза вторичный остеопороз занимает 5% у женщин и 20% у мужчин.
Помимо остеопороза, выделяют остеопению – промежуточное состояние плотности кости между здоровой костью и остеопорозом. Остеопения не является самостоятельным заболеванием, это собирательное понятие, означающее состояние снижения минеральной плотности кости. Согласно рекомендации Международного общества по клинической денситометрии (ISCD) 2019 термин «остеопения» сохраняется, но предпочтительны определения «сниженная костная масса» или «сниженная минеральная плотность кости». Индивидуумы со сниженной костной массой или МПК не обязательно подвержены высокому риску переломов.
Диагностика остеопороза
Согласно положениям Клинических рекомендаций по остеопорозу критериями диагноза «остеопороз» являются:
- Наличие патологических переломов крупных костей скелета (бедренной кости, тел(а) позвонков(а), множественных переломов) в анамнезе или выявленных при обследовании независимо от результатов рентгеноденситометрии (при условии исключения других заболеваний скелета).

- Снижение минеральной плотности костной ткани на 2,5 и более стандартных отклонений (SD) по Т-критерию в шейке бедренной кости и/или в целом в проксимальном отделе бедренной кости и/или в поясничных позвонках (L1–L4, L2–L4), измеренной при рентгеновской денситометрии, у женщин в постменопаузе и мужчин старше 50 лет. Мероприятия по диагностике остеопороза являются актуальной проблемой здравоохранения и направлены на выявление патологических переломов, оценку риска возникновения патологических переломов согласно инструменту FRAX, определение минеральной плотности кости в различных группах населения.
Рентгеновская денситометрия
Двухэнергетическая рентгеновская абсорбциометрия (рентгеновская денситометрия, ДРА, DXA) — «золотой» стандарт в диагностике остеопороза, по результатам которой плотность костной ткани определяется как значение плотности, измеряемой в граммах на квадратный сантиметр на уровне L1–L4 или проксимального отдела бедра.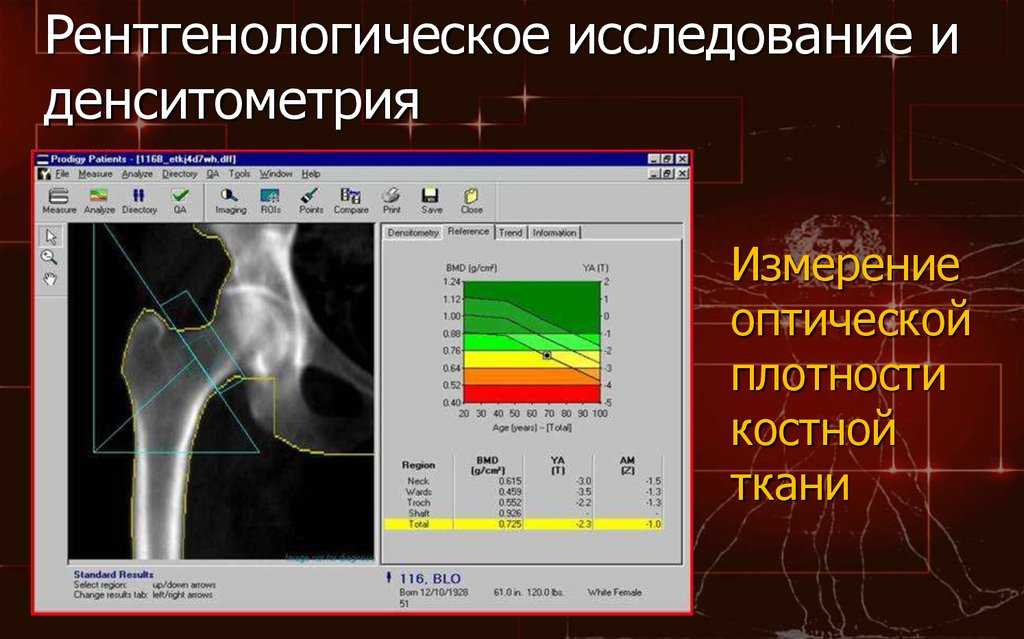
Основана на данных поглощения рентгеновских лучей при разных (двух) энергиях рентгеновского излучения. Оценивается проекционная минеральная плотность кости (г/см2 ), позволяет различить структурные особенности костной ткани тел позвонков, позволяет использовать для анализа сканы позвоночника, бедренных костей, предоставлять данные в формате T- и Z-критериев. Наиболее широко применяемая методика:
- малая доза облучения
- возможность определения состава тела человека
Для своевременного выявления снижения минеральной плотности кости в первую очередь необходимо исследовать центральные отделы скелета. Наиболее полное представление о состоянии как кортикальной, так и трабекулярной кости, может дать одновременное исследование как минимум двух отделов скелета – позвоночника и проксимального отдела бедра. Этих двух областей достаточно для диагностики остеопороза (согласно позициям ISCD 2015/2019). Исследование минеральной плотности кости предплечья проводится при недоступности других участков скелета, при весе пациента свыше 110 кг и для получения данных о кортикальной кости (при гиперпаратиреозе).
Рентгеноконтрастные предметы (застежки, металлизированная нить, фольга, денежные знаки и т. п.) необходимо удалить из области сканирования.
Ограничения метода
К ограничениям относят вес пациента, как правило, более 120 кг, рост – более 196 см. Стандартная программа денситометрии проксимального отдела бедренной кости не должна применяться при наличии протезов тазобедренного сустава и после металлоостеосинтеза.
Противопоказанием к данному исследованию является беременность.
Для данной методики характерны случаи ошибочного определения минеральной плотности кости, связанные с типом используемого оборудования, особенностями калибровки с помощью штатных фантомов, а также анатомическими особенностями пациента. Например, исследования поясничного отдела и бедра чувствительны к дегенеративным изменениям (костные разрастания при остеохондрозе и спондилезе, обызвествления сосудистого характера).
ДРА имеет также ограничение точности измерения минеральной плотности кости у пациентов с индексом массы тела больше 25 кг/м2.
Прейскурант стоимости платных
медицинских услуг
рентгеновской остеоденситометрии
ул. Трубаченко, 24 — тел.: +7 (978) 880-20-40
| Вид исследования | Стоимость, руб |
|
Остеоденситометрия одной области (поясничный отдел, проксимальный отдел одного бедра либо одного предплечье) |
1500 руб |
|
Остеоденситометрия двух областей (поясничный отд. + т/б сустав; оба т/б сустава; оба предплечья) |
2500 руб |
| Остеоденситометрия трех областей | 3000 руб |
Двухэнергетическая рентгеновская абсорбциометрия — StatPearls
Непрерывное обучение
Двухэнергетическая рентгеновская абсорбциометрия (DEXA) занимает нишу для измерения минеральной плотности костей с момента ее одобрения Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) для клинического использования в 1988 г. Закон об измерениях костной массы в 1998 г. укрепил свою достоверность в свете других диагностических методов, таких как химический анализ, прямое рассечение и озоление, количественная ультрасонография, а затем и изображения КТ / МРТ. DEXA сравнительно недорогая, с заметно более коротким временем сканирования и лучевой нагрузкой по сравнению с другими вариантами визуализации, и существует давний консенсус в отношении рекомендаций по интерпретации изображений DEXA. В этом мероприятии рассматриваются показания и противопоказания для DEXA и подчеркивается роль межпрофессиональной команды в лечении пациентов с остеопорозом.
Закон об измерениях костной массы в 1998 г. укрепил свою достоверность в свете других диагностических методов, таких как химический анализ, прямое рассечение и озоление, количественная ультрасонография, а затем и изображения КТ / МРТ. DEXA сравнительно недорогая, с заметно более коротким временем сканирования и лучевой нагрузкой по сравнению с другими вариантами визуализации, и существует давний консенсус в отношении рекомендаций по интерпретации изображений DEXA. В этом мероприятии рассматриваются показания и противопоказания для DEXA и подчеркивается роль межпрофессиональной команды в лечении пациентов с остеопорозом.
Цели:
Укажите показания для двухэнергетической рентгеновской абсорбциометрии (DEXA).
Опишите противопоказания для двухэнергетической рентгеновской абсорбциометрии (DEXA).
Ознакомьтесь с клиническим значением двухэнергетической рентгеновской абсорбциометрии (DEXA).
Объясните важность двухэнергетической рентгеновской абсорбциометрии (DEXA) и роль межпрофессиональной команды в лечении пациентов с остеопорозом и улучшении их результатов.

Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Двухэнергетическая рентгеновская абсорбциометрия (DEXA) занимает нишу для измерения минеральной плотности кости с момента ее одобрения Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) для клинического использования в 1988 году. его достоверность в свете других диагностических методов, таких как химический анализ, прямое вскрытие и озоление, количественная ультрасонография, а затем и изображения КТ/МРТ. DEXA сравнительно недорогая, с заметно более коротким временем сканирования и лучевой нагрузкой по сравнению с другими вариантами визуализации, и существует давний консенсус в отношении рекомендаций по интерпретации изображений DEXA.
С-дуга с источником рентгеновского излучения под пациентом, лежащим на спине, излучает фотоны на двух различных уровнях энергии, характерных для мягких тканей и кортикального слоя кости. Коллиматор расположен между пациентом и источником рентгеновского излучения для минимизации рассеяния. Затухание от этих излучений фотонов низкой и высокой энергии регистрируется над пациентом и объединяется для создания плоского изображения для оценки массы кости на единицу объема (г/см), например, минеральной плотности кости (МПКТ). Т-показатель – это число стандартных отклонений между средним значением МПК пациента и средним значением для популяции по сравнению с эталонными популяциями, совпадающими по полу и расе. Z-показатель — это количество стандартных отклонений выше или ниже среднего значения контрольной группы того же возраста.
Коллиматор расположен между пациентом и источником рентгеновского излучения для минимизации рассеяния. Затухание от этих излучений фотонов низкой и высокой энергии регистрируется над пациентом и объединяется для создания плоского изображения для оценки массы кости на единицу объема (г/см), например, минеральной плотности кости (МПКТ). Т-показатель – это число стандартных отклонений между средним значением МПК пациента и средним значением для популяции по сравнению с эталонными популяциями, совпадающими по полу и расе. Z-показатель — это количество стандартных отклонений выше или ниже среднего значения контрольной группы того же возраста.
Анатомия и физиология
Поясничный отдел позвоночника
Чтобы сгладить лордоз поясничного отдела позвоночника, пациент ложится на спину с согнутыми бедрами и коленями на поддерживающей подушке. На пленке PA позвоночник должен быть как можно более прямым, а также видны верхние края двусторонних гребней подвздошных костей и центральная часть тела позвонка T12/L5. Измерения минеральной плотности костной ткани получают с использованием тел позвонков с L1 по L4.
Измерения минеральной плотности костной ткани получают с использованием тел позвонков с L1 по L4.
Бедро
Длинная ось диафиза бедренной кости совмещена со сканером, когда пациент лежит на спине, и позиционирующим устройством, которое вращает бедренную кость внутрь, чтобы удлинить шейку бедренной кости на изображении PA. Если бедренная кость эффективно ротирована внутрь, малый вертел должен быть едва виден, если вообще будет виден. Измерения минеральной плотности костной ткани производятся с использованием шейки бедренной кости, большого вертела, области Уорда, межвертельной области и всего бедра.
Предплечье
Недоминирующая рука пациента кладется на стол с пронированным предплечьем, и на изображении должны быть видны дистальная кора лучевой/локтевой кости и диафиз каждой из них, выровненные по длинной оси изображения. Измерения минеральной плотности кости получают, используя средний и дистальный отделы лучевой и локтевой костей.
Все тело
Пациента укладывают на стол на спину с пронированными руками и тыльным сгибанием стоп. Измерения минеральной плотности костей производятся с использованием верхних/нижних конечностей и головы.
Измерения минеральной плотности костей производятся с использованием верхних/нижних конечностей и головы.
Выбор сайта для сканирования
Два участка обычно оцениваются с помощью DEXA: поясничный отдел позвоночника и бедро.[1]
Показания
Все женщины в возрасте 65 лет и старше и мужчины в возрасте 70 лет и старше должны пройти скрининг на бессимптомный остеопороз.
Женщины моложе 65 лет с риском развития остеопороза:
Дефицит эстрогена
Перелом бедра у матери в анамнезе до достижения 50-летнего возраста
Низкая масса тела (менее 127 фунтов).
Также рекомендуется для скрининга:
Лица любого возраста с остеопенией костной массы или ломкими переломами при визуализирующих исследованиях, лица в возрасте 50 лет и старше, у которых развился перелом запястья, бедра, позвоночника или проксимального отдела плечевой кости с минимальной травмой или без нее, за исключением патологических переломов.

Люди любого возраста, у которых развился один или несколько переломов недостаточности.
Лица, получающие (или ожидаемые) терапию глюкокортикоидами, эквивалентную > или = 5 мг преднизолона или эквивалента в день в течение > или = 3 месяцев.
Лица, рассматривающие возможность фармакологической терапии остеопороза.
Мужчины с гипогонадизмом 18 лет и старше и мужчины с хирургической или химиотерапевтической кастрацией.
Лица, начинающие или получающие длительную терапию препаратами, о которых известно, что они отрицательно влияют на МПК:
Противоислингсанты
Терапия депривации андрогена
Ароматаза Ингибиторная терапия
Хронический Heprin
с эндократным рассеянием, известным для Amtabrin Adction Admoderide Adplyd от Amtavride Adcledirod.
Синдром Кушинга
Лица с заболеваниями, которые могут изменить МПК:
Хроническая почечная недостаточность
Ревматоидный артрит и другие воспалительные артритиды
Расстройства пищевого поведения, включая анорексию нервную.
 мальабсорбция или недоедание в желудочно-кишечном тракте, спру, остеомаляция, дефицит витамина D, эндометриоз, акромегалия, хронический алкоголизм или установленный цирроз печени и множественная миелома
мальабсорбция или недоедание в желудочно-кишечном тракте, спру, остеомаляция, дефицит витамина D, эндометриоз, акромегалия, хронический алкоголизм или установленный цирроз печени и множественная миеломаЛица, перенесшие обходной желудочный анастомоз по поводу ожирения (на точность DEXA у этих пациентов может влиять ожирение)
Лица, находящиеся под наблюдением: Последующие медицинские состояния, связанные с аномальной МПК.
Дети или подростки с заболеваниями, связанными с аномальной МПК, включая, но не ограничиваясь:
Лица, получающие (или ожидаемые) терапию глюкокортикоидами более 3 месяцев
Лица, получающие лучевую или химиотерапию по поводу злокачественных новообразований , дефицит гормона роста или синдром Кушинга)
Лица с костной дисплазией, которые, как известно, имеют повышенный риск переломов (несовершенный остеогенез, остеопетроз) или высокую плотность кости
Особые люди с заболеваниями, которые могут изменить МПК, например:
Хроническая почечная недостаточность
Рейматоидный артрит и другие воспалительные артриды
FIEDARSERES, включая ANORAMIDIDIDIDES 9005
- 9
.

.
Трансплантация органов
Длительная иммобилизация
Состояния, связанные с вторичным остеопорозом, такие как желудочно-кишечная мальабсорбция, спру, воспалительные заболевания кишечника, недоедание, остеомаляция, дефицит витамина D, акромегалия, цирроз, флюор, ВИЧ-инфекция, длительное воздействие0005
DEXA может быть показан при диагностике, стадировании и последующем наблюдении за людьми с состояниями, которые приводят к патологическому увеличению МПК, таким как остеопетроз или длительное воздействие фтора.
DEXA может быть показан как инструмент для измерения регионарного и общего жира и мышечной массы (пациенты с мальабсорбцией, раком или расстройствами пищевого поведения).
Противопоказания
Абсолютных противопоказаний к проведению ДЭРА нет.
Возможно, имеет ограниченное значение или требует изменения методики или переноса графика исследования в некоторых ситуациях, в том числе:
Недавно введенный желудочно -кишечный контраст или радионуклиды
Беременность
Строгие дегенеративные изменения или деформация переломов в области измерения
IMPLANT
Неспособность пациента принять правильное положение и/или оставаться неподвижным во время измерения
Экстремальные значения индекса массы тела (ИМТ) могут неблагоприятно повлиять на возможность получения точных и точных измерений.
 Желательной альтернативой у этих людей может быть количественная компьютерная томография (ККТ).
Желательной альтернативой у этих людей может быть количественная компьютерная томография (ККТ).Любое состояние, препятствующее правильному позиционированию пациента для получения точных значений МПК
Оборудование
С-дуга с источником рентгеновского излучения, позволяющим изменять уровни энергии фотонов, коллиматор, детектор и связанные компьютерное программное обеспечение.
Персонал
Техник радиологической/ядерной медицины под наблюдением лицензированного врача.
Подготовка
Обсуждение перед сканированием
Пациенты могут переносить лежание на спине до 10 минут.
Если вес пациента превышает 300 фунтов, ему потребуется альтернативное тестирование МПК. Различные модели имеют разные ограничения по весу, поэтому следует свериться с руководством пользователя системы.
Недавняя медицинская визуализация с контрастом, таким как барий или гадолиний, исключает визуализацию через 2 недели после введения контраста.
 Перед обследованием может потребоваться проведение теста на беременность.
Перед обследованием может потребоваться проведение теста на беременность.Таблетки кальция нельзя принимать за 24 часа до исследования
Пациенты должны носить удобную, свободную одежду, избегая металлических компонентов, таких как молнии.
Если ранее была проведена DEXA, пациент должен быть проинструктирован о предоставлении результатов.
Для исследования состава тела пациентов следует сканировать утром после 12-часового ночного голодания для согласованности.
Обсуждение экзаменационного дня
Подтвердить, что они выполнили рекомендации, перечисленные выше халат или халат, нося только трусы и, при необходимости, тонкие носки. Тонкая простыня может быть помещена на предметы для тепла.
Все рентгеноконтрастные объекты должны быть удалены из зоны сканирования.
Техника
Интерпретация результатов
Минеральная плотность костей является стандартом измерения для диагностики остеопороза и оценки риска переломов. Инструмент оценки риска переломов (FRAX) использует клинические факторы риска, исключая показатель МПК, для выявления лиц с риском развития остеопороза или переломов. FRAX был введен в 2008 году Всемирной организацией здравоохранения и используется для расчета вероятности перелома в течение десяти лет.
Инструмент оценки риска переломов (FRAX) использует клинические факторы риска, исключая показатель МПК, для выявления лиц с риском развития остеопороза или переломов. FRAX был введен в 2008 году Всемирной организацией здравоохранения и используется для расчета вероятности перелома в течение десяти лет.
Факторами клинического риска, включенными в FRAX, являются возраст, пол, раса, рост, вес, индекс массы тела, переломы в анамнезе, перелом бедра у родителей в анамнезе, использование пероральных глюкокортикоидов, ревматоидный артрит и другие вторичные причины остеопороза, курение и употребление алкоголя – три или более порций в день. Географический регион также учитывается при расчете.
В Соединенных Штатах Национальный фонд остеопороза рекомендует использовать FRAX для расчета риска переломов у пациентов с Т-показателем от -1,0 до -2,5 в позвоночнике, шейке бедра или в области бедра в целом.
Лицензированный радиолог интерпретирует снимки и определяет Т-показатель для оценки стандартного отклонения среднего значения от эталонной популяции и средней минеральной плотности костей пациента. Всемирная организация здравоохранения (ВОЗ) определяет Т-баллы следующим образом:
Всемирная организация здравоохранения (ВОЗ) определяет Т-баллы следующим образом:
Больше или равно -1,0: норма
Менее -1,0 до больше -2,5: остеопения
Меньше или равно -2,5: остеопороз
Меньше или равно -2,5 плюс хрупкий перелом: тяжелый остеопороз
Осложнения
Осложнения, связанные с процедурой, не рассматриваются. Доза облучения сопоставима со стандартным радиационным фоном.
Клиническое значение
DEXA-визуализация выполняет контрольную роль в оценке остеопороза, поскольку Международное общество клинической денситометрии, Целевая группа профилактических служб США и Национальный фонд остеопороза рекомендуют всем женщинам старше 65 лет принимать минералы костной ткани. оценивается плотность. Он считается золотым стандартом диагностики остеопороза и прогнозирования риска переломов с помощью таких алгоритмов, как инструмент оценки риска переломов. Несмотря на то, что визуализация DEXA имеет превосходную заявленную точность и прецизионность, следует уделить внимание сравнению результатов, полученных на разных приборах от разных производителей, если не была обеспечена перекрестная калибровка. Оценка первичного и вторичного остеопороза не может быть прояснена с помощью визуализации DEXA. Это было продемонстрировано Танненбаумом и его коллегами, когда у 55 из 173 женщин с диагнозом первичного остеопороза была обнаружена вторичная причина с гиперкальциурией, мальабсорбцией, гиперпаратиреозом и дефицитом витамина D. Визуализация DEXA является лучшим клиническим инструментом для оценки минеральной плотности костей при оценке остеопороза, и ее достоверность очевидна, учитывая ее повсеместное распространение среди международных руководств.
Оценка первичного и вторичного остеопороза не может быть прояснена с помощью визуализации DEXA. Это было продемонстрировано Танненбаумом и его коллегами, когда у 55 из 173 женщин с диагнозом первичного остеопороза была обнаружена вторичная причина с гиперкальциурией, мальабсорбцией, гиперпаратиреозом и дефицитом витамина D. Визуализация DEXA является лучшим клиническим инструментом для оценки минеральной плотности костей при оценке остеопороза, и ее достоверность очевидна, учитывая ее повсеместное распространение среди международных руководств.
Улучшение результатов работы команды здравоохранения
Важно, чтобы команда здравоохранения работала вместе, чтобы обеспечить назначение соответствующего теста DEXA и его правильное выполнение. В соответствии с критериями соответствия ACR остеопорозу и минеральной плотности костной ткани, существуют определенные случаи, когда количественная КТ (ККТ) считается более эффективной, чем DEXA. К ним относятся: 1. Экстремальный рост (т. е. очень крупные и очень маленькие пациенты) 2. Пациенты с обширным дегенеративным заболеванием позвоночника 3. Пациенты с тяжелым ожирением (индекс массы тела > 35 кг/м2). 4. Клинический сценарий, требующий повышенной чувствительности к небольшим изменениям плотности трабекулярной кости (мониторинг лечения паратиреоидным гормоном и глюкокортикоидами). [1]
е. очень крупные и очень маленькие пациенты) 2. Пациенты с обширным дегенеративным заболеванием позвоночника 3. Пациенты с тяжелым ожирением (индекс массы тела > 35 кг/м2). 4. Клинический сценарий, требующий повышенной чувствительности к небольшим изменениям плотности трабекулярной кости (мониторинг лечения паратиреоидным гормоном и глюкокортикоидами). [1]
Ловушки в DEXA распространены, и ошибки могут быть классифицированы как позиционирование пациента, анализ данных, артефакты и/или демографические данные. Структурные изменения, такие как остеофиты, кальцификация или переломы, чаще встречаются в поясничном отделе позвоночника, чем в проксимальном отделе бедренной кости [2], и потенциально определяют искусственное увеличение МПК. [3] Позиционирование пациента может привести к отсутствию важных анатомических областей, а чрезмерная внутренняя или внешняя ротация проксимального отдела бедренной кости может привести к существенным изменениям значений МПК. [4] Артефакты (например, части бюстгальтеров, хирургические зажимы, кольца для пупка, сосудистые протезы) могут изменить конечную МПК, что приведет к завышению оценки, если металл включен в интересующую область, или к занижению, если она находится за пределами области интереса. [5] Ошибки в демографических данных важны, поскольку t-показатель коррелирует с эталонными группами населения по полу и расе. Некоторых ловушек можно избежать; тем не менее, некоторые из них, возможно, просто должны наблюдаться и учитываться для лечения пациента командой медицинских специалистов.
[5] Ошибки в демографических данных важны, поскольку t-показатель коррелирует с эталонными группами населения по полу и расе. Некоторых ловушек можно избежать; тем не менее, некоторые из них, возможно, просто должны наблюдаться и учитываться для лечения пациента командой медицинских специалистов.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Группа экспертов по визуализации опорно-двигательного аппарата: Ward RJ, Roberts CC, Bencardino JT, Arnold E, Baccei SJ, Cassidy RC, Chang EY, Fox MG, Greenspan BS, Gyftopoulos, Gyftopoulos М.Г., Минц Д.Н., Ньюман Дж.С., Рейтман С., Розенберг З.С., Шах Н.А., Смолл К.М., Вайсман Б.Н. Критерии соответствия ACR ® Остеопороз и минеральная плотность костей. J Am Coll Radiol. 2017 Май; 14 (5S): S189-S202. [PubMed: 28473075]
- 2.
Гарг М.
 К., Харб С. Двухэнергетическая рентгеновская абсорбциометрия: ловушки при измерении и интерпретации минеральной плотности костей. Индийский J Endocrinol Metab. 2013 март; 17 (2): 203-10. [Бесплатная статья PMC: PMC3683192] [PubMed: 23776890]
К., Харб С. Двухэнергетическая рентгеновская абсорбциометрия: ловушки при измерении и интерпретации минеральной плотности костей. Индийский J Endocrinol Metab. 2013 март; 17 (2): 203-10. [Бесплатная статья PMC: PMC3683192] [PubMed: 23776890]- 3.
Preidler KW, White LS, Tashkin J, McDaniel CO, Brossmann J, Andresen R, Sartoris D. Двухэнергетическая рентгеновская абсорбциометрия в остеоартроз тазобедренного сустава. Влияние вторичного костного ремоделирования шейки бедра. Акта Радиол. 1997 июля; 38 (4 часть 1): 539-42. [PubMed: 9240674]
- 4.
Лекамвасам С., Ленора Р.С. Влияние вращения ноги на измерение минеральной плотности бедренной кости. Джей Клин Денситом. 2003 Зима; 6 (4): 331-6. [PubMed: 14716045]
- 5.
Ватт NB. Основы и подводные камни костной денситометрии с использованием двухэнергетической рентгеновской абсорбциометрии (ДРА). Остеопорос Инт. 2004 ноябрь; 15 (11): 847-54. [PubMed: 15322740]
Двухэнергетическая рентгеновская абсорбциометрия — StatPearls
Непрерывное обучение
Двухэнергетическая рентгеновская абсорбциометрия (DEXA) занимает нишу для измерения минеральной плотности кости с момента ее одобрения Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) для клинического использования в 1988 году. 1998 г. укрепил его достоверность в свете других диагностических методов, таких как химический анализ, прямое вскрытие и озоление, количественная ультрасонография, а затем и изображения КТ/МРТ. DEXA сравнительно недорогая, с заметно более коротким временем сканирования и лучевой нагрузкой по сравнению с другими вариантами визуализации, и существует давний консенсус в отношении рекомендаций по интерпретации изображений DEXA. В этом мероприятии рассматриваются показания и противопоказания для DEXA и подчеркивается роль межпрофессиональной команды в лечении пациентов с остеопорозом.
1998 г. укрепил его достоверность в свете других диагностических методов, таких как химический анализ, прямое вскрытие и озоление, количественная ультрасонография, а затем и изображения КТ/МРТ. DEXA сравнительно недорогая, с заметно более коротким временем сканирования и лучевой нагрузкой по сравнению с другими вариантами визуализации, и существует давний консенсус в отношении рекомендаций по интерпретации изображений DEXA. В этом мероприятии рассматриваются показания и противопоказания для DEXA и подчеркивается роль межпрофессиональной команды в лечении пациентов с остеопорозом.
Цели:
Укажите показания для двухэнергетической рентгеновской абсорбциометрии (DEXA).
Опишите противопоказания для двухэнергетической рентгеновской абсорбциометрии (DEXA).
Ознакомьтесь с клиническим значением двухэнергетической рентгеновской абсорбциометрии (DEXA).
Объясните важность двухэнергетической рентгеновской абсорбциометрии (DEXA) и роль межпрофессиональной команды в лечении пациентов с остеопорозом и улучшении их результатов.

Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Двухэнергетическая рентгеновская абсорбциометрия (DEXA) занимает нишу для измерения минеральной плотности кости с момента ее одобрения Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) для клинического использования в 1988 году. его достоверность в свете других диагностических методов, таких как химический анализ, прямое вскрытие и озоление, количественная ультрасонография, а затем и изображения КТ/МРТ. DEXA сравнительно недорогая, с заметно более коротким временем сканирования и лучевой нагрузкой по сравнению с другими вариантами визуализации, и существует давний консенсус в отношении рекомендаций по интерпретации изображений DEXA.
С-дуга с источником рентгеновского излучения под пациентом, лежащим на спине, излучает фотоны на двух различных уровнях энергии, характерных для мягких тканей и кортикального слоя кости. Коллиматор расположен между пациентом и источником рентгеновского излучения для минимизации рассеяния. Затухание от этих излучений фотонов низкой и высокой энергии регистрируется над пациентом и объединяется для создания плоского изображения для оценки массы кости на единицу объема (г/см), например, минеральной плотности кости (МПКТ). Т-показатель – это число стандартных отклонений между средним значением МПК пациента и средним значением для популяции по сравнению с эталонными популяциями, совпадающими по полу и расе. Z-показатель — это количество стандартных отклонений выше или ниже среднего значения контрольной группы того же возраста.
Коллиматор расположен между пациентом и источником рентгеновского излучения для минимизации рассеяния. Затухание от этих излучений фотонов низкой и высокой энергии регистрируется над пациентом и объединяется для создания плоского изображения для оценки массы кости на единицу объема (г/см), например, минеральной плотности кости (МПКТ). Т-показатель – это число стандартных отклонений между средним значением МПК пациента и средним значением для популяции по сравнению с эталонными популяциями, совпадающими по полу и расе. Z-показатель — это количество стандартных отклонений выше или ниже среднего значения контрольной группы того же возраста.
Анатомия и физиология
Поясничный отдел позвоночника
Чтобы сгладить лордоз поясничного отдела позвоночника, пациент ложится на спину с согнутыми бедрами и коленями на поддерживающей подушке. На пленке PA позвоночник должен быть как можно более прямым, а также видны верхние края двусторонних гребней подвздошных костей и центральная часть тела позвонка T12/L5. Измерения минеральной плотности костной ткани получают с использованием тел позвонков с L1 по L4.
Измерения минеральной плотности костной ткани получают с использованием тел позвонков с L1 по L4.
Бедро
Длинная ось диафиза бедренной кости совмещена со сканером, когда пациент лежит на спине, и позиционирующим устройством, которое вращает бедренную кость внутрь, чтобы удлинить шейку бедренной кости на изображении PA. Если бедренная кость эффективно ротирована внутрь, малый вертел должен быть едва виден, если вообще будет виден. Измерения минеральной плотности костной ткани производятся с использованием шейки бедренной кости, большого вертела, области Уорда, межвертельной области и всего бедра.
Предплечье
Недоминирующая рука пациента кладется на стол с пронированным предплечьем, и на изображении должны быть видны дистальная кора лучевой/локтевой кости и диафиз каждой из них, выровненные по длинной оси изображения. Измерения минеральной плотности кости получают, используя средний и дистальный отделы лучевой и локтевой костей.
Все тело
Пациента укладывают на стол на спину с пронированными руками и тыльным сгибанием стоп. Измерения минеральной плотности костей производятся с использованием верхних/нижних конечностей и головы.
Измерения минеральной плотности костей производятся с использованием верхних/нижних конечностей и головы.
Выбор сайта для сканирования
Два участка обычно оцениваются с помощью DEXA: поясничный отдел позвоночника и бедро.[1]
Показания
Все женщины в возрасте 65 лет и старше и мужчины в возрасте 70 лет и старше должны пройти скрининг на бессимптомный остеопороз.
Женщины моложе 65 лет с риском развития остеопороза:
Дефицит эстрогена
Перелом бедра у матери в анамнезе до достижения 50-летнего возраста
Низкая масса тела (менее 127 фунтов).
Также рекомендуется для скрининга:
Лица любого возраста с остеопенией костной массы или ломкими переломами при визуализирующих исследованиях, лица в возрасте 50 лет и старше, у которых развился перелом запястья, бедра, позвоночника или проксимального отдела плечевой кости с минимальной травмой или без нее, за исключением патологических переломов.

Люди любого возраста, у которых развился один или несколько переломов недостаточности.
Лица, получающие (или ожидаемые) терапию глюкокортикоидами, эквивалентную > или = 5 мг преднизолона или эквивалента в день в течение > или = 3 месяцев.
Лица, рассматривающие возможность фармакологической терапии остеопороза.
Мужчины с гипогонадизмом 18 лет и старше и мужчины с хирургической или химиотерапевтической кастрацией.
Лица, начинающие или получающие длительную терапию препаратами, о которых известно, что они отрицательно влияют на МПК:
Противоислингсанты
Терапия депривации андрогена
Ароматаза Ингибиторная терапия
Хронический Heprin
с эндократным рассеянием, известным для Amtabrin Adction Admoderide Adplyd от Amtavride Adcledirod.
Синдром Кушинга
Лица с заболеваниями, которые могут изменить МПК:
Хроническая почечная недостаточность
Ревматоидный артрит и другие воспалительные артритиды
Расстройства пищевого поведения, включая анорексию нервную.
 мальабсорбция или недоедание в желудочно-кишечном тракте, спру, остеомаляция, дефицит витамина D, эндометриоз, акромегалия, хронический алкоголизм или установленный цирроз печени и множественная миелома
мальабсорбция или недоедание в желудочно-кишечном тракте, спру, остеомаляция, дефицит витамина D, эндометриоз, акромегалия, хронический алкоголизм или установленный цирроз печени и множественная миеломаЛица, перенесшие обходной желудочный анастомоз по поводу ожирения (на точность DEXA у этих пациентов может влиять ожирение)
Лица, находящиеся под наблюдением: Последующие медицинские состояния, связанные с аномальной МПК.
Дети или подростки с заболеваниями, связанными с аномальной МПК, включая, но не ограничиваясь:
Лица, получающие (или ожидаемые) терапию глюкокортикоидами более 3 месяцев
Лица, получающие лучевую или химиотерапию по поводу злокачественных новообразований , дефицит гормона роста или синдром Кушинга)
Лица с костной дисплазией, которые, как известно, имеют повышенный риск переломов (несовершенный остеогенез, остеопетроз) или высокую плотность кости
Особые люди с заболеваниями, которые могут изменить МПК, например:
Хроническая почечная недостаточность
Рейматоидный артрит и другие воспалительные артриды
FIEDARSERES, включая ANORAMIDIDIDIDES 9005
- 9
.

.
Трансплантация органов
Длительная иммобилизация
Состояния, связанные с вторичным остеопорозом, такие как желудочно-кишечная мальабсорбция, спру, воспалительные заболевания кишечника, недоедание, остеомаляция, дефицит витамина D, акромегалия, цирроз, флюор, ВИЧ-инфекция, длительное воздействие0005
DEXA может быть показан при диагностике, стадировании и последующем наблюдении за людьми с состояниями, которые приводят к патологическому увеличению МПК, таким как остеопетроз или длительное воздействие фтора.
DEXA может быть показан как инструмент для измерения регионарного и общего жира и мышечной массы (пациенты с мальабсорбцией, раком или расстройствами пищевого поведения).
Противопоказания
Абсолютных противопоказаний к проведению ДЭРА нет.
Возможно, имеет ограниченное значение или требует изменения методики или переноса графика исследования в некоторых ситуациях, в том числе:
Недавно введенный желудочно -кишечный контраст или радионуклиды
Беременность
Строгие дегенеративные изменения или деформация переломов в области измерения
IMPLANT
Неспособность пациента принять правильное положение и/или оставаться неподвижным во время измерения
Экстремальные значения индекса массы тела (ИМТ) могут неблагоприятно повлиять на возможность получения точных и точных измерений.
 Желательной альтернативой у этих людей может быть количественная компьютерная томография (ККТ).
Желательной альтернативой у этих людей может быть количественная компьютерная томография (ККТ).Любое состояние, препятствующее правильному позиционированию пациента для получения точных значений МПК
Оборудование
С-дуга с источником рентгеновского излучения, позволяющим изменять уровни энергии фотонов, коллиматор, детектор и связанные компьютерное программное обеспечение.
Персонал
Техник радиологической/ядерной медицины под наблюдением лицензированного врача.
Подготовка
Обсуждение перед сканированием
Пациенты могут переносить лежание на спине до 10 минут.
Если вес пациента превышает 300 фунтов, ему потребуется альтернативное тестирование МПК. Различные модели имеют разные ограничения по весу, поэтому следует свериться с руководством пользователя системы.
Недавняя медицинская визуализация с контрастом, таким как барий или гадолиний, исключает визуализацию через 2 недели после введения контраста.
 Перед обследованием может потребоваться проведение теста на беременность.
Перед обследованием может потребоваться проведение теста на беременность.Таблетки кальция нельзя принимать за 24 часа до исследования
Пациенты должны носить удобную, свободную одежду, избегая металлических компонентов, таких как молнии.
Если ранее была проведена DEXA, пациент должен быть проинструктирован о предоставлении результатов.
Для исследования состава тела пациентов следует сканировать утром после 12-часового ночного голодания для согласованности.
Обсуждение экзаменационного дня
Подтвердить, что они выполнили рекомендации, перечисленные выше халат или халат, нося только трусы и, при необходимости, тонкие носки. Тонкая простыня может быть помещена на предметы для тепла.
Все рентгеноконтрастные объекты должны быть удалены из зоны сканирования.
Техника
Интерпретация результатов
Минеральная плотность костей является стандартом измерения для диагностики остеопороза и оценки риска переломов. Инструмент оценки риска переломов (FRAX) использует клинические факторы риска, исключая показатель МПК, для выявления лиц с риском развития остеопороза или переломов. FRAX был введен в 2008 году Всемирной организацией здравоохранения и используется для расчета вероятности перелома в течение десяти лет.
Инструмент оценки риска переломов (FRAX) использует клинические факторы риска, исключая показатель МПК, для выявления лиц с риском развития остеопороза или переломов. FRAX был введен в 2008 году Всемирной организацией здравоохранения и используется для расчета вероятности перелома в течение десяти лет.
Факторами клинического риска, включенными в FRAX, являются возраст, пол, раса, рост, вес, индекс массы тела, переломы в анамнезе, перелом бедра у родителей в анамнезе, использование пероральных глюкокортикоидов, ревматоидный артрит и другие вторичные причины остеопороза, курение и употребление алкоголя – три или более порций в день. Географический регион также учитывается при расчете.
В Соединенных Штатах Национальный фонд остеопороза рекомендует использовать FRAX для расчета риска переломов у пациентов с Т-показателем от -1,0 до -2,5 в позвоночнике, шейке бедра или в области бедра в целом.
Лицензированный радиолог интерпретирует снимки и определяет Т-показатель для оценки стандартного отклонения среднего значения от эталонной популяции и средней минеральной плотности костей пациента. Всемирная организация здравоохранения (ВОЗ) определяет Т-баллы следующим образом:
Всемирная организация здравоохранения (ВОЗ) определяет Т-баллы следующим образом:
Больше или равно -1,0: норма
Менее -1,0 до больше -2,5: остеопения
Меньше или равно -2,5: остеопороз
Меньше или равно -2,5 плюс хрупкий перелом: тяжелый остеопороз
Осложнения
Осложнения, связанные с процедурой, не рассматриваются. Доза облучения сопоставима со стандартным радиационным фоном.
Клиническое значение
DEXA-визуализация выполняет контрольную роль в оценке остеопороза, поскольку Международное общество клинической денситометрии, Целевая группа профилактических служб США и Национальный фонд остеопороза рекомендуют всем женщинам старше 65 лет принимать минералы костной ткани. оценивается плотность. Он считается золотым стандартом диагностики остеопороза и прогнозирования риска переломов с помощью таких алгоритмов, как инструмент оценки риска переломов. Несмотря на то, что визуализация DEXA имеет превосходную заявленную точность и прецизионность, следует уделить внимание сравнению результатов, полученных на разных приборах от разных производителей, если не была обеспечена перекрестная калибровка. Оценка первичного и вторичного остеопороза не может быть прояснена с помощью визуализации DEXA. Это было продемонстрировано Танненбаумом и его коллегами, когда у 55 из 173 женщин с диагнозом первичного остеопороза была обнаружена вторичная причина с гиперкальциурией, мальабсорбцией, гиперпаратиреозом и дефицитом витамина D. Визуализация DEXA является лучшим клиническим инструментом для оценки минеральной плотности костей при оценке остеопороза, и ее достоверность очевидна, учитывая ее повсеместное распространение среди международных руководств.
Оценка первичного и вторичного остеопороза не может быть прояснена с помощью визуализации DEXA. Это было продемонстрировано Танненбаумом и его коллегами, когда у 55 из 173 женщин с диагнозом первичного остеопороза была обнаружена вторичная причина с гиперкальциурией, мальабсорбцией, гиперпаратиреозом и дефицитом витамина D. Визуализация DEXA является лучшим клиническим инструментом для оценки минеральной плотности костей при оценке остеопороза, и ее достоверность очевидна, учитывая ее повсеместное распространение среди международных руководств.
Улучшение результатов работы команды здравоохранения
Важно, чтобы команда здравоохранения работала вместе, чтобы обеспечить назначение соответствующего теста DEXA и его правильное выполнение. В соответствии с критериями соответствия ACR остеопорозу и минеральной плотности костной ткани, существуют определенные случаи, когда количественная КТ (ККТ) считается более эффективной, чем DEXA. К ним относятся: 1. Экстремальный рост (т. е. очень крупные и очень маленькие пациенты) 2. Пациенты с обширным дегенеративным заболеванием позвоночника 3. Пациенты с тяжелым ожирением (индекс массы тела > 35 кг/м2). 4. Клинический сценарий, требующий повышенной чувствительности к небольшим изменениям плотности трабекулярной кости (мониторинг лечения паратиреоидным гормоном и глюкокортикоидами). [1]
е. очень крупные и очень маленькие пациенты) 2. Пациенты с обширным дегенеративным заболеванием позвоночника 3. Пациенты с тяжелым ожирением (индекс массы тела > 35 кг/м2). 4. Клинический сценарий, требующий повышенной чувствительности к небольшим изменениям плотности трабекулярной кости (мониторинг лечения паратиреоидным гормоном и глюкокортикоидами). [1]
Ловушки в DEXA распространены, и ошибки могут быть классифицированы как позиционирование пациента, анализ данных, артефакты и/или демографические данные. Структурные изменения, такие как остеофиты, кальцификация или переломы, чаще встречаются в поясничном отделе позвоночника, чем в проксимальном отделе бедренной кости [2], и потенциально определяют искусственное увеличение МПК. [3] Позиционирование пациента может привести к отсутствию важных анатомических областей, а чрезмерная внутренняя или внешняя ротация проксимального отдела бедренной кости может привести к существенным изменениям значений МПК. [4] Артефакты (например, части бюстгальтеров, хирургические зажимы, кольца для пупка, сосудистые протезы) могут изменить конечную МПК, что приведет к завышению оценки, если металл включен в интересующую область, или к занижению, если она находится за пределами области интереса. [5] Ошибки в демографических данных важны, поскольку t-показатель коррелирует с эталонными группами населения по полу и расе. Некоторых ловушек можно избежать; тем не менее, некоторые из них, возможно, просто должны наблюдаться и учитываться для лечения пациента командой медицинских специалистов.
[5] Ошибки в демографических данных важны, поскольку t-показатель коррелирует с эталонными группами населения по полу и расе. Некоторых ловушек можно избежать; тем не менее, некоторые из них, возможно, просто должны наблюдаться и учитываться для лечения пациента командой медицинских специалистов.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Группа экспертов по визуализации опорно-двигательного аппарата: Ward RJ, Roberts CC, Bencardino JT, Arnold E, Baccei SJ, Cassidy RC, Chang EY, Fox MG, Greenspan BS, Gyftopoulos, Gyftopoulos М.Г., Минц Д.Н., Ньюман Дж.С., Рейтман С., Розенберг З.С., Шах Н.А., Смолл К.М., Вайсман Б.Н. Критерии соответствия ACR ® Остеопороз и минеральная плотность костей. J Am Coll Radiol. 2017 Май; 14 (5S): S189-S202. [PubMed: 28473075]
- 2.
Гарг М.


