9 главных причин боли в пояснице
Около 80% взрослых хотя бы раз в жизни сталкивались с болью в пояснице. Она в одинаковой степени поражает как мужчин, так и женщин. Боль проявляется по-разному: от тупой и постоянной, до внезапной, но очень острой, которая на время выводит из строя. Внезапная боль внизу спины появляется после полученной травмы или подъема тяжелого предмета. Если рассматривать хроническую боль, то часто она проявляется из-за возрастных изменений в позвоночнике. В этой статье мы рассмотрим главные причины боли в пояснице.
В поясничный отдел позвоночника входит 5 позвонков (L1-L5), которые удерживают большую часть верхней массы тела. Пространство между позвонками заполнено круглыми эластичными подушечками – межпозвонковыми дисками. Они действуют как амортизаторы, поглощая нагрузки и смягчая их воздействие на позвоночник.
Связки удерживают позвонки на месте, а сухожилия прикрепляют к ним мышцы. Внутри позвоночного столба расположена 31 пара нервов, которые контролируют наши движения и передают сигналы из всех частей тела в головной мозг.
В большинстве случаев боль имеет механическое происхождение. Далее мы рассмотрим самые распространенные её причины:
- Растяжение или разрыв связок, сухожилий и мышц является самой распространённой причиной острой боли в пояснице. Они появляются после скручивания позвоночника, неправильного поднимания предметов, поднимания чего-то очень тяжелого или чрезмерного натяжения связок, сухожилий и мышц. Все это также провоцирует болезненные спазмы в мышцах спины.
- Дегенерация (износ) межпозвонковых дисков – ещё одна из самых распространённых причин боли внизу спины. Она появляется, когда эластичные диски теряют целостность в процессе старения организма. У здоровых людей межпозвонковые диски позволяют нормально сгибать и скручивать туловище. По мере разрушения диски теряют способность амортизировать нагрузки.
- Протрузия дискаили грыжа. Такое происходит после того, как межпозвонковые диски сильно сжимаются, выпячиваются наружу (протрузия) или разрываются (грыжа).
- Радикулопатия. Это состояние, вызванное компрессией, воспалением и/или травмой корешка спинномозгового нерва. Давление на нерв провоцирует боль в пояснице, а также онемение или ощущение покалывания. Эти симптомы распространяются по тем участкам тела, которые иннервируются выходящим из корешка нервом. Также радикулопатия возникает из-за сдавливания нервного корешка при стенозе позвоночного канала, выпячивании или разрыве межпозвонкового диска.
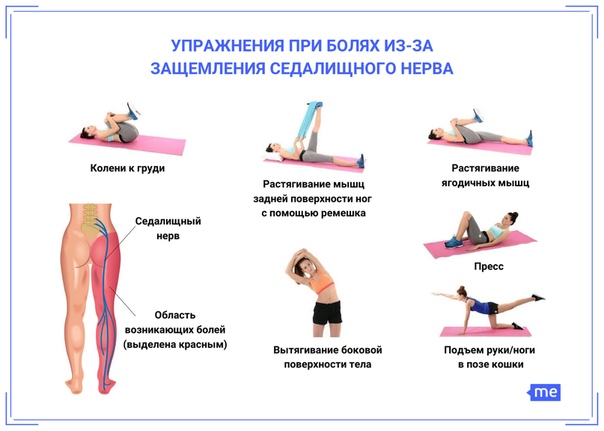
- Ишиас – одна из форм радикулопатии, которая развивается из-за сдавливания седалищного нерва. Это крупный нерв, который проходит через ягодицы и простирается вниз по задней поверхности ноги – до самой пятки. Сдавливание седалищного нерва вызывает стреляющую или жгучую боль в пояснице, которая сочетается с болью в ягодицах и одной ноге. В самых тяжелых случаях, когда нерв зажимается между диском и прилегающей к нему костью, беспокоит не только боль, но и онемение, а также слабость в ноге.
 Это происходит по причине нарушения передачи нервных сигналов. В редких случаях нерв или его корешок зажимается из-за образовавшейся кисты или опухоли.
Это происходит по причине нарушения передачи нервных сигналов. В редких случаях нерв или его корешок зажимается из-за образовавшейся кисты или опухоли. - Дегенеративный спондилолистез – это состояние, при котором позвонки «выпадают» из своего места и зажимают выходящие из позвоночного столба нервы.
- Травмы, например, из-за занятий спортом, автомобильной аварии или падения. Травмы – это источник растяжений или разрывов связок, мышц и сухожилий. Также они приводят к чрезмерному сжатию позвоночника, что в свою очередь вызывает протрузию или грыжу дисков.
- Стеноз позвоночного канала – это сужение просвета, которое создает усиленное давление на спинной мозг и нервы. В результате при ходьбе появляется боль или онемение. Со временем стеноз приводит к слабости и потере чувствительности в ногах.
- Сколиоз и другой скелетный дисбаланс. Сколиоз – это боковое искривление позвоночника, которое обычно не вызывает боли до наступления среднего возраста.
 Другое распространённое нарушение – гиперлордоз, при котором наблюдается чрезмерный прогиб позвоночника в пояснице.
Другое распространённое нарушение – гиперлордоз, при котором наблюдается чрезмерный прогиб позвоночника в пояснице.
Кто больше остальных рискует столкнуться с болью в пояснице?
Несколько факторов увеличивают шансы столкнуться с этой проблемой. Среди них:
- Возраст – впервые боль атакует в возрасте 30-50 лет. Из-за остеопороза с возрастом теряется сила костей, что приводит к переломам, а также снижению тонуса и эластичности мышц. Межпозвонковые диски начинают терять жидкость и гибкость, что в свою очередь ухудшает их способность к амортизации нагрузок. Риск развития стеноза позвоночного канала так же возрастает с возрастом.
- Низкий уровень двигательной активности – слабые мышцы живота и спины могут неправильно поддерживать позвоночник. В этом виноват сидячий образ жизни и отсутствие тренировок на укрепление мышц. Особенно часто страдают люди, которые целую неделю проводят без движения, а на выходных пытаются наверстать упущенное и тренируются слишком тяжело.
 Значительно реже с болью внизу спины сталкиваются люди, которые тренируются с умеренной интенсивностью, но большую часть дней недели. Исследования показывают, что низкоинтенсивные аэробные тренировки полезны для поддержания целостности межпозвонковых дисков.
Значительно реже с болью внизу спины сталкиваются люди, которые тренируются с умеренной интенсивностью, но большую часть дней недели. Исследования показывают, что низкоинтенсивные аэробные тренировки полезны для поддержания целостности межпозвонковых дисков. - Беременность – очень часто боль в пояснице появляется у будущих мам. Всему виной – структурные изменения в области таза и перераспределение веса. Радует одно – после родов боль проходит почти у всех.
- Набор веса – наличие лишнего веса, ожирение или просто резкий набор килограмм создает нагрузку на спину и приводит к болям в пояснице.
- Наследственная предрасположенность. Одна из разновидностей артрита – анкилозирующий спондилоартрит, часто передается по наследству. При этом заболевании суставы позвонков срастаются, из-за чего появляется боль, а также снижение подвижности в позвоночнике.
- Специфика трудовой деятельности.
 Если ваша работа связана с подниманием, толканием или вытягиванием тяжестей, вы рискуете получить травму или боль внизу спины. Особенно опасны перемещения тяжестей, при которых позвоночник скручивается или вибрирует. Малоактивная работа так же повышает риски столкнуться с болью. Особенно страдают те, кто не следит за осанкой или весь день сидит на стуле с неподходящей спинкой.
Если ваша работа связана с подниманием, толканием или вытягиванием тяжестей, вы рискуете получить травму или боль внизу спины. Особенно опасны перемещения тяжестей, при которых позвоночник скручивается или вибрирует. Малоактивная работа так же повышает риски столкнуться с болью. Особенно страдают те, кто не следит за осанкой или весь день сидит на стуле с неподходящей спинкой.
Особняком стоит проблема перегрузки школьников учебниками и принадлежностями, которые они носят в рюкзаке. Эксперты из Американской академии ортопедических хирургов отмечают, что максимальный вес рюкзака должен составлять не более 15-20% от веса ребенка.
Лечение боли в пояснице
Стратегия лечения будет зависеть от того, какая именно боль беспокоит – кратковременная острая или хроническая. Самые применяемые методы борьбы с болью включают:
Прикладывание теплых или холодных компрессов
Компрессы применяют для облегчения болей и уменьшения воспаления. Их можно использовать при любых болях в пояснице – и острых, и хронических. Компрессы не лечат первопричину, а лишь помогают ослабить боль и улучшить подвижность в суставах.
Их можно использовать при любых болях в пояснице – и острых, и хронических. Компрессы не лечат первопричину, а лишь помогают ослабить боль и улучшить подвижность в суставах.
Поддержание двигательной активности
Постельный режим должен быть сведен к минимуму. Необходимо выполнять упражнения на растяжку и поддерживать нормальную двигательную активность, избегая движений, которые усиливают боль. Исследования показывают, что поддержание активности после появления боли в пояснице помогает поддерживать гибкость. Более того, постельный режим может даже усилить боль и привести к вторичным осложнениям. К ним относят депрессию, снижение тонуса мышц, а также образование сгустков крови в ногах.
Силовые тренировки (помимо привычной двигательной активности) не рекомендуются при острых болях. Они могут рассматриваться в качестве эффективного средства для ускоренного восстановления при хронических болях в пояснице.
Поддержание и увеличение силы мышц спины и живота особенно важно для людей, которые страдают от скелетно-мышечного дисбаланса (сколиоза, гиперлордоза). Для исправления осанки и мышечного дисбаланса необходимо обратиться к ортопеду-травматологу. Врач разработает комплекс упражнений, который поможет скорректировать эти нарушения.
Кстати, исследования показывают, что занятия йогой так же помогают облегчить болевые ощущения.
Медикаментозное лечение боли в пояснице
В зависимости от тяжести состояния врачи назначают один или несколько препаратов:
- Обезболивающие – для снятия болей.
- Нестероидные противовоспалительные препараты (НПВП) – для облегчения болей и снятия воспаления.
- Противосудорожные лекарства, которые назначают для лечения судорог, могут быть полезны для больных радикулопатией.
- Трициклические антидепрессанты и ингибиторы обратного захвата серотонина и норэпинефрина назначают при хронических болях.
 Хотя их эффективность для лечения боли в пояснице так и не доказана.
Хотя их эффективность для лечения боли в пояснице так и не доказана. - Кремы и спреи – для охлаждения или согревания.
Хирургическое вмешательство рекомендуется только в том случае, если обнаруживается прогрессирующее повреждение нерва или структурные изменения в позвоночнике.
Когда нужно обращаться к врачу?
Немедленно идите к врачу, если боль очень сильная и:
- Появилась после падения, травмы или удара по спине,
- Усиливается во время отдыха или ночью,
- Усиливается во время кашля или мочеиспускания,
- Распространяется в одну или обе ноги,
- Сопровождается слабостью, онемением или покалыванием в одной или обеих ногах,
- Сопровождается повышением температуры или необъяснимой потерей веса,
- Сопровождается болью или ощущением пульсации в животе,
- Сопровождается неспособностью контролировать акт мочеиспускания или дефекации.
Не стоит ждать, пока боль в пояснице станет настолько сильной, что вы будете готовы на всё. Лучше обращайтесь к ортопеду-травматологу клиники Персомед.
Лучше обращайтесь к ортопеду-травматологу клиники Персомед.
Источники:
- Low Back Pain Fact Sheet, National Institute of Neurological Disorders and Stroke,
- Low Back Pain, American Academy of Orthopaedic Surgeons,
- Low back pain, Mayo Clinic,
- A Visual Guide to Low Back Pain, WebMD.
Больв спине
боль в пояснице
ортопед
травматолог
Если болит живот
Боль в животе является чрезвычайно распространенным симптомом и знакома каждому человеку. Боль в животе возникает из-за раздражения чувствительных окончаний оболочки внутренних органов.Очень важно своевременно диагностировать заболевания, угрожающие жизни и требующие неотложного хирургического вмешательства. В клинической практике эти состояния обозначают термином «острый живот». Характер боли может быть следствием самых разнообразных заболеваний. Характер боли в животе во многом определяется причиной боли.
|
Характер боли в животе |
Возможные причины боли в животе |
Как поступить? | |
|---|---|---|---|
|
Резкие боли в животе
|
Резкие боли в животе: острая кишечная инфекция, отравление, аппендицит, кишечная непроходимость |
Как можно скорее вызвать скорую помощь.
Категорически запрещается прием слабительных средств
Нельзя давать есть и пить!
|
|
|
Острая, режущая, нестерпимая боль в боку |
Острая боль в правом боку живота: Если боль отдает вверх в плечо или шею – острый холецистит или печеночная колика.
Если боль отдает вниз живота, в область половых органов –почечная колика.
Если сильная боль располагается в низу – возможно острый аппендицит
Острые крутящие боли в животе, которые стихают после дефекации и сопровождаются поносом (без крови) – синдром раздраженного кишечника Периодические боли в животе справа или слева ассоциированные с кровянистым поносом – болезнь Крона или язвенный колит
Острая боль в левом боку живота: почечная колика, инфаркт или разрыв селезенки |
||
|
Тянущие или тупые боли в низу живота |
Тянущие боли в низу живота справа или слева у женщин: сальпингоофорит,внематочная беременность воспаление маточных труб или яичников (тянущие боли в низу живота (по центру) отдающие в половые органы у мужчин и у женщин: цистит, уретрит.
Тянущие боли в низу живота у мужчин: простатит, везикулит (воспаление семенных пузырьков). |
Как можно скорее вызвать скорую помощь.
Категорически запрещается прием слабительных средств
Нельзя давать есть и пить!
|
|
|
Боли в пояснице и в животе |
Острые или тупые боли в пояснице и в животе у мужчин и женщин: пиелонефрит, гломерулонефрит, опухоли почек, мочекаменная болезнь. |
||
|
Постоянная боль в подложечной области, которая отдает в плечи и лопатки и имеетопоясывающий характер, многократная рвота, не приносящей облегчения, живот вздут и напряжен)
|
Постоянная боль в подложечной области – острый панкреатит (воспаление поджелудочной железы) |
||
|
Боль возникает внезапно, “как от удара кинжалом в живот» |
Боль, “как от удара кинжалом в живот»- прободная язва желудка, двенадцатиперстной кишки
|
Категорически запрещается прием слабительных средств
Нельзя давать есть и пить!
Как можно скорее вызвать скорую помощь.
|
|
НЕОБХОДИМО ПОМНИТЬ!
- При болях в животе, особенно сильно выраженных, очень опасно и нельзя ни в коем случае принимать наугад обезболивающие препараты!
- Не следует также использовать грелку, принимать горячую ванну.
- Таблетки только заглушают боль, и тем самым маскируют истинную клиническую картину заболевания.
- Устранив боль, снизив температуру (а многие обезболивающие эффективно снижают и температуру), Вы затрудните врачам постановку точного диагноза, а это может привести к очень серьезным осложнениям, вплоть до летального исхода.
Подготовил: врач-интерн отделения экстренной хирургии Ахмад Ю., фельдшер-валеолог Улащик Т.М.
Как неотложная помощь может помочь при боли в пояснице?
Содержание
- Обзор
- Когда боль в пояснице следует рассматривать как неотложную помощь?
- Чем может помочь служба неотложной помощи
- Что не может сделать неотложная помощь
- Подробности
Большинство из нас в какой-то момент испытывает боль в спине. Острая боль в пояснице чаще всего возникает после подъема чего-либо, случайного падения или длительного сидения. В большинстве случаев это растяжение, перенапряжение или мышечный спазм, и его относительно легко лечить.
Острая боль в пояснице чаще всего возникает после подъема чего-либо, случайного падения или длительного сидения. В большинстве случаев это растяжение, перенапряжение или мышечный спазм, и его относительно легко лечить.
Боль в пояснице является частой причиной обращения за медицинской помощью. Это может быть достаточно болезненным, чтобы лечить его как неотложную помощь, а не ждать встречи с вашим основным лечащим врачом. безрецептурные обезболивающие. Постельный режим не рекомендуется, а не , так как это часто может привести к скованности и замедлению восстановления.
Боль в пояснице следует рассматривать как неотложное состояние, если она сочетается с: сильной болью в животе, необъяснимой потерей веса, необъяснимой лихорадкой, потерей контроля над кишечником или мочевым пузырем или неспособностью двигать одной ногой.² ³
Любой из них может указывать на то, что происходит что-то более серьезное, и в этих случаях вам следует обратиться в отделение неотложной помощи. В противном случае лучше всего принимать обезболивающие, избегать физических нагрузок и обращаться к лечащему врачу, если боль длится более недели.
В противном случае лучше всего принимать обезболивающие, избегать физических нагрузок и обращаться к лечащему врачу, если боль длится более недели.
Тем не менее, неотложная помощь является хорошим вариантом, если вы испытываете сильную боль, из-за которой не можете заниматься повседневными делами или спать, НПВП не помогают, а ваш врач занят или недоступен.
Поставщики неотложной медицинской помощи находятся на ступень ниже обращения в отделение неотложной помощи. Они часто оказывают более дешевую помощь при таких рутинных проблемах, как боль в пояснице. Выберите поставщика неотложной помощи с хорошими отзывами, так как они могут сильно различаться в своих услугах.
Мнение о том, что они хуже и предназначены в первую очередь для людей без страховки, уже не соответствует действительности, но все же многие не аккредитованы. Есть отличные, а также те, которые хотят, чтобы вы вышли за дверь как можно быстрее.
Если нет поставщика неотложной помощи, можно обратиться в отделение неотложной помощи. Однако обратите внимание, что ваша страховка может не покрыть расходы, если они решат, что этого недостаточно для чрезвычайной ситуации.
Однако обратите внимание, что ваша страховка может не покрыть расходы, если они решат, что этого недостаточно для чрезвычайной ситуации.
Поставщик неотложной медицинской помощи может направить вас к специалисту или попросить вас записаться на прием к врачу, когда они будут доступны. Как правило, они оказывают только первую помощь. Тем не менее, хороший поставщик неотложной помощи может поставить вам предварительный диагноз того, что происходит.
Во многих случаях боли в пояснице все, что вам нужно, — это быстрое обследование и, возможно, рецепт на более сильное обезболивающее.
Для лечения болей в пояснице специалист по неотложной помощи:
Просмотрите свою историю болезни
Скорая помощь и поставщики неотложной помощи не имеют доступа к вашему обычному файлу, поэтому будьте готовы предоставить им информацию, которая может показаться несвязанной. Они могут спросить о вашем уровне стресса или общем самочувствии, но это не значит, что они думают, что это «просто тревога».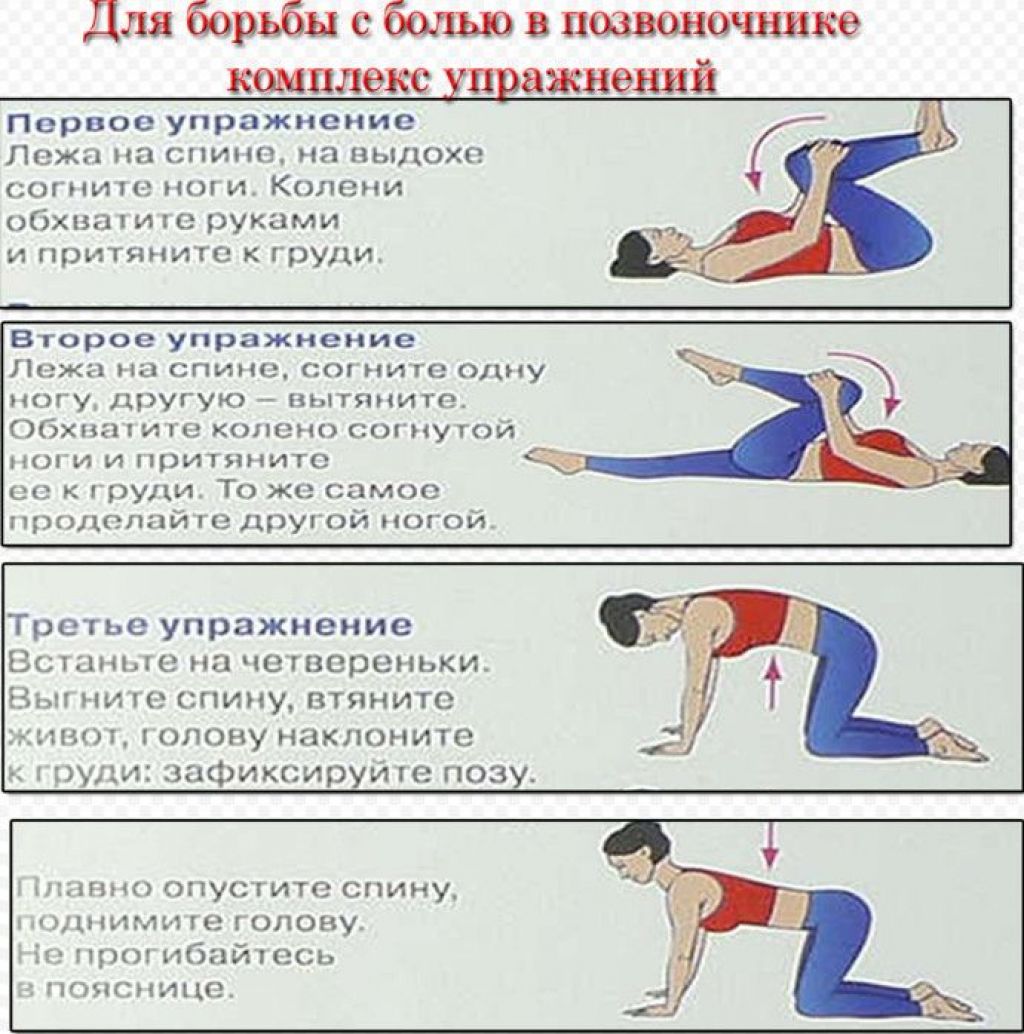 Они спрашивают, потому что напряжение и стресс могут привести к напряжению мышц, что может вызвать боль в спине.
Они спрашивают, потому что напряжение и стресс могут привести к напряжению мышц, что может вызвать боль в спине.
Убедитесь, что они знают, беременны ли вы или можете быть беременны. Гормональные изменения во время беременности иногда могут вызывать боль в пояснице.
Спросите, что вы уже пробовали от боли
Они привыкли иметь дело с людьми, которые пробовали НПВП и пакеты со льдом.
Спросите вас, иррадиирует ли боль в ногу
Как правило, это неправда, если боль не иррадиирует ниже колена.
Проведите медицинский осмотр спины
Они будут искать сыпь (это может означать опоясывающий герпес, также известный как опоясывающий лишай), напряженные или асимметричные мышцы, болезненность и возможность пошевелить спиной. Часто они проводят тест с поднятием прямой ноги, который может выявить грыжу межпозвоночного диска.
Поставят предварительный диагноз и порекомендуют начальное лечение. Если НПВП недостаточно, они могут добавить рецептурный миорелаксант.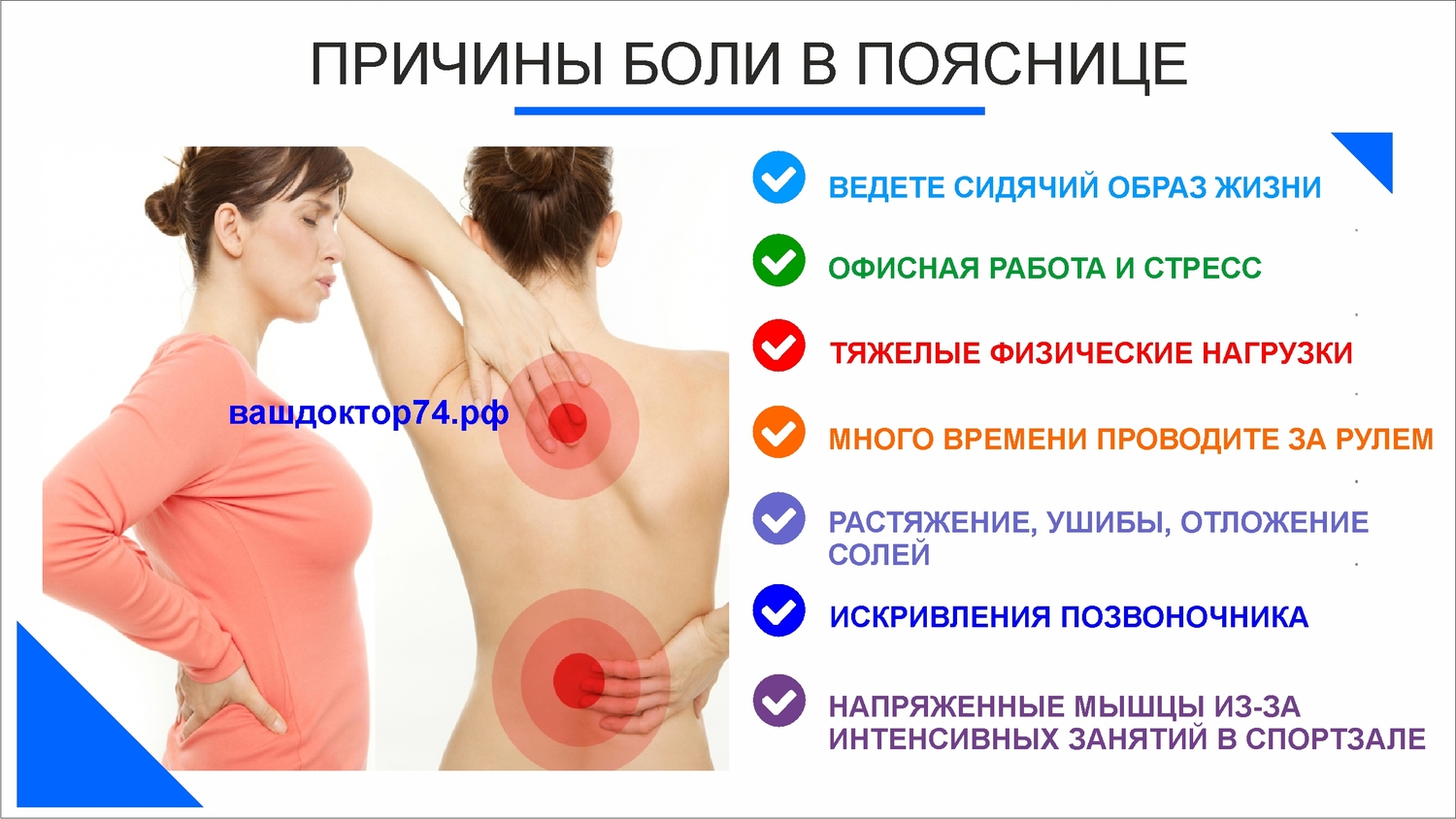 Если ваша боль в спине не проходит или если они подозревают, что что-то нуждается в дальнейшем лечении, они отправят вас обратно к врачу.
Если ваша боль в спине не проходит или если они подозревают, что что-то нуждается в дальнейшем лечении, они отправят вас обратно к врачу.
Вы должны сообщить своему врачу о любом лечении, которое вы получали в центре неотложной помощи. Скорее всего, никакой информации из центра они не получат. Убедитесь, что сообщите своему врачу, если он, например, даст вам обезболивающее, которое вызвало неприятные побочные эффекты.
Не забудьте взять с собой страховую карту, список лекарств и контактную информацию вашего врача.
Обратите внимание, что неотложная помощь не является отделением неотложной помощи. Иногда возникает путаница между центрами неотложной помощи и автономными центрами неотложной помощи. Они направят вас к одному из них или поместят вас в больницу, если это необходимо. В некоторых центрах неотложной помощи нет врачей, но они могут выписать обезболивающие и другие лекарства.
При болях в пояснице лучше всего найти центр неотложной помощи с настоящим врачом, если это возможно.
Есть учреждения неотложной помощи, которые находятся дальше от больниц, что усложняет ситуацию, если вам нужна госпитализация. Точно так же центры неотложной медицинской помощи по закону не обязаны лечить вас, если вы не можете заплатить. Еще до того, как вы обратитесь к врачу, некоторые ожидают, что у вас будут деньги, чтобы они знали, что вы можете позволить себе лечение.
Кроме того, учреждения неотложной помощи не предназначены для замены вашего врача. Они помогут на короткое время, но вам следует обратиться к врачу, если боль в спине не проходит.
Некоторые люди пытаются использовать эти учреждения для оказания первичной медико-санитарной помощи, но это не то, для чего они предназначены. Они предназначены для того, чтобы снять нагрузку с отделений неотложной помощи, откачивая людей, которым требуется немедленная медицинская помощь, но которым не грозит смерть, инвалидность или другие серьезные неблагоприятные последствия.
Боль в пояснице в большинстве случаев вызвана мышечными спазмами или растяжениями и проходит сама по себе. Если ваша боль мешает вашей повседневной деятельности, и вы не можете записаться на прием к врачу, центр неотложной помощи может дать вам быстрое облегчение и предварительный диагноз. Тем не менее, вам следует обратиться прямо в отделение неотложной помощи, если у вас есть симптомы, указывающие на реальную неотложную помощь, такие как потеря контроля над мочевым пузырем или кишечником.
Если ваша боль мешает вашей повседневной деятельности, и вы не можете записаться на прием к врачу, центр неотложной помощи может дать вам быстрое облегчение и предварительный диагноз. Тем не менее, вам следует обратиться прямо в отделение неотложной помощи, если у вас есть симптомы, указывающие на реальную неотложную помощь, такие как потеря контроля над мочевым пузырем или кишечником.
Боль в пояснице, из-за которой невозможно стоять прямо
Боль в спине — неприятное явление, от которого время от времени страдают многие взрослые. В большинстве случаев причиной является явная травма связок или мышц нижней части спины. Этот тип травмы может быть чрезвычайно болезненным, но также может быть временным, если не произошло серьезного повреждения.
Боль в пояснице, которая мешает человеку стоять прямо, может быть особенно разрушительной. К счастью, правильный уход и физиотерапия могут помочь людям быстро восстановиться после незначительных травм. Для людей с более серьезными случаями болей в пояснице, даже если может потребоваться хирургическое вмешательство, врачи по-прежнему настоятельно рекомендуют физиотерапию из-за положительных результатов. Тем не менее, первый шаг включает в себя определение причины болей в пояснице, поскольку это может помочь врачу определить наилучшую линию лечения.
Тем не менее, первый шаг включает в себя определение причины болей в пояснице, поскольку это может помочь врачу определить наилучшую линию лечения.
Возможные причины болей в пояснице, когда вы не можете стоять прямо
Хотя существует ряд причин, по которым могут развиваться проблемы со спиной, три из наиболее распространенных причин болей в пояснице, из-за которых вам трудно стоять прямо: растяжения или деформации спины, радикулит и грыжа межпозвоночного диска.
Растяжения или деформации спины
Растяжение спины возникает, когда связки или мышцы спины разрываются из-за интенсивной физической нагрузки на спину (например, избыточный вес, повторяющиеся действия). Связки помогают удерживать позвоночные кости (позвонки) вместе, а мышцы обеспечивают поддержку позвоночника. Хотя мышца или связка могут быть напряжены, растяжение связок спины относится к болезненной травме, которая развивается, если связка растягивается ненормальным образом. Оба типа травм могут вызывать сильную боль в пояснице, а в некоторых случаях может быть трудно отличить растяжение от растяжения.
Растяжения и вывихи встречаются довольно часто, особенно у людей, которые совершают резкие повторяющиеся движения или много поднимают, скручивают и сгибают. Тем не менее, малоподвижные люди, которые редко занимаются спортом, также склонны к деформациям или растяжениям спины, потому что мышцы и связки, которые не используются регулярно, становятся слабыми. Соответственно, когда человек, ведущий малоподвижный образ жизни, решает выполнить напряженную деятельность, такую как перемещение мебели или поднятие тяжестей, может произойти внезапная травма спины.
Симптомы растяжения связок или деформации спины включают острую боль в нижней части спины, которая может быть локализована с одной стороны. Из-за боли также может быть трудно наклониться или встать полностью прямо. Кроме того, во время движения или даже во время сна могут возникать эпизодические мышечные спазмы. Спазмы могут создавать твердые, болезненные узлы в спине.
Большинство деформаций или растяжений спины проходят сами по себе через несколько недель, особенно у людей, которые продолжают вести активный образ жизни, выполняя осторожные движения. Если травма серьезная, человек может быть не в состоянии работать в течение короткого периода времени или ему может потребоваться переназначение, если его рабочие обязанности требуют подъема тяжестей, повторяющихся действий или других напряженных движений. Кроме того, людям, получившим травмы такого типа, часто может быть полезна работа с физиотерапевтом, который может продемонстрировать безопасные методы подъема тяжестей и силовых тренировок, которые снижают риск возникновения проблем со спиной.
Если травма серьезная, человек может быть не в состоянии работать в течение короткого периода времени или ему может потребоваться переназначение, если его рабочие обязанности требуют подъема тяжестей, повторяющихся действий или других напряженных движений. Кроме того, людям, получившим травмы такого типа, часто может быть полезна работа с физиотерапевтом, который может продемонстрировать безопасные методы подъема тяжестей и силовых тренировок, которые снижают риск возникновения проблем со спиной.
Ишиас
Ишиас характеризуется сильной болью, которая является результатом воспаления седалищного нерва. Обычно он развивается, когда нервы в нижней части позвоночника сжимаются (сдавливаются). Седалищный нерв легко поражается, потому что это самый длинный и широкий нерв в организме. Он расположен в нижней части спины и простирается вниз по бедрам, ягодицам и ногам. Боль, связанная с ишиасом, может быть легкой, умеренной или сильной. Из-за длины седалищного нерва боль обычно ощущается во всей нижней части тела.
Хотя считается, что сдавление нерва является основной причиной ишиаса, оно также связано с мышечными спазмами. Мышцы, которые склонны к спазму в результате повреждения седалищного нерва, являются более крупными мышцами в нижней части спины. Спазмы легко ощущаются из-за большого размера этих мышц. Болезненный мышечный спазм может помешать человеку встать полностью прямо или заставить спину оставаться в согнутом положении до тех пор, пока спазм не прекратится.
Ишиас часто является симптомом другой проблемы со здоровьем, вызывающей раздражение седалищного нерва. Например, ишиас обычно развивается из-за разрыва, выпячивания или грыжи межпозвонкового диска, который сдавливает седалищный нерв. Хотя основная причина ишиаса может быть разной, часто наблюдаются следующие признаки:
- Мышечная слабость в спине или ногах
- Острая боль, отдающая в нижнюю часть спины, бедра, ягодицы или ноги
- Боль различной степени выраженности, особенно при движении
- Боль, которая усиливается в положении сидя или стоя в течение длительного времени
- Покалывание, онемение, покалывание или жжение в нижних конечностях
При длительном ишиасе может быть трудно стоять, ходить или даже работать, если не принять надлежащих мер.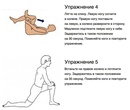 Несколько полезных подходов, которые могут быть рекомендованы физиотерапевтом для лечения ишиаса, включают: силовые упражнения, методы терапевтической растяжки, горячую и холодную терапию и безрецептурные обезболивающие.
Несколько полезных подходов, которые могут быть рекомендованы физиотерапевтом для лечения ишиаса, включают: силовые упражнения, методы терапевтической растяжки, горячую и холодную терапию и безрецептурные обезболивающие.
Грыжа диска
Грыжа диска, также известная как выпячивание, выпячивание или разрыв диска, развивается, когда густая гелеобразная жидкость внутри диска выпячивается через разрыв в защитном внешнем слое диска. Это может привести к сильной боли, потому что выпуклость оказывает давление на спинной мозг и нервы в нижней части спины. Вещества, которые выделяются из разорванного диска, также содержат раздражители, которые еще больше усугубляют воспаленные нервы.
Разрыв диска может произойти в любом месте вдоль позвоночника, но чаще всего боль возникает в нижней части позвоночника. Это состояние также связано с хронической болью в пояснице и ишиасом. Боль, которая может возникнуть из-за грыжи или разрыва диска, обычно распространяется от спины к бедрам, ягодицам, бедрам и икрам, особенно после сидения.
Дискомфорт, связанный с грыжей межпозвонкового диска, обычно усиливается во время активности, хотя может уменьшаться, когда человек отдыхает. Дискомфорт также часто мешает стоять прямо. Даже незначительные движения, такие как чихание, кашель или сидячее положение, могут усугубить симптомы, оказывая избыточное давление на защемленные нервы. Помимо того, что вам трудно передвигаться или стоять прямо, грыжа межпозвоночного диска может вызвать онемение или покалывание. Мышцы в пораженной области спины также могут стать слабыми.
Определенные факторы повышают риск развития грыжи диска. К ним относятся вождение на дальние расстояния, малоподвижный образ жизни, курение, ожирение или избыточный вес, неправильный подъем предметов или выполнение повторяющихся движений, которые могут напрягать позвоночник. Люди, которые сталкиваются с этой проблемой, обычно хорошо реагируют на физиотерапию и могут заметить улучшение после нескольких недель лечения.
Спинальный стеноз
Спинальный стеноз, который является еще одной причиной ишиаса, описывается как сужение пространства, в котором расположены нервные корешки (фораминальный стеноз), или давление, оказываемое на спинной мозг из-за сужения позвоночника ( стеноз канала).
- Мышечная слабость в ногах
- Колющая боль, распространяющаяся по ногам
- Онемение или покалывание в пояснице, ногах или ягодицах
Стеноз может быть вызван артритом, старением, травмой позвоночника, дегенеративными изменениями диска или тела позвонка или спондилолистезом (смещение позвонка вперед). Если это состояние не лечить должным образом, оно может привести к проблемам с мочевым пузырем или кишечником, а также к сексуальной дисфункции.
Дополнительные проблемы со здоровьем, такие как постуральный стресс, остеохондроз и поясничный (поясничный) артрит, также могут вызывать изнурительную боль в спине, которая мешает людям стоять прямо. Тем не менее, травмы спины (например, растяжения связок, напряжения), радикулит, грыжа межпозвоночного диска или стеноз позвоночника являются распространенными причинами этого конкретного типа болей в спине.
Лечение
НПВП
Несколько стратегий предлагают облегчение и профилактику болей в спине. Одной из первых стратегий, которую часто рекомендуют для облегчения боли, являются нестероидные противовоспалительные препараты (НПВП), такие как аспирин или ибупрофен (Адвил, Мотрин). Тем не менее, НПВП не следует принимать в течение длительного периода времени, так как это увеличивает риск побочных эффектов, включая проблемы с желудочно-кишечным трактом. Людям, которым необходимо принимать НПВП более нескольких дней, чтобы уменьшить боль в спине, следует поговорить с врачом.
Большинство людей с незначительными проблемами со спиной обычно сообщают о значительном облегчении болей в спине примерно через 3-4 недели, а в некоторых случаях выздоровление проходит гораздо быстрее. Людям, которые не замечают никаких улучшений примерно через три дня, у которых развивается лихорадка или наблюдается лишь минимальное облегчение от безрецептурных обезболивающих, следует записаться на прием к врачу, который может провести тщательное обследование.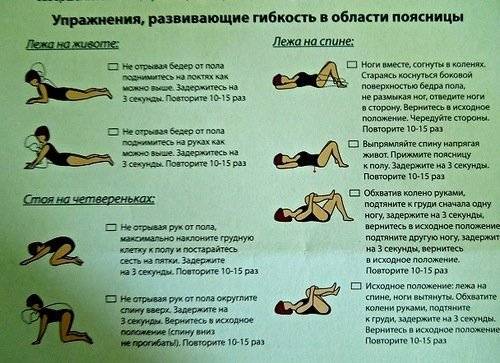
К врачу следует также незамедлительно обратиться, если:
- Серьезная травма вызвала боль в спине
- Боль постепенно усиливается или распространяется по ногам
- Развивается мышечная слабость или онемение в ногах
- Любая потеря контроля над кишечником или мочевым пузырем
Эти признаки указывают на то, что серьезная проблема вызывает проблемы со спиной, особенно если человек не может стоять прямо.
Горячие и холодные компрессы
Другая полезная стратегия включает чередование горячих и холодных компрессов на спину. В частности, пакет со льдом или пакет со льдом, завернутый в ткань, можно приложить к пораженному участку вскоре после начала боли. Холодный компресс можно использовать в течение дня примерно по 20 минут каждый раз. Низкие температуры нацелены на мышечные спазмы, боль, воспаление и отек, замедляя кровообращение.
Когда боль начинает утихать, на спину можно положить грелку на 20 минут, чтобы расслабить и успокоить напряженные мышцы, улучшить гибкость, уменьшить боль и улучшить кровообращение. Улучшенная циркуляция улучшает перенос кислорода и питательных веществ к воспаленным тканям. Усиление кровотока также помогает организму удалять раздражители, которые накапливаются в пораженной области. Это важная часть процесса заживления, поскольку вредные отходы могут усилить воспаление, если они накапливаются.
Улучшенная циркуляция улучшает перенос кислорода и питательных веществ к воспаленным тканям. Усиление кровотока также помогает организму удалять раздражители, которые накапливаются в пораженной области. Это важная часть процесса заживления, поскольку вредные отходы могут усилить воспаление, если они накапливаются.
Физиотерапия
Если НПВП и аппликации горячим-холодным не приносят значительного облегчения, врач может порекомендовать физиотерапию. Терапевтическая рутина направлена на содействие выздоровлению, а также на восстановление подвижности и полного диапазона движений. Это также включает в себя разработку программы, которой можно следовать дома для поддержки долгосрочного улучшения. Терапевт также может следить за прогрессом и корректировать режим, если это будет сочтено необходимым. Хотя эпизоды болей в пояснице часто проходят сами по себе, терапевтические упражнения эффективно устраняют постоянную боль у людей, которые не могут стоять прямо. Строгое соблюдение режима физиотерапии также снижает частоту возникновения и тяжесть болей в пояснице в будущем.
Высококвалифицированный физиотерапевт может использовать мануальную, физическую мобилизацию и мобилизацию мягких тканей в сочетании с упражнениями для спины для лечения деформаций или растяжений, ишиаса, грыжи межпозвоночного диска или других проблем, которые могут вызывать боль в пояснице. К специальным терапевтическим методам относятся:
- Укрепление кора в положении лежа
- Функциональная переподготовка
- Тренировка походки
- Упражнения на разгибание и сгибание спины
- Активный вспомогательный диапазон движения
- Упражнения на укрепление (например, изотонические или изометрические упражнения)
- Мобилизация/манипуляции на суставах позвоночника
- Метод механической диагностики и терапии Маккензи (MDT)
Когда эти упражнения тщательно демонстрируются, они помогают облегчить мучительную боль в пояснице. Терапевтический режим также способствует улучшению физической формы и улучшению общего состояния здоровья, что помогает предотвратить повторение проблем со спиной. Укрепляя слабые мышцы или связки, можно также восстановить правильный баланс и подвижность.
Укрепляя слабые мышцы или связки, можно также восстановить правильный баланс и подвижность.
Кроме того, режим физиотерапии может включать лечебный массаж. Этот конкретный подход более эффективен для некоторых людей с постоянной болью в пояснице, чем одни упражнения. Соответственно, сочетание лечебного массажа, упражнений для спины и обучения профилактическим стратегиям особенно полезно для людей с острой (от 4 до 12 недель) или хронической болью в спине (более 12 недель).
Резюме
Борьба с болью в спине, которая не позволяет человеку стоять прямо, может мешать наслаждаться жизнью или даже заниматься обычной повседневной деятельностью. Понимание потенциальной причины является важным способом обеспечить получение соответствующей формы лечения. Физиотерапевт может провести медицинский осмотр, который должен указать на надлежащий подход к лечению, который может включать направление к врачу, если это необходимо. Помимо поддержки более быстрого выздоровления, соблюдение режима физиотерапии может помочь снизить частоту возникновения эпизодов болей в спине в будущем.




