Спина бифида (расщепление позвоночника) — лечение, симптомы, причины, диагностика
Спина бифида (расщепление позвоночника) – это сложный врожденный дефект развития спинного мозга и и позвоночника. Это — тип открытого дефекта нервной трубки в котором есть аномалия развития задних частей позвоночника, спинного мозга, окружающих нервов и/или заполненного жидкостью мешка, который окружает спинной мозг.
Расщепление позвоночника (спина бифида) — неизлечимое, пожизненное состояние, оказывающее влияние на нервно-мышечные и опорно-двигательные системы.
Этот дефект бывает различным в зависимости от типов и колеблется от средней до тяжелой формы.
Детям с таким дефектом по мере роста организма могут понадобиться корсеты, при тяжелых формах инвалидная коляска.
Лечение в основном направлено на притормаживание деформации и сохранение двигательной активности.
Дефект может встречаться по всей длине позвоночника и может проявляться выпиранием части спинного мозга и окружающих тканей наружу, а не во внутрь. Приблизительно 85 процентов дефектов встречаются в пояснице и 15 процентов в шее и в грудном отделе. Хирургически можно восстановить целостность позвоночного столба, но повреждения нервов восстановить не удается и если они выраженные, то у пациентов бывают различной степени парезы нижних конечностей. Чем выше на позвоночном столбе дефект, тем более тяжелые повреждение нервов и двигательные нарушения (парезы и параличы).
Приблизительно 85 процентов дефектов встречаются в пояснице и 15 процентов в шее и в грудном отделе. Хирургически можно восстановить целостность позвоночного столба, но повреждения нервов восстановить не удается и если они выраженные, то у пациентов бывают различной степени парезы нижних конечностей. Чем выше на позвоночном столбе дефект, тем более тяжелые повреждение нервов и двигательные нарушения (парезы и параличы).
Согласно исследованиям эта аномалия развития встречается в 7 случаях на 10000 новорожденных. Существует несколько типов спина бифида, которые имеют различную степень тяжести.
- Скрытое расщепление позвоночника (spina bifida occulta) — самая умеренная форма, при которой нет явных признаков мальформации и изменения кожных покровов.При этой форме происходит изменение как минимум одного позвонка, но нервы и спинной мозг не выбухают. У ребенка при рождении может быть пятно или впадина в области аномалии. И, как правило, у ребенка не будет симптомов. При этой форме аномалии (также как и при других) может быть аномалия развития спинного мозга, характеризующаяся прикреплением спинного мозга к позвоночнику до конца поясничного отдела, когда в норме спинной мозг заканчивается на уровне первых поясничных позвонков и свободно провисает без прикрепления к позвоночнику.

- Менингоцеле (meningocele) умеренной тяжести аномалия (причем наиболее часто встречающаяся), при которой спинномозговой канал не закрыт должным образом и мягкие мозговые оболочки (мембраны, которые покрывают спинной мозг) выбухают за пределы костных структур позвоночного канала, но сам спинной мозг остается интактным. Кистозная масса покрыта кожей. У большинства детей с менингоцеле сохраняется нормальная функция конечностей,но могут быть частичные парезы или нарушения мочевого пузыря или кишечника. При этой аномалии часто идет недоразвитие спинномозгового тяжа. Почти всем пациентам с такой аномалией необходимо оперативное лечение для того,чтобы закрыть дефект и высвободить спинной мозг.
- Липоменингоцеле — аномалия, при которой жировая ткань прикреплена к спинному мозгу и оказывает на него давление. У детей с такой формой аномалии может не быть серьезных повреждений нервов, но возможны нарушения функции мочевого пузыря и кишечника. В этих случаях тоже нередко применяется оперативное лечение.

- Миеломенингоцеле (myelomeningocele): наиболее тяжелая распространенная форма и ассоциированная с представлением о spina bifida. Спинальный канал не закрыт, и выбухающая масса состоит из мягких мозговых оболочек, патологически измененного спинного мозга и нервов. Кроме того, в этой области кожа тоже недоразвита. У детей с этой формой расщепления спинного мозга полностью или частично наблюдаются парезы ниже дефекта и нарушения функции органов малого таза. Кроме того наблюдаются повреждения нервов и другие патологии.
Симптомы
Cимптомы расщепления позвоночника значительно разнятся, в зависимости от формы и степени тяжести у конкретного ребенка. Например, при рождении:
- При скрытом расщеплении (spina bifida occulta) может не быть никаких очевидных признаков или симптомов — только маленькое пятно, впадина или родимое пятно.
- При менингоцеле (meningocele) будет мешкообразное выпячивание, которое будет располагаться на спине в области позвоночника.
- При миеломенингоцеле (myelomeningocele) тоже будет выпячивание, но с измененными кожными покровами, будет выделение нервов и спинного мозга.
При тяжелом расщеплении позвоночника при локализации в поясничном отделе позвоночника могут быть следующие симптомы: паралич нижних конечностей, нарушение функции мочевого пузыря, кишечника. Кроме того, у таких пациентов, как правило, могут быть и другие аномалии развития :
- Гидроцефалия встречается в 75 процентах случаев миеломенингоцеле и это состояние требует оперативного эндоскопического лечения для того, чтобы восстановить нормальный ток ликворной жидкости или же наложение шунта для оттока избыточной жидкости из головного мозга.
- Аномалия Киари (смещение мозга в верхний шейный позвонок) может вызвать давление на ствол мозга, что может проявляться нарушением речи, глотания и моторными нарушениями в конечностях.
- Недоразвитие спинного мозга Ортопедические проблемы включая сколиоз, кифоз, дисплазию тазобедренных суставов (врожденный вывих), сочетанные деформации, косолапость и т.
 д.
д. - Преждевременное половое развитие (особенно у девочек со spina bifida и гидроцефалией).
- депрессия и другие невротические состояния
- ожирение
- дерматологические проблемы
- аномалии развития мочевыводящих путей.
- заболевания сердца
- проблемы со зрением
Диагностика
Диагностические мероприятия могут быть выполнены во время беременности, чтобы оценить плод на наличие расщепления позвоночника. Они включают:
- Амниоцентез (amniocentesis): процедура, при которой длинную, тонкую иглу вводят через брюшную полость матери в амниотический мешок, чтобы сделать забор небольшого количества амниотической жидкости для экспертизы. Жидкость анализируется для того, чтобы определить наличие или отсутствие открытого дефекта нервной трубки. Хотя анализ очень надежный, но он не позволяет диагностировать маленькие или закрытые дефекты.
- Пренатальное УЗИ : эта методика, как абсолютно безвредная, позволяет неивазивно оценить состояние и визуализировать внутренние органы, сосуды, ткани плода.
- анализы крови: рекомендуется проводить анализы крови между 15 и 20 неделями беременности для всех женщин, у которых ранее не было ребенка с открытым дефектом нервной трубки и у кого нет в семейной истории такого заболевания. Анализ крови на альфа-фетопротеин и другие биохимические показатели позволяют определить насколько высок риск развития аномалии позвоночника.
- При рождении тяжелые случаи расщепления позвоночника очевидны наличием заполненной жидкостью мешком, выбухающем на спине новорожденного. Визуальными индикаторами не тяжелых форм (расщепление позвоночника occulta) могут являться волосатое пятно на коже или впадина вдоль позвоночника. Необычная слабость или недостаточная координации движений в нижних конечностях также предполагают наличие расщепления позвоночника. У детей и взрослых нередко эта аномалия диагностируется при рутинных исследованиях или при необходимости дифференцировать неврологические симптомы с помощью инструментальных методов исследования (МРТ, КТ, рентгенография).
Причины
Во время беременности мозг человека и позвоночный столб начинают формироваться как плоская пластина клеток, которая сворачивается в трубку, названную нервной трубкой. Если вся или часть нервной трубки не в состоянии закрыться, то открытый участок называют открытый дефект нервной трубки. Открытая нервная трубка бывает открыта в 80 процентах случаев, и покрыта костью или кожей в 20 процентах случаев.Причина расщепления позвоночника (spina bifida и другие дефекты) остается неизвестной, но вероятнее всего является следствием комбинации генетических, пищевых и факторов окружающей среды, такими как:
- дефицит фолиевой кислоты (витамин B) в пище матери во время беременности (прием достаточного количества фолиевой кислоты во время беременности может уменьшить риск развития этой аномалии).
- неконтролируемый диабет у матери
- Некоторые медикаменты (антибиотики, противосудорожные).
- Генетический фактор, как правило, имеет значение лишь в 10 процентах случаев.

- Возраст матери
- Какие роды по счету (первенцы больше подвержены риску).
- Социально-экономический статус (дети, родившиеся в более низких социально-экономические семьях, находятся в более высокой группе риска).
- этническое происхождение
- ожирение или чрезмерное потребление алкоголя беременной женщиной
- При воздействие на беременную гипертермии в ранних сроках (сауна, джакузи).
Лечение
Лечение spina bifida возможно сразу после рождения. Если этот дефект диагностирован пренатально, то рекомендуется кесарево сечение для того, чтобы уменьшить возможное повреждение спинного мозга во время прохождения плодом родовых путей. Новорожденным с менингоцеле или миеломенинигоцеле рекомендуется провести оперативное лечение в течение 24 часов после рождения. При такой операции закрывается костный дефект и удается сохранить функцию неповрежденной части спинного мозга. К сожалению, хирургическое лечение не может восстановить функции поврежденных нервов так, как они носят необратимый характер.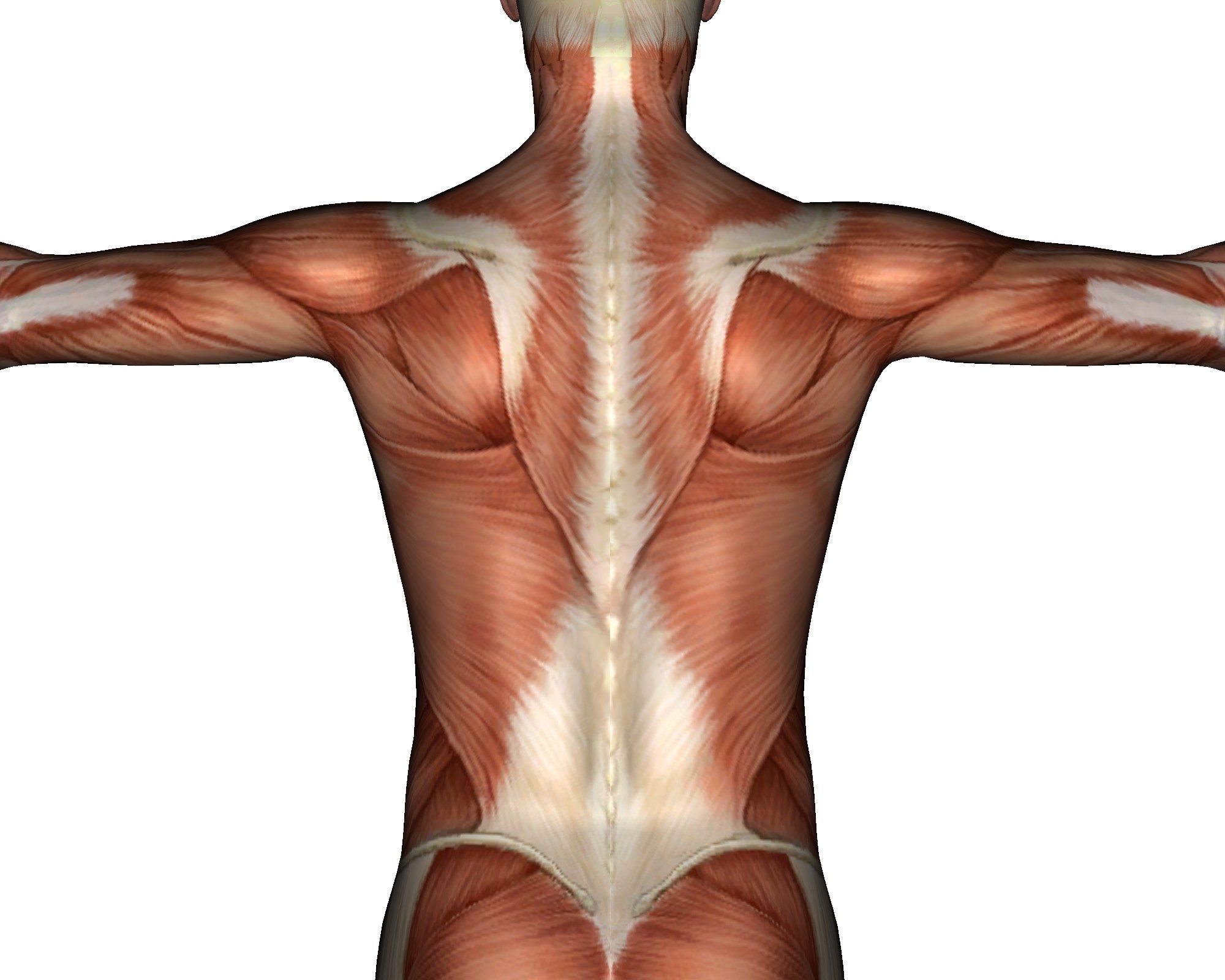
В настоящее время существуют клиники, которые проводят пренатальные операции по закрытию дефекта, но методики пока не нашли широкого применения. Основной же задачей лечения как не тяжелой формы, так и в послеоперационном периоде, является сохранение функций как опорно-двигательного аппарата, так и функции мочевого пузыря и кишечника. При необходимости применяются ортезы, лечебная гимнастика, физиотерапия.
В тех случаях, когда spina bifida обнаруживается случайно при рентгенологическом (МРТ, КТ) исследование необходимо принять меры по уменьшению риска повреждения спинного мозга в том участке позвоночника где есть этот дефект.
Оперативное лечение у взрослых применяется только при наличии осложнений. В основном же лечение у взрослых направлено только на профилактику возможных осложнений (ЛФК, физиотерапия, ношение корсета).
Какой матрас выбрать при болях в спине
Содержание
- Общие правила выбора матраса
- Высокая жесткость матраса
- Низкая жесткость
- Средняя жесткость
- Самые распространенные причины боли в спине
- Какой матрас выбирать при болях в спине различного характера
У человека есть три важных опоры в жизни: семья, сила воли и здоровый позвоночник. Первые две мы можем себе создать, наработать, а третья скрыта внутри нас, и контролировать состояние столпа всего организма бывает проблематично. Часто задумываться о здоровье позвоночника мы начинаем тогда, когда слышим первые «звоночки» о его проблемах.
Первые две мы можем себе создать, наработать, а третья скрыта внутри нас, и контролировать состояние столпа всего организма бывает проблематично. Часто задумываться о здоровье позвоночника мы начинаем тогда, когда слышим первые «звоночки» о его проблемах.
Причины привычного для многих хруста в шее, болей в спине, онемения руки или ноги, «прострела» в пояснице и других неприятных ощущений находятся в позвоночнике, причем в разных его отделах. Во все времена и у богачей, кто по ночам утопал в мягких пышных перинах, и у бедняков, кто спал на жестких лавках, болела по утрам спина, затекала шея, ломило плечи.
Сидячий образ жизни, недостаток физической активности, неполноценный ночной отдых заставляют и наших современников охать от боли в спине. Но 20 век подарил всем роскошный подарок – ортопедический матрас, если правильно подобрать идеальную для себя модель, решатся многие проблемы. Прежде всего, анатомически удобное спальное место станет отличной профилактикой заболеваний позвоночника. А если они уже появились, то поможет облегчить состояние и предотвратить развитие болезни.
А если они уже появились, то поможет облегчить состояние и предотвратить развитие болезни.
Общие правила выбора матраса
Термин «ортопедический» на слуху уже несколько десятилетий. Такой матрас вызывает уважение и доверие, но не каждый таковым действительно является. К сожалению, не существует эталонов и критериев оценки, которые позволили бы сразу определить наличие анатомических свойств и «степень ортопедичности» изделия. Кроме этого, велико значение индивидуальных особенностей каждого человека, а если есть проблемы со здоровьем – нужно учитывать рекомендации доктора.
Покупать ортопедический матрас нужно только у добросовестного изготовителя, поставляющего на рынок продукцию высокого качества.
Среди большого разнообразия моделей ортопедических матрасов нужно подобрать для себя изделие оптимальной жесткости, потому что именно от нее зависит удобство и качество сна. Степеней жесткости три:
Высокая жесткость
Некоторые «знатоки»-остеопаты настойчиво утверждают, что при болях в спине спать нужно исключительно на жестком матрасе, а лучше вообще на широкой доске. Опасное заблуждение спровоцирует обострение болезни, осанку не исправит, да и выспаться нормально не позволит.
Опасное заблуждение спровоцирует обострение болезни, осанку не исправит, да и выспаться нормально не позволит.
Твердая поверхность не поддерживает поясничный отдел, давит на бедра и плечи, вынуждает позвоночник принимать неестественную позу. Головной мозг, получая сигналы о дискомфорте, дает команду мышцам поддерживать тело в максимально правильном положении. От излишнего давления на ткани пережимаются кровеносные сосуды и лишаются способности обеспечивать внутренние органы и мозг кислородом. Полноценно выспаться в таких условиях ни у кого не получится, а позвоночник получит дополнительную нагрузку.
В меру жесткие матрасы рекомендуются подросткам, у которых не завершено формирование скелета, людям с болями в шейном и тазовом отделе позвоночника или любителям спать на животе.
Низкая жесткость
Слишком мягкий матрас тоже не способен обеспечить позвоночнику удобное положение во сне, он сильно прогибается и проявляется картина, подобная предыдущему описанию. Мышцы напряжены во время сна, кровеносная система дополнительно нагружена из-за неправильного положения тела.
Мышцы напряжены во время сна, кровеносная система дополнительно нагружена из-за неправильного положения тела.
Мягкие матрасы показаны пожилым людям, а также тем, у кого есть сосудистые заболевания. Удобно на умеренно мягком изделии будет спать тем, кто имеет проблемы с поясничным отделом позвоночника и кто любит спать на боку.
Средняя жесткость
Такая поверхность позволяет матрасу прогнуться под тяжелыми частями тела – плечами и бедрами, вес тела распределяется равномерно, позвоночник удерживается в удобном, ровном положении. Матрас, повторяющий анатомические контуры тела наиболее приемлем для людей страдающими болями в спине. Он снимает напряжение с проблемных участков позвоночника во время сна, позволяет мышечному корсету расслабиться, не придавливая кровеносное русло.
Полезно на средне-жестких матрасах спать тем, кто имеет заболевания грудного отдела позвоночника, а также сторонникам спать на спине.
Помимо поддержки тела и гарантии комфортного сна качественный ортопедический матрас благотворно влияет на состояние нервной, сердечнососудистой, эндокринной системы, повышает уровень иммунитета.
Самые распространенные причины боли в спине
Сложно найти взрослого человека, у которого не было бы остеохондроза, страдают от него и молодежь, и люди старшего возраста. Причиной 80% всевозможных болей в спине является именно этот коварный недуг. При легкомысленном отношении к симптомам болезни последствия могут быть очень серьезными, 10% пациентов отправляются на операционный стол, всем остальным требуется лечение.
При остеохондрозе перестают нормально функционировать межпозвонковые диски, затем деформируются тела позвонков, связки, суставы. Появиться дегенеративное изменение диска может в любом отделе позвоночного столба. Поскольку наибольшим нагрузкам подвержены шейный и грудной участки, они и страдают в первую очередь. На третьем месте по распространенности стоит поясничный отдел.
Часть неприятных ощущений, характерных для остеохондроза устраняются или облегчаются, если человек подберет для себя правильный ортопедический матрас. С его поддержкой уменьшится стреляющая, ноющая боль после дневных физических нагрузок, снимутся симптомы неврологического характера – напряжение мышц в пораженном болезнью отделе, мурашки или покалывания, нарушение свободы движений.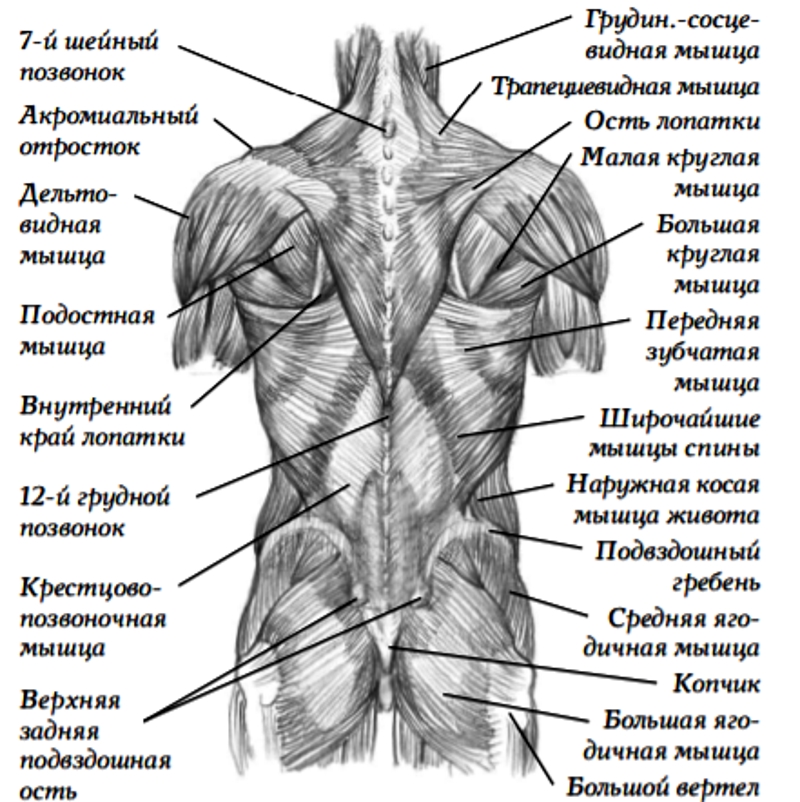
Ортопеды считают, что лучшим вариантом при наличии остеохондрозе станет матрас с блоком независимых пружин средней жесткости, дополненный прослойкой пены мемориформ. Чем больше вес человека, тем большее количество пружин должно приходиться на 1 кв.м.
- Если вес будущего владельца менее 90 кг, достаточно 256 штук на 1 кв.м. Например, как в матрасах PROSON START FIRST M, АСКОНА BALANCE FORMA, PROMTEX-ORIENT SOFT STANDART SIDE и других.
- При весе от 90 до 120 кг лучше приобрести матрас с количеством от 550 пружин на 1 кв.м. Матрас не допустит смещения позвонков во время сна, избавит от дискомфорта.
При более серьезных поражениях или травме в межпозвонковом пространстве образуется грыжа. Причиной тому становится покинувшая правильное физиологическое положение часть диска, расположенного между позвонками. Она сдавливает нервные окончания, которых в позвоночнике очень много. Человек испытывает при этом сильную боль.
Страдающему таким недугом больному, прежде чем покупать анатомический матрас, необходимо посоветоваться с ортопедом. Важно учесть локализацию грыжи и обеспечить телу положение без прогибов во время сна. Правильный ортопедический матрас обеспечит поддержку таза, конечностей, шеи и головы, распределит вес тела в нужном порядке. Смещения дисков во сне не произойдет, болевой синдром устранится.
Важно учесть локализацию грыжи и обеспечить телу положение без прогибов во время сна. Правильный ортопедический матрас обеспечит поддержку таза, конечностей, шеи и головы, распределит вес тела в нужном порядке. Смещения дисков во сне не произойдет, болевой синдром устранится.
При грыжах позвоночника рекомендованы нежесткие матрасы с упругим поддерживающим эффектом. Нельзя пользоваться продавленными изделиями, с пружинами старого типа или зависимыми блоками типа Боннель.
Боли в спине провоцируют и другие проблемы опорно-двигательной системы. Их необходимо учитывать при выборе нового матраса.
Какой матрас выбирать при болях в спине различного характера
Причинами боли служат разные заболевания, и рекомендации подбора матраса тоже отличаются друг от друга. Внимательно отнеситесь в проблеме позвоночника и причине дискомфорта, посетите врача соответствующего профиля, желательно сделать МРТ проблемной зоны и всего позвоночника. Исходя из диагноза и предписаний, выбирайте матрас.
- При остеохондрозе – требуется матрас средней жесткости с блоком независимых пружин. Подойдут изделия из натурального латекса, натурального латекса плюс прослойка из кокосовой койры. Хорошим спальни местом станет кровать, оснащенная бескаркасным матрасом из пены с эффектом памяти (меморикс) и пеной, дополненной прослойкой из натурального материала – косовой койры;
- межпозвоночная грыжа – желателен анатомический матрас с блоком независимых пружин, покрытых пеной меморикс. Он хорошо снимет тонус мышц, поддержит правильную форму позвоночника;
- защемление седалищного нерва (ишиас) вызывает сильную боль в пояснично-крестцовом отделе позвоночника, которая отдает в конечности и распространяется на всю спину. Людям, страдающим от таких приступов, рекомендуется спать на матрасе средней или низкой степени жесткости. Умеренно мягкое изделие из латекса или пены меморикс примет форму тела, устранит напряжение в мышцах, успокоит боль;
- радикулит или радикулопатия вызвана защемлением нервных корешков в нижнем отделе позвоночника.
 Болит область поясницы, затруднены движения, нарушается чувствительность близлежащих тканей. Для облегчения состояния подойдет матрас с независимыми пружинами, причем с большой их плотностью на 1 кв.м. Точечная поддержка будет очень полезна при радикулите;
Болит область поясницы, затруднены движения, нарушается чувствительность близлежащих тканей. Для облегчения состояния подойдет матрас с независимыми пружинами, причем с большой их плотностью на 1 кв.м. Точечная поддержка будет очень полезна при радикулите; - сколиоз или искривление позвоночника исправляется жестким или средне-жестким матрасом. Лучшим спальным местом будет ложе из пластины кокосовой койры, размещенной на основании из латекса натурального или искусственного;
- артрит – заболевание суставов, к которым относятся и позвонки. Облегчит состояние больного человека матрас с блоком независимых пружин высокой плотности типа «мультипакет» с плотностью 1000 пружин на спальное место или «микропакет» с 2000 пружин на спальное место.
Людям, перенесшим травму или находящимся в состоянии выздоровления после операции на позвоночнике, врачи рекомендуют спать на жестком матрасе из коксовой койры, он способствует быстрому восстановлению и реабилитации.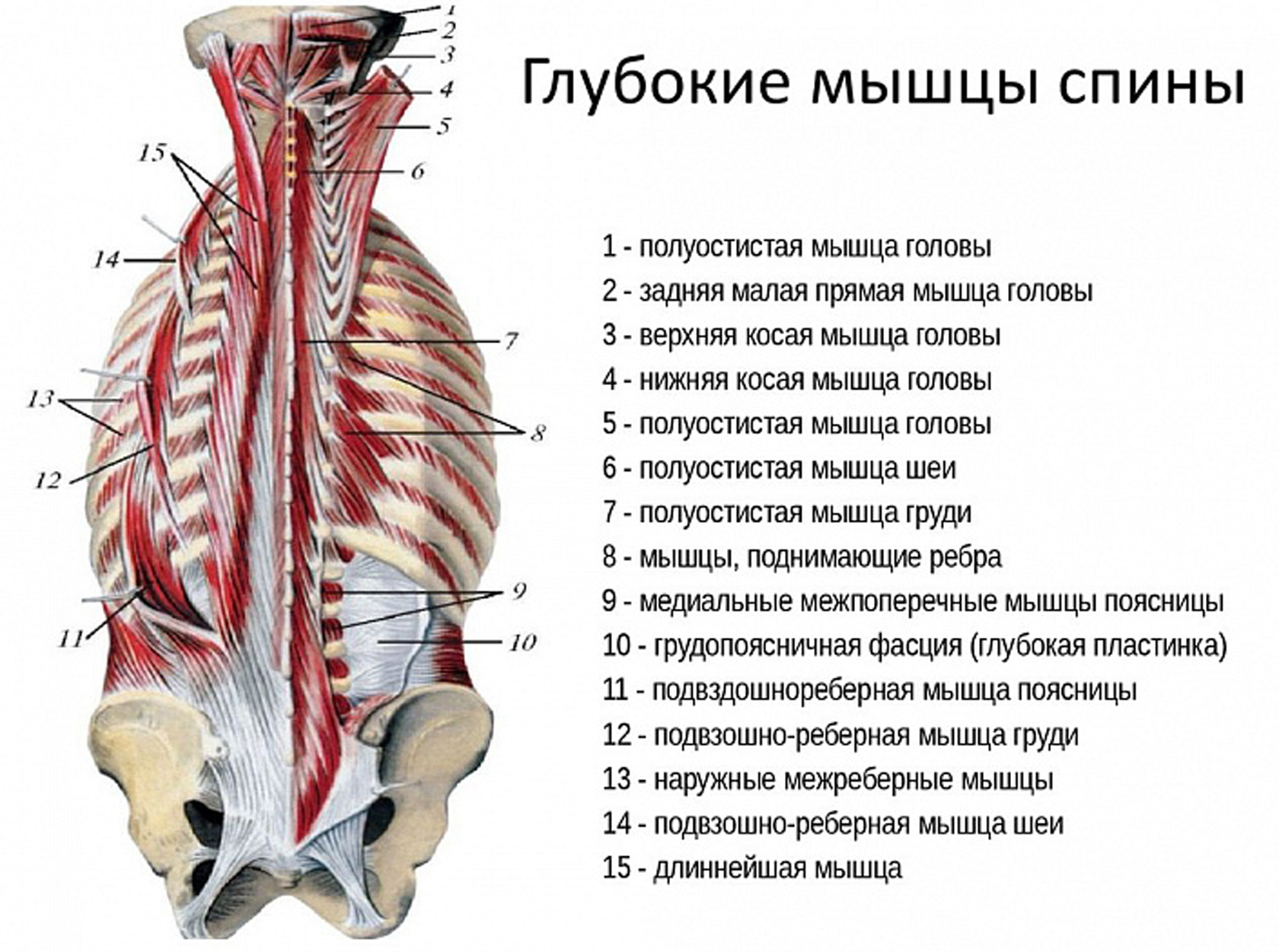
Для здорового человека лучшим ортопедическим матрасом будет тот, который отвечает его представлению о комфорте и поддерживает позвоночник в правильном положении во время сна. Прислушайтесь к себе, воспользуйтесь услугами надежного производителя и пусть проблемы позвоночника обойдут вас стороной.
Физиотерапия в Калифорнийском Южном заливе при болях в пояснице
Введение
Добро пожаловать в ресурс для пациентов Центра физиотерапии Дэвиса и ДеРосы о проблемах с поясничным отделом позвоночника.
Знание основных частей нижней части спины и того, как эти части работают, важно, когда вы учитесь заботиться о своей проблеме со спиной.
Два общепринятых анатомических термина полезны, поскольку они относятся к нижней части спины. Термин «передний» относится к передней части позвоночника. Термин задний относится к задней части позвоночника. Часть позвоночника, из которой состоит нижняя часть спины, называется поясничным отделом позвоночника. Поэтому переднюю часть нижней части спины называют передней поясничной областью. Задняя часть нижнего отдела позвоночника называется задней поясничной областью.
Термин «передний» относится к передней части позвоночника. Термин задний относится к задней части позвоночника. Часть позвоночника, из которой состоит нижняя часть спины, называется поясничным отделом позвоночника. Поэтому переднюю часть нижней части спины называют передней поясничной областью. Задняя часть нижнего отдела позвоночника называется задней поясничной областью.
В этой статье дается общий обзор анатомии нижней части спины. Это должно помочь вам понять:
- из каких частей состоит нижняя часть спинки
- принцип работы этих деталей
Важные строения
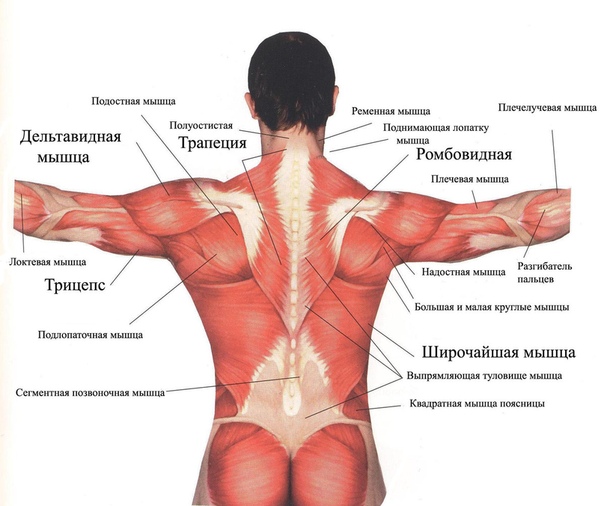
К важным частям поясничного отдела позвоночника относятся:
- кости и суставы
- нервы
- соединительная ткань
- мышцы
- сегменты позвоночника
В этом разделе выделены важные структуры в каждой категории.
Кости и суставы
Позвоночник человека состоит из 24 позвоночных костей, называемых позвонками . Позвонки укладываются друг на друга, образуя позвоночный столб. Позвоночник является главной вертикальной опорой тела.
Сбоку позвоночник образует три изгиба. Шея, называемая шейным отделом позвоночника, слегка изгибается внутрь. Средняя часть спины, или грудной отдел позвоночника, изгибается наружу. Изгиб грудного отдела позвоночника наружу называется кифозом . Нижняя часть спины, также называемая поясничным отделом позвоночника, слегка изгибается внутрь. Внутренний изгиб позвоночника называется лордозом .
Три изгиба позвоночника
Поясничный отдел позвоночника состоит из пяти нижних позвонков. Врачи часто называют эти позвонки от L1 до L5. Самый нижний позвонок поясничного отдела позвоночника, L5, соединяется с вершиной крестец , треугольная кость в основании позвоночника, которая помещается между двумя тазовыми костями. У некоторых людей есть дополнительный, или шестой, поясничный позвонок. Это состояние обычно не вызывает особых проблем.
У некоторых людей есть дополнительный, или шестой, поясничный позвонок. Это состояние обычно не вызывает особых проблем.
Нижние позвонки
Каждый позвонок образован круглым блоком кости, называемым телом позвонка . Тела поясничных позвонков выше и массивнее по сравнению с остальной частью позвоночника. Отчасти это связано с тем, что нижняя часть спины должна выдерживать давление веса тела и таких движений, как подъем, переноска и скручивание. Кроме того, большие и мощные мышцы, прикрепляющиеся к поясничному отделу позвоночника или рядом с ним, создают дополнительную нагрузку на тела поясничных позвонков.
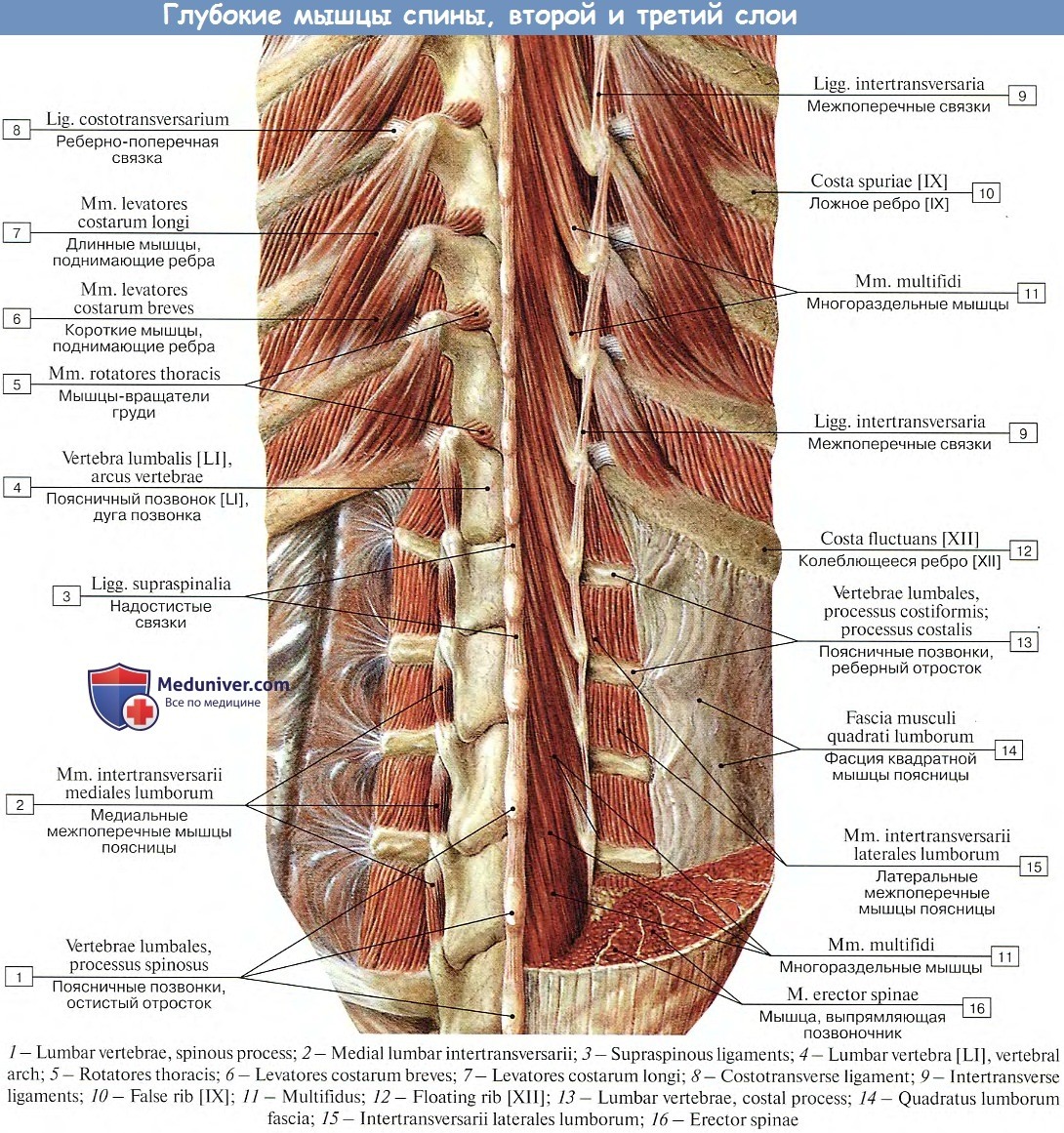
Костное кольцо прикрепляется к задней части тела каждого позвонка. Это кольцо состоит из двух частей. Две ножки кости соединяются непосредственно с задней частью тела позвонка. Две пластинчатые кости соединяются с ножками, образуя кольцо. Кости пластинки образуют внешний край костного кольца. Когда позвонки укладываются друг на друга, костные кольца образуют полую трубку, которая окружает спинной мозг и нервы. Пластинки обеспечивают защитную крышу над этими нервными тканями.
Пластинки обеспечивают защитную крышу над этими нервными тканями.
Костяное кольцо
Костная шишка выступает в месте соединения двух пластинчатых костей в задней части позвоночника. Эти выступы, называемые остистыми отростками , можно почувствовать, когда вы потираете пальцами вверх и вниз заднюю часть позвоночника. Каждый позвонок также имеет два костных выступа, которые указывают в сторону, один слева и один справа. Эти костные выступы называются поперечными отростками . Выступы в нижней части спины шире, чем в других областях позвоночника, потому что многие крупные мышцы спины прикрепляются к ним и передают на них мощные силы.
Между позвонками каждого сегмента позвоночника находятся два фасеточных сустава. Фасеточные суставы расположены на задней части позвоночника. Между каждой парой позвонков есть два фасеточных сустава, по одному с каждой стороны позвоночника. Фасеточный сустав состоит из небольших костных выступов, расположенных вдоль задней части позвоночника. Там, где эти выступы встречаются, они образуют сустав, соединяющий два позвонка. Выравнивание фасеточных суставов поясничного отдела позвоночника обеспечивает свободу движений при наклонах вперед и назад.
Там, где эти выступы встречаются, они образуют сустав, соединяющий два позвонка. Выравнивание фасеточных суставов поясничного отдела позвоночника обеспечивает свободу движений при наклонах вперед и назад.
Фасеточные суставы
Поверхности фасеточных суставов покрыты суставным хрящом. Суставной хрящ представляет собой гладкий эластичный материал, покрывающий концы большинства суставов. Это позволяет концам костей двигаться относительно друг друга плавно, без трения.
Суставной хрящ
С левой и правой стороны каждого позвонка находится небольшой туннель, называемый нервным отверстием. ( Foramina — термин во множественном числе.) Два нерва, которые выходят из позвоночника в каждом позвонке, проходят через отверстия, один слева и один справа. Межпозвонковый диск (описан ниже) находится прямо перед отверстием. Выпячивание или грыжа межпозвонкового диска могут сузить отверстие и оказать давление на нерв. Фасеточный сустав находится позади отверстия.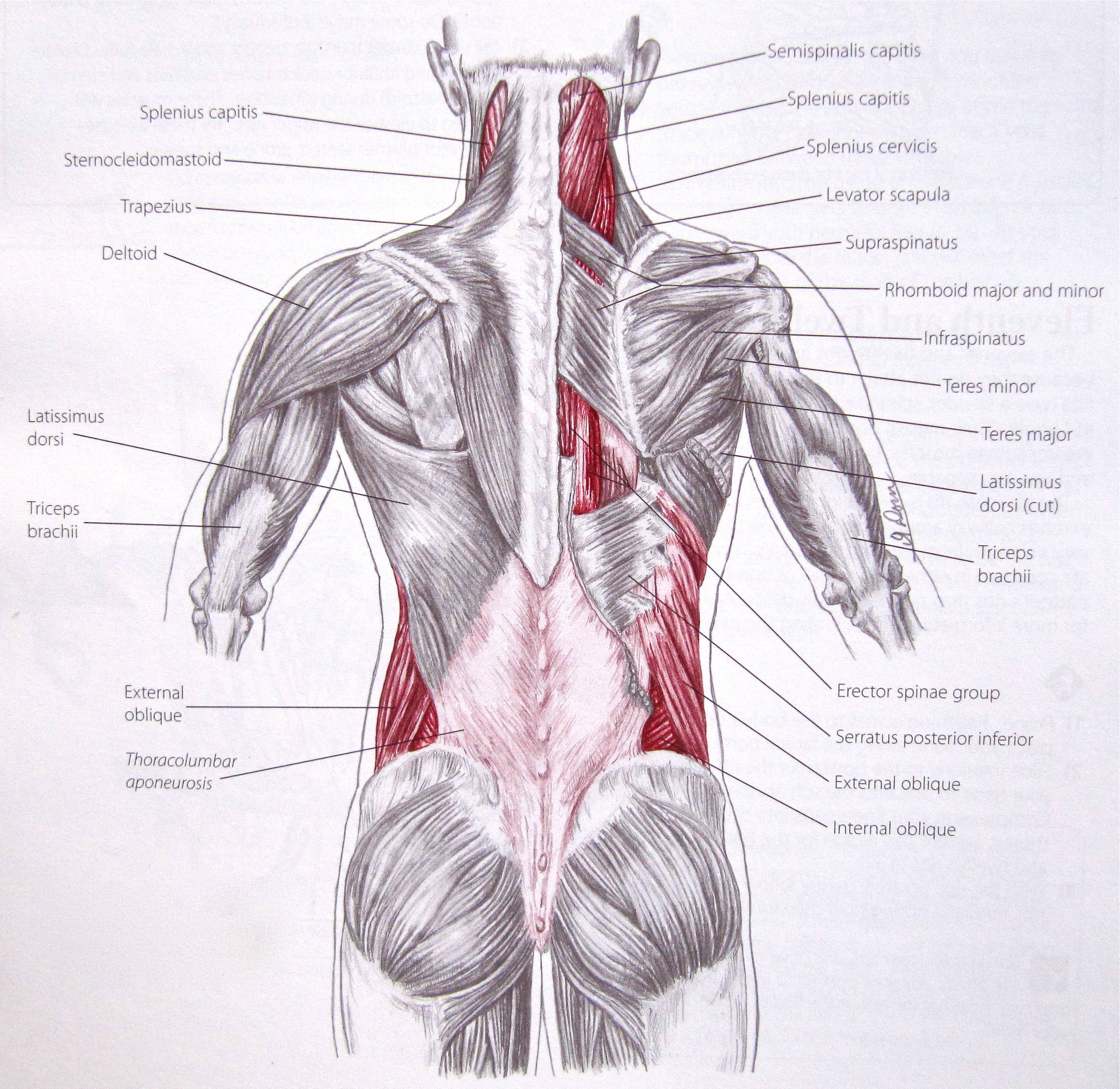 Костные отростки, образующиеся на фасеточных суставах, могут выступать в туннель, сужая отверстие и защемляя нерв.
Костные отростки, образующиеся на фасеточных суставах, могут выступать в туннель, сужая отверстие и защемляя нерв.
Нервное отверстие
Нервы
Полая трубка, образованная костными кольцами на задней части позвоночника, окружает спинной мозг. Спинной мозг подобен длинному проводу, состоящему из миллионов нервных волокон. Точно так же, как череп защищает головной мозг, кости позвоночника защищают спинной мозг.
Спинной мозг
Спинной мозг доходит до позвонка L2. Ниже этого уровня позвоночный канал заключает в себе пучок нервов, идущих к нижним конечностям и органам малого таза. Латинское название этого пучка нервов — 9.0051 конский хвост, означает конский хвост .
Между позвонками от спинного мозга отходят два крупных нерва, один слева и один справа. Нервы проходят через нервные отверстия каждого позвонка. Эти спинномозговые нервы группируются вместе, образуя основные нервы, идущие к органам и конечностям. Нервы поясничного отдела позвоночника (конского хвоста) идут к органам малого таза и нижним конечностям.
Нервы поясничного отдела позвоночника (конского хвоста) идут к органам малого таза и нижним конечностям.
Соединительные ткани
Соединительные ткани представляют собой сети волокон, которые удерживают клетки тела вместе. Связки представляют собой крепкие соединительные ткани, с помощью которых кости крепятся к другим костям. Несколько длинных связок соединяются на переднем и заднем отделах позвонков. Передняя продольная связка проходит вдоль передней части тел позвонков. Две другие связки проходят на всю длину внутри позвоночного канала. Задняя продольная связка прикрепляется сзади к телам позвонков. ligamentum flavum представляет собой длинную эластичную полосу, которая соединяется с передней поверхностью пластинки кости (сразу позади спинного мозга). Толстые связки также соединяют кости поясничного отдела позвоночника с крестцом (кость ниже L5) и тазом.
Связки
Особый тип структуры позвоночника, называемый межпозвонковым диском , также состоит из соединительной ткани. Волокна диска образованы особыми клетками, называемыми коллагеновыми клетками. Волокна могут быть выстроены в ряд, как пряди нейлоновой веревки, или перекрещены, как сеть.
Волокна диска образованы особыми клетками, называемыми коллагеновыми клетками. Волокна могут быть выстроены в ряд, как пряди нейлоновой веревки, или перекрещены, как сеть.
Межпозвонковый диск состоит из двух частей. Центр, называемый ядром , губчатый. Он обеспечивает большую часть амортизации в позвоночнике. Ядро удерживается на месте кольцом , серией прочных колец связок, окружающих его.
Две части межпозвонкового диска
Мышцы
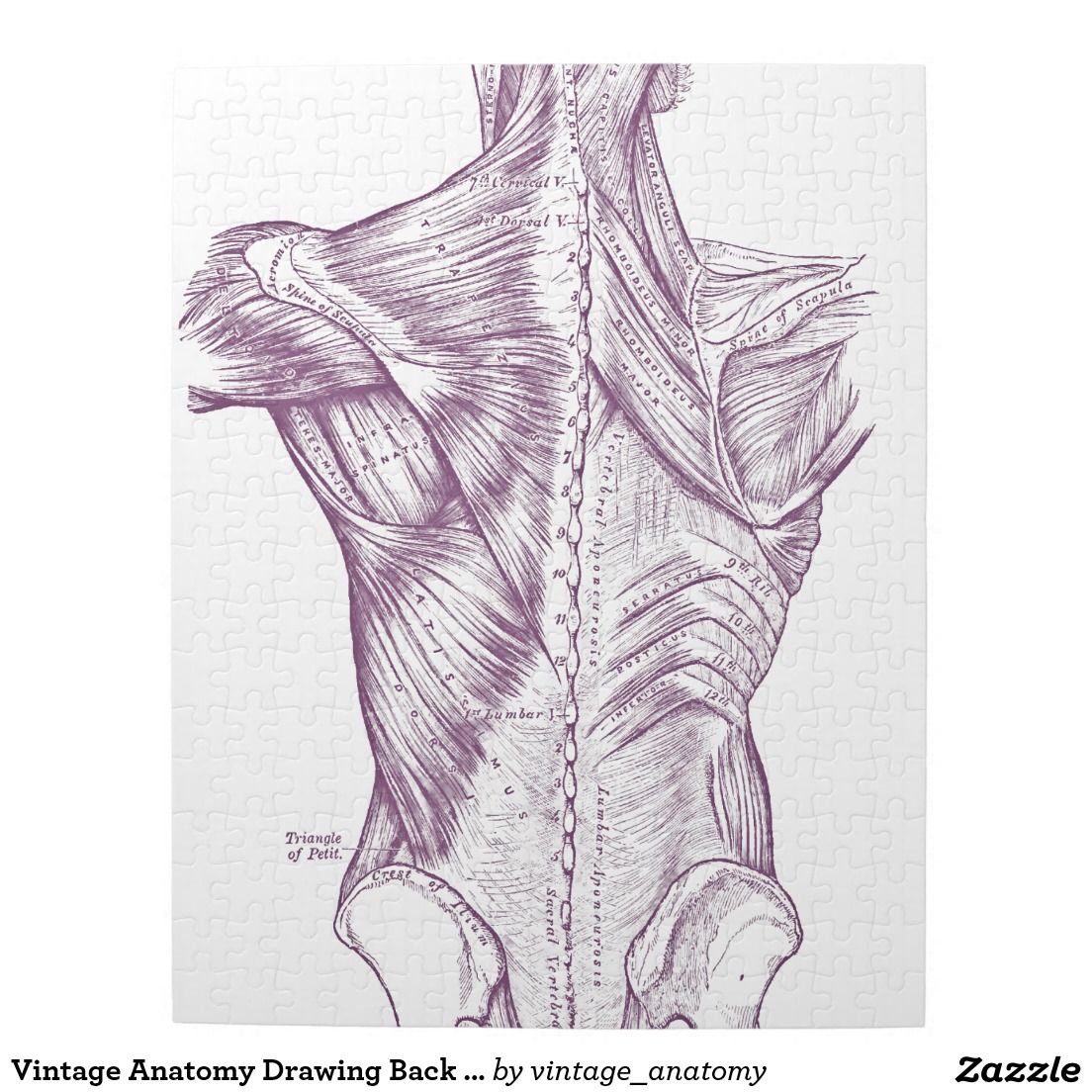
Мышцы нижней части спины расположены слоями. Ближайшие к поверхности кожи поверхностные слои покрыты толстой тканью, называемой 9.0051 фасция. Средний слой, называемый выпрямителем позвоночника , имеет ремнеобразные мышцы, которые проходят вверх и вниз по нижним ребрам, груди и нижней части спины. Они соединяются в поясничном отделе позвоночника, образуя толстое сухожилие, связывающее кости нижней части спины, таза и крестца. Самый глубокий слой мышц прикрепляется вдоль задней поверхности костей позвоночника, соединяя поясницу, таз и крестец. Эти самые глубокие мышцы координируют свои действия с мышцами живота, помогая удерживать позвоночник во время активности.
Эти самые глубокие мышцы координируют свои действия с мышцами живота, помогая удерживать позвоночник во время активности.
Мышцы нижней части спины
Сегмент позвоночника
Хороший способ понять анатомию поясничного отдела позвоночника — это посмотреть на сегмент позвоночника . Каждый сегмент позвоночника включает два позвонка, разделенных межпозвонковым диском, нервы, отходящие от позвоночного столба в каждом позвонке, и небольшие фасеточные суставы, соединяющие все уровни позвоночника.
Межпозвонковый диск разделяет тела двух позвонков позвоночного сегмента. Диск нормально работает как амортизатор. Защищает позвоночник от ежедневного воздействия силы тяжести. Он также защищает позвоночник во время тяжелой деятельности, которая оказывает сильное воздействие на позвоночник, например, прыжки, бег и поднятие тяжестей.
Сегмент позвоночника соединен двумя дугоотростчатыми суставами, описанными ранее. Когда фасеточные суставы поясничного отдела позвоночника двигаются вместе, они сгибаются и поворачивают поясницу.
Когда фасеточные суставы поясничного отдела позвоночника двигаются вместе, они сгибаются и поворачивают поясницу.
Резюме
Многие важные части составляют анатомию спины. Понимание областей и структур поясничного отдела позвоночника может помочь вам более активно участвовать в заботе о своем здоровье и лучше решать проблемы со спиной.
Отдельные части этого документа защищены авторским правом MMG, LLC.
Анатомия спины — Берн, Техас и Фредериксбург, Техас: Клиника позвоночника Южного Техаса
Основы позвоночника
Основы позвоночника — это краткий справочник по информации, относящейся к позвоночнику. Эти страницы охватывают основную анатомию позвоночника, заболевания позвоночника и медицинскую терминологию, относящуюся в первую очередь к областям ортопедической хирургии и нейрохирургии.
Позвоночный столб, или позвоночник, состоит из 33 костей (позвонков) и может быть разделен на пять сегментов. Самые верхние 24 позвонка отделены друг от друга волокнистыми хрящевыми прокладками, называемыми межпозвонковыми дисками, которые обеспечивают гибкость позвоночника и действуют как амортизаторы во время активности. В самой нижней части позвоночника позвонки естественным образом сливаются, образуя крестец и копчик (хвост).
Из задней части тела каждого позвонка выступает дуга кости, образующая большое вертикальное отверстие (позвоночный канал), через которое проходит спинной мозг и нервные пучки. Заполненная жидкостью защитная оболочка, твердая мозговая оболочка, покрывает содержимое позвоночного канала от места, где спинной мозг начинается у основания черепа, до места его окончания (в пучке нервных волокон, известном как конский хвост).
Пара ответвлений спинномозговых нервов на уровне каждого позвонка (один слева и один справа), обеспечивающие чувствительность и движение всех частей тела.
От дужки позвонка отходят три больших костных выступа или отростка – по одному с каждой стороны (поперечный) и один прямо к задней части тела (остистый). Сильные связки и мышцы, прикрепленные к телу позвонка и отросткам, поддерживают позвоночник и дополнительно защищают тонкий спинной мозг и нервы, заключенные внутри.
Боль в шее и руке, помимо других симптомов, может возникать при грыже межпозвонкового диска. Это происходит, когда часть желеобразного центра диска (пульпозного ядра) выпячивается или разрывается через жесткое волокнистое внешнее кольцо (фиброзное кольцо), чтобы сдавить нерв.
Рисунок 1. Нормальный
Боковой вид нормального позвоночника. На рисунке показано расположение пяти основных уровней позвоночника. В шейном отделе семь позвонков (от С1 до С7), в грудном отделе — 12 позвонков (от Т1 до Т12), а в поясничном — пять позвонков (от L1 до L5). Крестцовая область состоит из пяти позвонков, сросшихся вместе, образуя одну непрерывную костную массу, известную как крестец. Копчиковая область состоит из четырех позвонков, сросшихся вместе, образуя копчик или копчик.
В шейном отделе семь позвонков (от С1 до С7), в грудном отделе — 12 позвонков (от Т1 до Т12), а в поясничном — пять позвонков (от L1 до L5). Крестцовая область состоит из пяти позвонков, сросшихся вместе, образуя одну непрерывную костную массу, известную как крестец. Копчиковая область состоит из четырех позвонков, сросшихся вместе, образуя копчик или копчик.
278 Детальные изображения позвонка и позвоночного сегмента. Рисунок слева представляет собой вид сверху на поясничный позвонок. На рисунке справа показан вид сбоку (сбоку) сегмента из трех поясничных позвонков.
Рис. 3. Аномальный разрыв диска
Рисунки слева и справа представляют внешний вид грыжи или разрыва диска. На обоих рисунках показано разрушение фиброзного кольца, наружной кольцеобразной части межпозвонкового диска.
На обоих рисунках показано разрушение фиброзного кольца, наружной кольцеобразной части межпозвонкового диска.
Ткань, расположенная в центре межпозвонкового диска, студенистое ядро, частично экструдируется из межпозвонкового диска. Экструдированный материал студенистого ядра может оказывать давление на нервы, вызывая боль, онемение и мышечную слабость из-за повреждения нервов.
Рис. На этом рисунке показано аномальное состояние позвоночника, известное как сколиоз. Сколиоз – это боковое (боковое) искривление позвоночника. 9Рисунок 5. Спондилолистез 900 07
Спондилолистез — это патологическое состояние позвоночника, при котором один позвонок соскальзывает или смещается относительно другого позвонка. На рисунке показан спондилолистез в результате соскальзывания поясничного позвонка (L5) над крестцом (S1).
На рисунке показан спондилолистез в результате соскальзывания поясничного позвонка (L5) над крестцом (S1).
Рисунок 6. Кифоз
На этом рисунке показано состояние кифоза позвоночника. Кифоз — это аномальное увеличение нормального кифотического (заднего) искривления грудного отдела позвоночника, которое может привести к заметной круглой деформации спины. Рис. 7. Лордоз
9 0278 На этом рисунке показано состояние лордоза позвоночника. Лордоз – это аномальное увеличение нормального лордотического (переднего) искривления поясничного отдела позвоночника. Это может привести к заметному внешнему виду «раскачивающейся спины».
ic артрит между 3-м, 4-м и 5-м поясничными позвонками, а также пояснично-крестцовым суставом (диск L5-S1).

